Ureaplasma เป็นโรค Ureaplasmosis - สาเหตุอาการอาการและการรักษา ureaplasmosis ถูกส่งไปยังมนุษย์อย่างไร ยูเรียพลาสโมซิสเกิดขึ้นในเด็กหรือไม่?
อย่างไรก็ตามไม่ใช่ว่ายูเรียพลาสมาทุกชนิดจะทำให้เกิดโรค - หลายประเภททำให้เกิดโรคต่อร่างกายของเรา: ยูเรียพลาสมา ยูเรียลิติคัม(ยูเรียพลาสมายูเรียลิติคัม) และ ยูเรียพลาสม่าพาร์วัม(ยูเรียพลาสมาพาร์วัม)
การติดเชื้อ ureaplasma เกิดขึ้นได้อย่างไร?
เส้นทางการติดเชื้อทางเพศไม่ต้องสงสัยเลยว่าวิธีการติดเชื้อที่พบบ่อยที่สุดคือการมีเพศสัมพันธ์ อย่างไรก็ตาม ตามความเป็นจริง เป็นที่น่าสังเกตว่าประมาณ 20-40% ของผู้ติดเชื้อไม่รู้สึกถึงอาการของโรค ดังนั้นพวกเขาจึงเป็นเพียงพาหะเท่านั้น อาการเหล่านี้อาจปรากฏขึ้นภายใต้สภาวะที่ไม่เอื้ออำนวยต่อร่างกาย แต่ตราบใดที่ระบบภูมิคุ้มกันยังคงควบคุมจำนวนยูเรียพลาสมาได้ ผู้ป่วยก็อาจไม่ตระหนักถึงโรคนี้ด้วยซ้ำ ควรสังเกตว่าการติดเชื้อยูเรียพลาสโมซิสเป็นไปได้ผ่านการสัมผัสประเภทต่างๆ เช่น การจูบ การสัมผัสทางเพศทางปากหรืออวัยวะเพศโดยไม่มีการป้องกันสิ่งกีดขวาง
เส้นทางการติดเชื้อในแนวตั้ง (จากแม่สู่ทารกในครรภ์ตั้งแต่แรกเกิด)
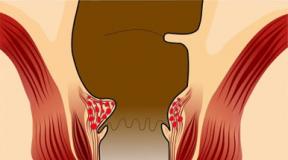
การแพร่กระจายของการติดเชื้อประเภทนี้เป็นไปได้อย่างแม่นยำเนื่องจากที่อยู่อาศัยที่ชื่นชอบของ ureaplasma คือเยื่อเมือกของระบบสืบพันธุ์ - ซึ่งเด็กจะผ่านไปในระหว่างการคลอดบุตรตามธรรมชาติ
ติดต่อและเส้นทางการแพร่เชื้อในครัวเรือน
ปัจจุบันยังไม่มีหลักฐานที่น่าเชื่อถือเกี่ยวกับความเป็นไปได้ของการติดเชื้อด้วยวิธีนี้ ดังนั้นคุณจึงไม่ควรพิจารณาอย่างจริงจังถึงความเป็นไปได้ของการติดเชื้อในสระน้ำ ผ่านฝาชักโครกรวมหรือของใช้ในครัวเรือน
อาการของยูเรียพลาสโมซิส
| สิ่งแรกที่ต้องสังเกตคืออาการของท่อปัสสาวะอักเสบ (urethritis) ในกรณีนี้จะรู้สึกไม่สบายและแสบร้อนในท่อปัสสาวะซึ่งจะทวีความรุนแรงขึ้นเมื่อปัสสาวะจนกระทั่งเกิดอาการปวดอย่างรุนแรง นอกจากนี้ในระหว่างการมีเพศสัมพันธ์ยังมีความรู้สึกเจ็บปวดที่ทวีความรุนแรงขึ้นด้วยการพุ่งออกมา | |
| ขับออกจากท่อปัสสาวะ | โดยปกติแล้วพวกมันจะไม่อุดมสมบูรณ์ มีเมือกตามธรรมชาติมากกว่าและมีของเหลวสม่ำเสมอ |
| การอักเสบของหลอดน้ำอสุจิ | ในกรณีที่รุนแรงอาจเกิดรอยโรคที่ลูกอัณฑะ - ในกรณีนี้ผู้ป่วยจะรู้สึกหนักและรู้สึกเจ็บปวดในลูกอัณฑะซึ่งจะรุนแรงขึ้นเมื่อคลำ |
| อาการของโรคต่อมลูกหมากอักเสบ | มักเกิดขึ้นเป็นระยะเวลาหนึ่งหลังจากเริ่มมีอาการของท่อปัสสาวะอักเสบ สิ่งนี้บ่งบอกถึงการลุกลามของการติดเชื้อ สำหรับต่อมลูกหมากอักเสบ อาการจะรวมถึงอาการปวดบริเวณฝีเย็บ อาการปวดอาจรุนแรงขึ้นเมื่อนั่ง และเมื่อคลำบริเวณฝีเย็บ ต่อมลูกหมากอักเสบยังสามารถแสดงออกได้เนื่องจากความใคร่ลดลงและระยะเวลาการแข็งตัวของอวัยวะเพศสั้นลง การสัมผัสทางเพศอาจทำให้เจ็บปวดได้ |
| ภาวะมีบุตรยากในชาย | ต่อมลูกหมากอักเสบและ orchitis ในระยะยาว (การอักเสบของลูกอัณฑะ) อาจทำให้เกิดภาวะมีบุตรยากในชายอย่างต่อเนื่อง |
 |
|
| Urethritis (การอักเสบของท่อปัสสาวะ) | ปวดและแสบร้อนในท่อปัสสาวะ ความเจ็บปวดยังมีลักษณะการปัสสาวะเพิ่มขึ้นอย่างรวดเร็ว เยื่อเมือกของท่อปัสสาวะภายนอกอักเสบ |
| มีสารคัดหลั่งจากช่องคลอดและท่อปัสสาวะ | ตามกฎแล้วจะมีสารคัดหลั่งไม่มากนักโดยธรรมชาติแล้วจะมีลักษณะเป็นเมือก |
| ปวดระหว่างมีเพศสัมพันธ์ | มันเกิดขึ้นเนื่องจากการระคายเคืองทางกลเพิ่มเติมของเยื่อเมือกที่อักเสบ |
| ปัญหานองเลือดออกจากช่องคลอดหลังจากสัมผัสอวัยวะเพศ | สาเหตุของอาการนี้อาจเป็นการอักเสบของเยื่อเมือกในช่องคลอดซึ่งมีความไวต่ออิทธิพลทางกลเพิ่มขึ้น |
| ปวดท้องส่วนล่าง | อาการนี้อาจบ่งบอกถึงการลุกลามของการติดเชื้อผ่านระบบสืบพันธุ์ ส่งผลต่อเยื่อบุมดลูกและท่อนำไข่ ซึ่งอาจทำให้เกิดภาวะแทรกซ้อนได้ เช่น เยื่อบุโพรงมดลูกอักเสบ |
| ภาวะมีบุตรยากของสตรี | ด้วยการอักเสบของระบบสืบพันธุ์และความเสียหายต่อเยื่อบุโพรงมดลูกของมดลูก ความคิดปกติและพัฒนาการของมดลูกของเด็กเป็นไปไม่ได้ ดังนั้นสตรีมีบุตรยากหรือการแท้งบ่อยครั้งในระยะแรกของการตั้งครรภ์จึงอาจเกิดขึ้นได้ |
ภาวะแทรกซ้อนของยูเรียพลาสโมซิส
 น่าเสียดาย อิน เมื่อเร็วๆ นี้จำนวนภาวะแทรกซ้อนที่เกิดจากยูเรียพลาสโมซิสในระยะยาวมีจำนวนเพิ่มมากขึ้น ดังที่ได้กล่าวไว้ข้างต้น ureaplasmosis อาจเป็นสาเหตุของภาวะมีบุตรยากในชายหรือหญิงพร้อมกับความเสียหายต่ออวัยวะของระบบทางเดินปัสสาวะการพัฒนาของโรคแพ้ภูมิตัวเองที่เรียกว่าโรคไขข้ออักเสบเป็นไปได้
น่าเสียดาย อิน เมื่อเร็วๆ นี้จำนวนภาวะแทรกซ้อนที่เกิดจากยูเรียพลาสโมซิสในระยะยาวมีจำนวนเพิ่มมากขึ้น ดังที่ได้กล่าวไว้ข้างต้น ureaplasmosis อาจเป็นสาเหตุของภาวะมีบุตรยากในชายหรือหญิงพร้อมกับความเสียหายต่ออวัยวะของระบบทางเดินปัสสาวะการพัฒนาของโรคแพ้ภูมิตัวเองที่เรียกว่าโรคไขข้ออักเสบเป็นไปได้ - ภาวะมีบุตรยากในชายสามารถเกิดขึ้นได้ทั้งจากความเสียหายของยูเรียพลาสม่าต่อต่อมลูกหมากและอัณฑะ เมื่อต่อมลูกหมากเกิดการอักเสบ การหลั่งของส่วนของอสุจิที่หลั่งออกมาจะลดลง ในขณะที่องค์ประกอบเชิงคุณภาพของตัวอสุจิจะเปลี่ยนไป ซึ่งทำให้กระบวนการเคลื่อนตัวของอสุจิผ่านระบบสืบพันธุ์ของผู้หญิงเป็นไปไม่ได้
- ความอ่อนแอ – ด้วยการพัฒนาของต่อมลูกหมากอักเสบ การแข็งตัวของอวัยวะเพศที่เจ็บปวดหรือการขาดหายไปอาจเป็นสาเหตุของพยาธิสภาพอินทรีย์แบบถาวร ซึ่งต้องได้รับการรักษาอย่างเพียงพอภายใต้การดูแลของผู้เชี่ยวชาญ
- ภาวะมีบุตรยากในเพศหญิง - ความเสียหายต่อเยื่อบุมดลูกทำให้กระบวนการฝังไข่ที่ปฏิสนธิเป็นไปไม่ได้ ยิ่งไปกว่านั้น แม้ว่าความคิดจะเกิดขึ้น แต่กระบวนการอักเสบในเยื่อบุโพรงมดลูกก็สามารถทำให้เกิดการแท้งบุตรได้เร็ว
- การคลอดก่อนกำหนด - ในบางกรณีหากการตั้งครรภ์เกิดขึ้นกับภูมิหลังของยูเรียพลาสโมซิสคุณควรระวังให้มากขึ้น การพัฒนาในช่วงต้นกิจกรรมแรงงาน มีความเป็นไปได้สูงที่จะมีทารกน้ำหนักแรกเกิดน้อย
- โรคไขข้อ - ureaplasmosis ในรูปแบบเรื้อรังในระยะยาวอาจเป็นหนึ่งในปัจจัยที่กระตุ้นให้เกิดการพัฒนากระบวนการแพ้ภูมิตัวเอง ดังนั้นยูเรียพลาสโมซิสอาจเป็นปัจจัยเสี่ยงในการเกิดโรคไขข้อ
การวินิจฉัยโรคยูเรียพลาสโมซิส
การวินิจฉัย ureaplasmosis จากอาการภายนอกเป็นไปไม่ได้ - ข้อมูลในห้องปฏิบัติการเท่านั้นที่เป็นพื้นฐานที่เชื่อถือได้สำหรับการวินิจฉัย อย่างไรก็ตามต้องมีการตรวจทางนรีเวชและการทดสอบในห้องปฏิบัติการจะเตรียมตัวอย่างไรเมื่อไปพบแพทย์นรีแพทย์หากสงสัยว่าติดเชื้อทางเพศสัมพันธ์?
คุณควรรู้อย่างแน่นอนว่าในการวินิจฉัยโรคดังกล่าวจะมีการตรวจทางนรีเวช (ตรวจในกระจก) โดยไม่ล้มเหลว การศึกษานี้ดำเนินการเพื่อประเมินการมีหรือไม่มีการคายประจุด้วยสายตา คุณสมบัติ สภาพของเยื่อเมือกของช่องคลอดและปากมดลูก สภาพของระบบปฏิบัติการภายนอกของคลองปากมดลูก และสภาพของเยื่อเมือก ของอวัยวะเพศภายนอก
การปรากฏตัวของเมือกไหลออกกลิ่นแอมโมเนียที่รุนแรงและการอักเสบของเยื่อเมือกของช่องคลอดและท่อปัสสาวะจะบ่งบอกถึง ureaplasmosis และโรคติดต่อทางเพศสัมพันธ์อื่น ๆ
การไปพบแพทย์ควรเตรียมการก่อน:
- 2 วันก่อนนัดหมายกับแพทย์ คุณต้องงดเว้นจากการมีเพศสัมพันธ์
- ภายใน 2 วันก่อนการตรวจ คุณต้องหยุดใช้ยาเหน็บช่องคลอด เจล และยาอื่น ๆ ที่ให้ทางช่องคลอด
- จำเป็นต้องหยุดการสวนล้างและใช้ผ้าอนามัยแบบสอดในช่องคลอด
- ในตอนเย็นก่อนไปพบแพทย์ ควรล้างหน้าด้วยน้ำอุ่น โดยไม่ควรใช้สบู่
- ในวันที่ทำการรักษาห้ามซักล้าง
การทดสอบในห้องปฏิบัติการเพื่อตรวจหายูเรียพลาสโมซิสนั้นดำเนินการด้วยวัสดุชีวภาพประเภทต่างๆ - นี่คือเลือดของผู้ป่วยและรอยเปื้อนจากเยื่อบุอวัยวะเพศ
การวิเคราะห์ทางแบคทีเรีย, การวิจัย PCR, การเพาะเลี้ยง - การวินิจฉัยประเภทนี้ใช้วัสดุที่ได้รับจากการสเมียร์ การศึกษาทางซีรั่มวิทยาที่ตรวจหาแอนติบอดีต่อสารติดเชื้อเฉพาะนั้นดำเนินการโดยใช้เลือดของผู้ป่วย
ปัจจุบันการวินิจฉัย PCR เท่านั้นที่ถือว่ามีประสิทธิภาพในการวินิจฉัยยูเรียพลาสโมซิส วิธีการวินิจฉัยอื่นๆ ทั้งหมดนั้นไม่ได้ให้ข้อมูลหรือจัดทำขึ้นเพื่อวัตถุประสงค์ทางวิทยาศาสตร์ ลองพิจารณาถึงข้อดีและข้อเสียของแต่ละวิธีที่ใช้กัน
การตรวจทางแบคทีเรียของสเมียร์สำหรับยูเรียพลาสมา- ไม่มีการผลิตเนื่องจากไมโคพลาสมาไม่สามารถมองเห็นได้เมื่อตรวจสเมียร์ด้วยกล้องจุลทรรศน์ - มีขนาดเล็กมาก อย่างไรก็ตามการตรวจสอบนี้ดำเนินการเนื่องจากใน 80% ของกรณีของการวินิจฉัยโรคติดต่อทางเพศสัมพันธ์ ureaplasmosis รวมกับการติดเชื้อประเภทอื่น ๆ และวิธีการนี้ยังสามารถระบุการติดเชื้อแบคทีเรียหรือเชื้อราในช่องคลอดร่วมด้วยซึ่งจะต้องรักษาให้หายขาดก่อนที่จะสั่งจ่ายยาหลัก การรักษายูเรียพลาสมา ดังนั้นคุณไม่ควรปฏิเสธการตรวจนี้ - จำเป็นต้องกำหนดการรักษาที่ซับซ้อน
การเพาะเลี้ยงจากรอยเปื้อนหรือบริเวณอวัยวะเพศ– ไม่มีผลกับยูเรียพลาสมา อย่างไรก็ตาม ดังที่ได้กล่าวไปแล้วข้างต้น วิธีการนี้มีประโยชน์บางประการในการระบุการติดเชื้อทางเพศสัมพันธ์ร่วมกัน
การวินิจฉัย PCR- ช่วยให้คุณสามารถทำซ้ำและระบุสารพันธุกรรมของเชื้อโรคได้ วิธีนี้มีความน่าเชื่อถือและความไวสูงสุด ดังนั้นจึงเป็นการวินิจฉัยทางเลือก
การศึกษาทางเซรุ่มวิทยา (ELISA, PIF)– การศึกษาเหล่านี้ทำให้สามารถระบุแอนติบอดีต่อสารติดเชื้อได้ ยากที่จะตีความเนื่องจากความจริงที่ว่าร่างกายไม่ได้พัฒนาภูมิคุ้มกันที่มั่นคงต่อการติดเชื้อ ureoplasma และจำนวนพาหะของการติดเชื้อนี้มีมากกว่าผู้ที่มีอาการของกระบวนการติดเชื้อมาก
การศึกษาทางคลินิกและห้องปฏิบัติการที่ดำเนินการทำให้สามารถระบุ ureaplasmosis และโรคติดเชื้อร่วมของระบบสืบพันธุ์ได้ด้วยความน่าจะเป็นในระดับสูง เป็นการวินิจฉัยและระบุรอยโรคติดเชื้อทั้งหมดที่มีคุณภาพสูง ซึ่งช่วยให้เราสามารถสั่งการรักษาที่เหมาะสมและหวังว่าจะฟื้นตัวได้อย่างสมบูรณ์ คุณควรใส่ใจกับความจริงที่ว่าคู่นอนของคุณจะต้องได้รับการตรวจอย่างเต็มที่ - ท้ายที่สุดประสิทธิผลของการรักษาคู่นอนที่ติดเชื้อเพียงรายเดียวในกรณีนี้จะน้อยมาก
การรักษายูเรียพลาสโมซิส
 ควรกล่าวถึงประเด็นสำคัญประการหนึ่งทันที - การรักษายูเรียพลาสโมซิสควรดำเนินการตามกฎต่อไปนี้:
ควรกล่าวถึงประเด็นสำคัญประการหนึ่งทันที - การรักษายูเรียพลาสโมซิสควรดำเนินการตามกฎต่อไปนี้: - การรักษาจะกำหนดให้กับคู่ค้าทั้งสองในเวลาเดียวกันและการนัดหมายการรักษาควรได้รับการวินิจฉัยอย่างครบถ้วนก่อน
- หากตรวจพบโรคติดเชื้อร่วม การรักษาจะกำหนดตามแผนงานของแต่ละบุคคล ขึ้นอยู่กับขอบเขตของการติดเชื้อที่ระบุ
- ในระหว่างการรักษา ห้ามมีเพศสัมพันธ์ใดๆ รวมทั้งการใช้วิธีป้องกัน
- การรักษาต้องมีการตรวจติดตามเพื่อวินิจฉัยการรักษาภายในระยะเวลาที่แพทย์กำหนด
- ควรทำการรักษาด้วยยาที่แพทย์สั่งจ่ายโดยปฏิบัติตามวิธีการรักษาที่กำหนดอย่างเคร่งครัด การยุติการรักษาก่อนกำหนดสามารถทำได้หลังจากปรึกษาหารือกับแพทย์ที่เข้ารับการรักษาซ้ำแล้วซ้ำอีกเท่านั้น
ก่อนที่จะแจ้งให้คุณทราบเกี่ยวกับแผนการรักษามาตรฐานสำหรับกระบวนการติดเชื้อ เราขอเรียนให้คุณทราบว่า: การรักษาโรคติดเชื้อและการอักเสบด้วยการใช้ยาต้านแบคทีเรียสามารถทำได้ภายใต้การดูแลของแพทย์ผู้เชี่ยวชาญที่เข้ารับการรักษาเท่านั้น
| ชื่อยาปฏิชีวนะ | ปริมาณรายวันและความถี่ในการใช้ | ระยะเวลาการรักษา |
| ดอกซีไซคลิน | 100 มก. วันละสองครั้ง | 10 วัน |
| คลาริโทรมัยซิน | 250 มก. วันละสองครั้ง | 7-14 วัน |
| อิริโทรมัยซิน | 500 มก. 4 ครั้งต่อวัน | 7-14 วัน |
| เลโวฟล็อกซาซิน | 250 มก. วันละครั้ง | 3 วัน |
| อะซิโทรมัยซิน | 500 มก. วันละครั้ง, 250 มก. วันละครั้ง | 4 วัน |
| ร็อกซิโทรมัยซิน | 150 มก. วันละสองครั้ง | 10 วัน |
การกระตุ้นภูมิคุ้มกัน
เพื่อที่จะต่อสู้กับการติดเชื้อยูเรียพลาสมาได้อย่างมีประสิทธิภาพ ยาปฏิชีวนะเพียงอย่างเดียวไม่เพียงพอ ท้ายที่สุดแล้ว สารต้านแบคทีเรียจะช่วยให้ระบบภูมิคุ้มกันรับมือกับแบคทีเรียที่เป็นอันตรายต่อร่างกายเท่านั้น ดังนั้นการจะรักษาให้หายขาดได้หรือไม่นั้นขึ้นอยู่กับสภาพเป็นส่วนใหญ่ ระบบภูมิคุ้มกัน.
เพื่อกระตุ้นระบบภูมิคุ้มกันจำเป็นต้องปฏิบัติตามระบอบการทำงานและการพักผ่อนอย่างมีเหตุผล โภชนาการควรมีความสมดุลและมีโปรตีนที่ย่อยง่าย ไขมันพืช และวิตามิน A, B, C และ E
นอกจากนี้ เพื่อกระตุ้นระบบภูมิคุ้มกัน พวกเขามักจะหันไปพึ่งยา เช่น ยาภูมิคุ้มกันหรือทิงเจอร์สาโทเซนต์จอห์น
การรักษาโรคติดเชื้อและการอักเสบอย่างเพียงพอสามารถทำได้ภายใต้การดูแลของแพทย์ผู้เชี่ยวชาญเท่านั้น!
จะทราบได้อย่างไรว่ามีการรักษาเกิดขึ้นหรือไม่?
หลังจากเสร็จสิ้นการรักษาด้วยยาแล้ว หนึ่งเดือนต่อมาก็สามารถวินิจฉัยโรคได้ ใช้วิธีการเดียวกันนี้ การวิจัยในห้องปฏิบัติการสำหรับการระบุโรค - การวินิจฉัย PCR และการตรวจทางแบคทีเรียของรอยเปื้อนจากเยื่อเมือกในช่องคลอด ผลการทดสอบเป็นลบบ่งชี้ว่าสามารถรักษาให้หายขาดได้ หากผลเป็นบวก แพทย์ที่เข้ารับการรักษาอาจแนะนำให้ทำการรักษาซ้ำโดยใช้ยาปฏิชีวนะชนิดอื่น
การป้องกันยูเรียพลาสโมซิส
ปัจจุบันคำถามที่ว่าควรใช้การรักษาด้วยยาในหมู่ผู้ที่เป็นพาหะของ ureaplasma หรือไม่ แต่ไม่มีอาการของ ureaplasmosis ใด ๆ ที่กำลังถกเถียงกันอยู่ สถานการณ์นี้บ่งชี้ว่ายูเรียพลาสมาสามารถจำแนกได้ว่าเป็นการติดเชื้อฉวยโอกาสซึ่งปรากฏภายใต้สภาวะที่ไม่เอื้ออำนวยบางประการเท่านั้นสิ่งที่ต้องทำเพื่อหลีกเลี่ยงการติดเชื้อยูเรียพลาสโมซิส และหากเกิดการติดเชื้อ จะต้องทำอย่างไรเพื่อหลีกเลี่ยงภาวะแทรกซ้อน?
- ลดหรือขจัดการติดต่อทางเพศแบบไม่เป็นทางการ
- ในกรณีที่มีการสัมผัสทางเพศแบบไม่เป็นทางการ (โดยไม่คำนึงถึงประเภทของการสัมผัส) จำเป็นต้องใช้อุปกรณ์ป้องกันสิ่งกีดขวางส่วนบุคคล
- การรักษาควรครอบคลุมและส่งผลให้เกิดผลการทดสอบกลุ่มควบคุมเชิงลบ
- การรักษาภูมิคุ้มกันในระดับสูงจะทำให้ร่างกายสามารถรับมือกับการติดเชื้อนี้ได้ด้วยตัวเอง
ureaplasmosis ปรากฏอย่างไรในหญิงตั้งครรภ์? การรักษาคืออะไร? เหตุใดจึงเป็นอันตราย?
 ก่อนหน้านี้แพทย์มักแนะนำว่าหญิงตั้งครรภ์ที่ได้รับการวินิจฉัยว่าเป็นยูเรียพลาสโมซิสจะมีการยุติการตั้งครรภ์โดยไม่ได้ตั้งใจ ปัจจุบันกลยุทธ์มีการเปลี่ยนแปลง ส่วนใหญ่แล้วผู้หญิงสามารถตั้งครรภ์เพื่อคลอดบุตรและให้กำเนิดบุตรได้ อย่างไรก็ตามโรคนี้ส่งผลเสียต่อทั้งการตั้งครรภ์และสภาพของทารกในครรภ์ ดังนั้นจึงควรเข้ารับการทดสอบและรักษาล่วงหน้าจะดีกว่า
ก่อนหน้านี้แพทย์มักแนะนำว่าหญิงตั้งครรภ์ที่ได้รับการวินิจฉัยว่าเป็นยูเรียพลาสโมซิสจะมีการยุติการตั้งครรภ์โดยไม่ได้ตั้งใจ ปัจจุบันกลยุทธ์มีการเปลี่ยนแปลง ส่วนใหญ่แล้วผู้หญิงสามารถตั้งครรภ์เพื่อคลอดบุตรและให้กำเนิดบุตรได้ อย่างไรก็ตามโรคนี้ส่งผลเสียต่อทั้งการตั้งครรภ์และสภาพของทารกในครรภ์ ดังนั้นจึงควรเข้ารับการทดสอบและรักษาล่วงหน้าจะดีกว่า คุณสมบัติของยูเรียพลาสโมซิสในระหว่างตั้งครรภ์:
1.
หญิงตั้งครรภ์มีระบบภูมิคุ้มกันลดลง- แม้ว่ายูเรียพลาสม่าจะมีอยู่ในร่างกายในปริมาณเล็กน้อย แต่ก็สามารถทำให้เกิดการติดเชื้อได้
2.
ไม่ควรรับประทานยาปฏิชีวนะในการตั้งครรภ์ระยะแรก- ยาต้านแบคทีเรียมีผลข้างเคียงและอาจส่งผลเสียต่อทารกในครรภ์ได้
3.
เมื่อเทียบกับภูมิหลังของภูมิคุ้มกันที่ลดลง ureaplasmosis จะเปิดประตูสู่การติดเชื้อทางเพศสัมพันธ์- หากผู้หญิงติดเชื้อโรคติดต่อทางเพศสัมพันธ์ จะส่งผลเสียต่อการตั้งครรภ์มากยิ่งขึ้น
ภาวะแทรกซ้อนที่เป็นไปได้ของ ureaplasmosis ในระหว่างตั้งครรภ์:
- การแท้งบุตร ในระยะแรก โรคนี้อาจทำให้แท้งได้
- การคลอดก่อนกำหนด เด็กเกิดก่อนกำหนดและอ่อนแอ สิ่งนี้เกิดขึ้นเนื่องจากความจริงที่ว่าด้วย ureaplasmosis ปากมดลูกจะคลายตัว สามารถเย็บได้ แต่อาจส่งผลเสียต่อสภาพของเด็กได้เช่นกัน
- การละเมิดการไหลเวียนของเลือดในมดลูก
- ภาวะขาดออกซิเจน(ภาวะขาดออกซิเจน) ของทารกในครรภ์
- พัฒนาการล่าช้าของมดลูก
- หากการตั้งครรภ์ดำเนินไปโดยไม่มีภาวะแทรกซ้อนจากการติดเชื้อและไม่มีการคุกคามของการแท้งบุตร ให้ทำการรักษาตั้งแต่สัปดาห์ที่ 22 ในระยะแรกๆ มีความเสี่ยงสูงที่จะเกิดผลเสียของยาปฏิชีวนะต่อพัฒนาการของทารกในครรภ์
- มักจะใช้ยาต้านเชื้อแบคทีเรียจากกลุ่ม แมคโครไลด์ (อิริโธรมัยซิน) ร่วมกับ การบำบัดด้วยภูมิคุ้มกัน (ไธมาลิน, ที-แอคติวิน) และ โปรไบโอติก (แลคทูซาน, โคลิแบคเทอริน, ไบฟิดัมแบคเทอริน).
- การเลือกการรักษาเป็นรายบุคคล แพทย์ของคุณอาจสั่งยาอื่นด้วย
เป็นไปได้ไหมที่จะรักษา ureaplasmosis ด้วยการเยียวยาชาวบ้าน?
Ureaplasmosis เป็นโรคติดเชื้อที่สามารถนำไปสู่ภาวะแทรกซ้อนได้หลายอย่าง ของเขา การรักษาที่มีประสิทธิภาพเป็นไปได้เฉพาะกับการใช้ยาต้านแบคทีเรียที่แพทย์สั่งเท่านั้น การเยียวยาพื้นบ้านไม่สามารถเป็นได้ทั้งวิธีการรักษาหลักหรือทางเลือกอื่นนอกเหนือจากการใช้ยา แต่นอกเหนือจากการบำบัดหลักแล้ว ยังสามารถปรับปรุงอาการ ลดอาการ และเร่งการฟื้นตัวได้ ก่อนใช้งานใดๆ การเยียวยาพื้นบ้านอย่าลืมปรึกษาแพทย์ของคุณ
.สูตรอาหารบางอย่างนำเสนอด้านล่างเพื่อจุดประสงค์ในการให้ข้อมูลเท่านั้น
ก่อนใช้งานใดๆ การเยียวยาพื้นบ้านอย่าลืมปรึกษาแพทย์ของคุณ
.สูตรอาหารบางอย่างนำเสนอด้านล่างเพื่อจุดประสงค์ในการให้ข้อมูลเท่านั้น
สูตรอาหารพื้นบ้านสำหรับยูเรียพลาสโมซิส
สูตรที่ 1วัตถุดิบ:
- หญ้าต่อเนื่อง – 3 ส่วน;
- ใบราสเบอร์รี่ - 3 ส่วน;
- สะโพกกุหลาบ – 3 ส่วน;
- ผลไม้ผักชีฝรั่ง - 1 ส่วน;
- ใบตำแย - 1 ส่วน;
- รากพริมโรส - 1 ส่วน;
- ใบเบิร์ช - 1 ส่วน;
- ปอดเวิร์ต (สมุนไพร) - 1 ส่วน;
- ไวโอเล็ต (สมุนไพร) - 1 ส่วน;
- กล้า – 2 ส่วน;
- ดอกไม้ทุ่งหญ้าหวาน - 2 ส่วน
บดและผสมส่วนผสมทั้งหมดให้ละเอียด ใช้ส่วนผสมที่ได้ 1 ช้อนโต๊ะแล้วเทน้ำเดือดหนึ่งแก้ว ทิ้งไว้ 9 ชั่วโมง
โหมดการใช้งาน:
รับประทานครั้งละ 1/3 ถ้วย วันละ 3 ครั้งก่อนอาหาร
สูตรที่ 2
วัตถุดิบ:
- รากชะเอมเทศ - 1 ส่วน;
- ราก Leuzea - 1 ส่วน;
- รากเพนนี - 1 ส่วน;
- ดอกคาโมไมล์ - 1 ส่วน;
- โคนต้นไม้ชนิดหนึ่ง - 1 ส่วน;
- หญ้าเชือก - 1 ส่วน
วิธีทำอาหาร:
บดส่วนผสมทั้งหมดให้ละเอียดแล้วผสม ใช้ส่วนผสมที่ได้หนึ่งช้อนโต๊ะแล้วเทน้ำเดือดลงไป ทิ้งไว้ 9 ชั่วโมง
โหมดการใช้งาน:
รับประทานหนึ่งในสามของแก้ววันละ 3 ครั้งก่อนอาหาร
สูตรที่ 3
วัตถุดิบ:
- โหระพา - 1 ส่วน;
- ลำดับ - 1 ส่วน;
- สมุนไพรยาร์โรว์ - 1 ส่วน;
- ราก Leuzea - 1 ส่วน;
- รากเบอร์เน็ต - 1 ส่วน;
- โรสแมรี่ป่า - 1 ส่วน;
- ต้นเบิร์ช - 1 ส่วน
บดและผสมส่วนผสมทั้งหมดให้ละเอียด ใช้ส่วนผสมที่ได้หนึ่งช้อนโต๊ะแล้วเทน้ำเดือดหนึ่งแก้ว ทิ้งไว้ 9 ชั่วโมง
โหมดการใช้งาน:
รับประทานวันละ 1/2 แก้ว ก่อนอาหารทันที
สูตรที่ 4
วัตถุดิบ:
- มดลูกโบรอน - 1 ส่วน;
- วินเทอร์กรีน – 1 ส่วน;
- คนรักฤดูหนาว - 1 ส่วน
บดและผสมส่วนผสมทั้งหมดให้ละเอียด ใช้ส่วนผสมหนึ่งช้อนโต๊ะแล้วเติมน้ำ 500 มล. ปล่อยให้มันชงเป็นเวลา 12 ชั่วโมง
โหมดการใช้งาน:
รับประทานครั้งละ 1/2 แก้ว วันละ 4 ครั้ง
ureaplasmosis 10 ถึง 4 องศาคืออะไร?
 วิธีหนึ่งในการวินิจฉัยยูเรียพลาสโมซิสคือการฉีดเชื้อก่อโรคบนอาหารชนิดพิเศษ การศึกษานี้ไม่เพียงช่วยตรวจหาจุลินทรีย์เท่านั้น แต่ยังช่วยระบุปริมาณ (ไทเทอร์) ด้วย
วิธีหนึ่งในการวินิจฉัยยูเรียพลาสโมซิสคือการฉีดเชื้อก่อโรคบนอาหารชนิดพิเศษ การศึกษานี้ไม่เพียงช่วยตรวจหาจุลินทรีย์เท่านั้น แต่ยังช่วยระบุปริมาณ (ไทเทอร์) ด้วย ผู้ที่ได้รับการวินิจฉัยว่าเป็น ureaplasma มักไม่มีอาการของโรคเสมอไป ดังนั้นตามสถิติแล้ว ยูเรียพลาสมาเป็นบวกเป็นผู้หญิงที่มีเพศสัมพันธ์ 15-70% และผู้ชายมากถึง 20%
ดังนั้นแพทย์จำเป็นต้องมีเกณฑ์ที่ชัดเจนในการช่วยระบุความเสี่ยงสูงในการเกิดโรค การไตเตรทของเชื้อโรคกลายเป็นเกณฑ์ดังกล่าว ถ้าเป็น 10 ยกกำลัง 4 หรือน้อยกว่าก็ถือว่าเป็นเรื่องปกติ อัตราที่สูงขึ้นบ่งบอกถึงความเสี่ยงในระดับสูงหรือการวินิจฉัยโรคยูเรียพลาสโมซิสที่ได้รับการยืนยัน
แม้ว่าระดับไตเตอร์จะต่ำและบุคคลนั้นไม่มีอาการใดๆ ผลบวกของยูเรียพลาสมาอาจมีผลเสีย:
- พาหะสามารถแพร่เชื้อไปยังคู่นอนซึ่งจะทำให้เกิดโรคได้
- ผู้หญิงที่มีผลบวกของ Ureaplasma สามารถแพร่เชื้อให้ลูกของเธอในระหว่างการคลอดบุตรได้ (ความน่าจะเป็นของการติดเชื้อคือ 50%)
- เมื่อภูมิคุ้มกันลดลง ผู้ที่เป็นบวกกับยูเรียพลาสมาอาจเกิดการติดเชื้อได้
ureaplasmosis ปรากฏอย่างไรในทารกแรกเกิด? โรคนี้อันตรายแค่ไหน?
 แม้ว่าผู้หญิงที่เป็นยูเรียพลาสโมซิสสามารถตั้งครรภ์ในระยะและให้กำเนิดลูกได้ แต่เชื้อโรคก็ส่งผลเสียต่อสภาพของทารกในครรภ์และการติดเชื้อของทารกแรกเกิดก็เป็นไปได้
แม้ว่าผู้หญิงที่เป็นยูเรียพลาสโมซิสสามารถตั้งครรภ์ในระยะและให้กำเนิดลูกได้ แต่เชื้อโรคก็ส่งผลเสียต่อสภาพของทารกในครรภ์และการติดเชื้อของทารกแรกเกิดก็เป็นไปได้ เส้นทางการแพร่เชื้อจากแม่สู่ลูกในครรภ์:
- ผ่านรก ( ข้ามรก);
- เมื่อสัมผัสกับช่องคลอดระหว่างคลอดบุตร
ในระยะต่อมาจะพัฒนา ความไม่เพียงพอของ fetoplacental, ภาวะขาดออกซิเจนของทารกในครรภ์ เด็กคลอดก่อนกำหนด น้ำหนักน้อย และร่างกายอ่อนแอ หากทารกในครรภ์ขาดออกซิเจนอย่างรุนแรง เด็กอาจมีความผิดปกติทางจิตในเวลาต่อมา
มีหลักฐานว่ายูเรียพลาสมาสามารถขัดขวางการพัฒนาได้ ระบบประสาท- ด้วยเหตุนี้ ในอดีตแพทย์จึงมักแนะนำให้สตรีที่ติดเชื้อยุติการตั้งครรภ์ด้วยการกระตุ้น วันนี้กลยุทธ์มีการเปลี่ยนแปลง
โรคของทารกแรกเกิดที่อาจเกิดจากยูเรียพลาสมา:
- โรคปอดอักเสบ(โรคปอดอักเสบ);
- dysplasia หลอดลมและปอด– โรคเรื้อรังที่เกิดขึ้นในทารกแรกเกิดหลังจากการช่วยหายใจ
- ภาวะติดเชื้อ(พิษเลือด);
- เยื่อหุ้มสมองอักเสบ– การอักเสบของเยื่อดูรา
มีการอธิบายกรณีของ ureaplasma ที่ส่งผลต่อระบบทางเดินหายใจและลูกอัณฑะในเด็กนักเรียน
ureaplasmosis สามารถเกิดขึ้นในปากได้หรือไม่? มันแสดงออกมาได้อย่างไร?
 Ureaplasmosis สามารถติดเชื้อได้โดยการจูบและออรัลเซ็กซ์ แต่เชื้อโรคไม่ได้ติดต่อผ่านการจูบเสมอไป
Ureaplasmosis สามารถติดเชื้อได้โดยการจูบและออรัลเซ็กซ์ แต่เชื้อโรคไม่ได้ติดต่อผ่านการจูบเสมอไป หากเป็นการจูบแก้มหรือสัมผัสริมฝีปากอย่างเป็นมิตรแบบธรรมดา ก็ไม่น่าจะติดเชื้อได้ นอกจากนี้ยังใช้กับเด็กและผู้ปกครองด้วย หากคุณจูบเด็ก คุณคงไม่ทำให้เขาติดเชื้อ ความเสี่ยงของการติดเชื้อจะลดลงหากผู้ป่วยรักษาสุขอนามัยในช่องปากอย่างระมัดระวัง
วางแผนการตั้งครรภ์
ในระหว่างตั้งครรภ์ มีความเสี่ยงของการแท้งบุตร การคลอดก่อนกำหนด และการติดเชื้อในครรภ์ มาตรการป้องกันที่มีประสิทธิภาพเพียงอย่างเดียวคือการรักษาเบื้องต้นอย่างทันท่วงที
ยูเรียพลาสโมซิสสามารถเกิดขึ้นได้ในสาวพรหมจารีหรือไม่? มันมาจากไหน?
การตรวจหายูเรียพลาสมาในหญิงพรหมจารีอาจมีสาเหตุหลายประการ:- ที่จริงแล้วหญิงสาวไม่ใช่สาวพรหมจารีและซ่อนมันไว้ การติดเชื้อเกิดขึ้นระหว่างมีเพศสัมพันธ์
- การติดเชื้อเกิดขึ้นระหว่างการจูบหรือการสัมผัสทางปากและอวัยวะเพศ
- เส้นทางการติดเชื้อในครัวเรือน (ผ่านสิ่งของทั่วไป รวมถึงสิ่งของเพื่อสุขอนามัยส่วนบุคคล ผ่านขอบโถส้วม อ่างอาบน้ำ ฯลฯ) ยังไม่ได้รับการพิสูจน์ แต่ก็ไม่ได้ยกเว้นเช่นกัน
- บ่อยครั้งที่ตรวจพบยูเรียพลาสโมซิสในเด็กผู้หญิงที่มารดาต้องทนทุกข์ทรมานจากโรคนี้ในระหว่างตั้งครรภ์ ในกรณีนี้ เด็กหญิงได้รับเชื้อจากแม่ของเธอ
ดังนั้นแม้ในกรณีที่ไม่มีการติดต่อทางเพศและการมีเพศสัมพันธ์ที่ได้รับการคุ้มครอง ก็มีโอกาสที่เด็กหญิงหรือชายหนุ่มจะได้รับการวินิจฉัยว่าเป็นยูเรียพลาสมา
Mycoplasmosis และ ureaplasmosis เป็นสิ่งเดียวกันหรือไม่?
โรคทั้งสองเกิดจากจุลินทรีย์ที่อยู่ในตระกูล Mycoplasmataceae แบ่งออกเป็น 2 สกุล ได้แก่ ไมโคพลาสมา และยูเรียพลาสมา ดังนั้นไมโคพลาสมาและยูเรียพลาสมาจึงเป็น "ญาติ" พวกมันทำให้เกิดกระบวนการอักเสบแบบเดียวกันค่ะ ระบบสืบพันธุ์การติดเชื้อจะแสดงอาการเช่นเดียวกัน วิธีการรักษาก็เกือบจะเหมือนกันหลังการรักษา ureaplasmosis มีอาการคันปรากฏขึ้น จะทำอย่างไร?
 หากหลังจากการรักษา ureaplasmosis มีอาการคันตกขาวหรือผิวหนังลอกบริเวณอวัยวะเพศปรากฏขึ้นคุณต้องไปพบแพทย์อีกครั้งและเข้ารับการตรวจ มีความเป็นไปได้ที่โรคจะไม่ได้รับการรักษาอย่างสมบูรณ์ (โดยเฉพาะอย่างยิ่งหากไม่ได้ทำการทดสอบควบคุมสำหรับยูเรียพลาสมา) หรือการติดเชื้อซ้ำเกิดขึ้นจากพันธมิตรที่ไม่ได้รับการรักษา นอกจากนี้ เนื่องจากภูมิคุ้มกันลดลง ureaplasma จึงสามารถเปิดประตูสู่การติดเชื้ออื่นๆ ได้
หากหลังจากการรักษา ureaplasmosis มีอาการคันตกขาวหรือผิวหนังลอกบริเวณอวัยวะเพศปรากฏขึ้นคุณต้องไปพบแพทย์อีกครั้งและเข้ารับการตรวจ มีความเป็นไปได้ที่โรคจะไม่ได้รับการรักษาอย่างสมบูรณ์ (โดยเฉพาะอย่างยิ่งหากไม่ได้ทำการทดสอบควบคุมสำหรับยูเรียพลาสมา) หรือการติดเชื้อซ้ำเกิดขึ้นจากพันธมิตรที่ไม่ได้รับการรักษา นอกจากนี้ เนื่องจากภูมิคุ้มกันลดลง ureaplasma จึงสามารถเปิดประตูสู่การติดเชื้ออื่นๆ ได้ บ่อยครั้งที่ปัญหาคือการพัฒนาของ dysbiosis ในช่องคลอดหลังจากการใช้ยาปฏิชีวนะ นี่เป็นเรื่องปกติในผู้หญิงที่ได้รับการรักษาด้วยยาปฏิชีวนะสำหรับการติดเชื้อทางเดินปัสสาวะ การรักษา dysbiosis ในช่องคลอดทำได้โดยใช้ ยูไบโอติก, โปรไบโอติก, เครื่องกระตุ้นภูมิคุ้มกัน.
ureaplasma parvum และ urealiticum คืออะไร?
 ยูเรียพลาสมาสองประเภทที่สามารถทำให้เกิดยูเรียพลาสโมซิสได้ มันคือจุลินทรีย์ทั้งสองชนิดนี้ - ยูเรียพลาสม่าพาร์วัมและ ยูเรียพลาสมา ยูเรียลิติคัม, - พวกเขาพยายามตรวจพบในห้องปฏิบัติการเมื่อวินิจฉัยโรค
ยูเรียพลาสมาสองประเภทที่สามารถทำให้เกิดยูเรียพลาสโมซิสได้ มันคือจุลินทรีย์ทั้งสองชนิดนี้ - ยูเรียพลาสม่าพาร์วัมและ ยูเรียพลาสมา ยูเรียลิติคัม, - พวกเขาพยายามตรวจพบในห้องปฏิบัติการเมื่อวินิจฉัยโรค Ureaplasma urealyticum ที่เป็นสาเหตุเชิงสาเหตุถูกค้นพบครั้งแรกในปี 1954 โดยนักวิจัย M. Shepard ในผู้ป่วยที่ได้รับความทุกข์ทรมานจากท่อปัสสาวะอักเสบจากแหล่งกำเนิดที่ไม่ใช่ gonococcal ตั้งแต่นั้นมา มีการค้นพบแบคทีเรียเหล่านี้อีกหลายชนิด: ยูเรียพลาสมาคาติ, Ureaplasma canigenitalium, ยูเรียพลาสม่า เฟลินัม, Ureaplasma ไดเวอร์ซัม, ยูเรียพลาสม่าพาร์วัม, ยูเรียพลาสมา แกลลอราล.
Ureaplasmas เป็นจุลินทรีย์ที่มีลักษณะเฉพาะซึ่งในโครงสร้างของพวกมันมีตำแหน่งตรงกลางระหว่างไวรัสและแบคทีเรีย พวกเขาจัดเป็น จุลินทรีย์ชั่วคราว: จุลินทรีย์เหล่านี้ไม่ปกติในคนที่มีสุขภาพแข็งแรง แต่สามารถอยู่ในร่างกายได้นานโดยไม่ก่อให้เกิดอันตราย และเมื่อภูมิคุ้มกันอ่อนแอลงก็อาจทำให้เกิดการติดเชื้อได้
ยูเรียพลาสโมซิสแพร่หลายมาก โดยเป็นหนึ่งในโรคติดต่อทางเพศสัมพันธ์ (STIs) ที่พบบ่อยที่สุด อย่างไรก็ตาม ยังไม่ชัดเจนว่าโรคดังกล่าวมีอยู่จริงหรือเป็นเพียงจินตนาการของแพทย์ ดังนั้นเชื้อโรคของยูเรียพลาสโมซิสจะตั้งอาณานิคมในช่องคลอดของผู้หญิงที่มีสุขภาพดีใน 60% ของกรณีและในทารกแรกเกิดใน 30% ของกรณี ในผู้ชาย ureaplasma จะถูกตรวจพบไม่บ่อยนัก ล่าสุดพวกเขาได้รับคำจำกัดความของเชื้อโรคฉวยโอกาสแล้ว นั่นคือความเป็นปรปักษ์ต่อมนุษย์ยังเป็นที่น่าสงสัย
สาเหตุของยูเรียพลาสโมซิส
Ureaplasmas มีขนาดใกล้เคียงกับไวรัสขนาดใหญ่ และไม่มีทั้ง DNA และเยื่อหุ้มเซลล์ นี่เป็นแบคทีเรียที่มีข้อบกพร่องขนาดเล็ก ความด้อยกว่านั้นอยู่ที่ความจริงที่ว่าในระหว่างวิวัฒนาการมันสูญเสียผนังเซลล์ไป
บางครั้งถือเป็นขั้นตอนการเปลี่ยนผ่านจากไวรัสไปสู่แบคทีเรีย Ureaplasma ได้ชื่อมาจากคุณสมบัติเฉพาะ - ความสามารถในการสลายยูเรียซึ่งเรียกว่า ยูรีไลซิส- ตามกฎแล้ว Ureaplasmosis คือการติดเชื้อทางเดินปัสสาวะเนื่องจาก ureaplasma ไม่สามารถอยู่ได้หากไม่มียูเรีย
การแพร่เชื้อส่วนใหญ่เกิดจากการสัมผัสทางเพศ แต่การติดเชื้อในมดลูกจากมารดาที่ป่วยระหว่างคลอดบุตรก็เป็นไปได้เช่นกัน นอกจากนี้เด็กๆ มักจะติดเชื้อจากพ่อแม่ในวัยเด็กผ่านวิธีการในครัวเรือน
อาการของยูเรียพลาสโมซิส
เชื่อกันว่าระยะฟักตัวของยูเรียพลาสโมซิสอยู่ที่ประมาณหนึ่งเดือน อย่างไรก็ตาม ทุกอย่างขึ้นอยู่กับสถานะสุขภาพเบื้องต้นของผู้ติดเชื้อ เมื่ออยู่ในระบบสืบพันธุ์หรือท่อปัสสาวะ ureaplasma สามารถทำงานเงียบ ๆ และไม่แสดงตัวในทางใดทางหนึ่งเป็นเวลาหลายปี ความต้านทานของอวัยวะสืบพันธุ์ต่อผลกระทบของจุลินทรีย์นั้นมาจากอุปสรรคทางสรีรวิทยา ปัจจัยป้องกันหลักคือจุลินทรีย์ปกติ เมื่ออัตราส่วนของจุลินทรีย์ต่างๆ หยุดชะงัก ยูเรียพลาสมาจะเริ่มเพิ่มจำนวนอย่างรวดเร็วและสร้างความเสียหายให้กับทุกสิ่งที่ขวางทาง Ureaplasmosis เกิดขึ้น ควรสังเกตว่ายูเรียพลาสโมซิสแสดงอาการเล็กน้อยซึ่งรบกวนผู้ป่วยเพียงเล็กน้อยและมักไม่แสดงอาการเลย (โดยเฉพาะในผู้หญิง) ผู้หญิงที่ป่วยบ่นว่าตกขาวมีสีใสเป็นครั้งคราวซึ่งแตกต่างไปจากปกติเล็กน้อย บางคนอาจรู้สึกแสบร้อนเมื่อปัสสาวะ หากภูมิคุ้มกันของผู้ป่วยอ่อนแอมาก ureaplasma ก็สามารถเคลื่อนตัวสูงขึ้นไปตามระบบสืบพันธุ์ทำให้เกิดการอักเสบของมดลูก (endometritis) หรือส่วนต่อ (adnexitis) คุณสมบัติลักษณะเยื่อบุโพรงมดลูกอักเสบเป็นประจำเดือนผิดปกติ, เลือดออก, ประจำเดือนหนักและยาวนาน, ปวดจู้จี้ในช่องท้องส่วนล่าง ด้วย adnexitis พวกเขาได้รับผลกระทบ ท่อนำไข่กระบวนการกาวพัฒนาขึ้นซึ่งอาจนำไปสู่ภาวะมีบุตรยากและการตั้งครรภ์นอกมดลูก อาการกำเริบซ้ำๆ อาจเกี่ยวข้องกับการดื่มแอลกอฮอล์ อาการหวัด และอารมณ์แปรปรวน
ไม่ควรพิจารณาว่าการมียูเรียพลาสมาในร่างกายเป็นสาเหตุหลักของภาวะมีบุตรยาก ความเป็นไปได้ในการตั้งครรภ์ไม่ได้ขึ้นอยู่กับการปรากฏตัวของเชื้อโรค แต่จากการมีอยู่ของกระบวนการอักเสบ หากมีคุณควรเข้ารับการรักษาทันทีและร่วมกับคู่นอนประจำของคุณเสมอเพราะยูเรียพลาสโมซิสยังรบกวนการทำงานของระบบสืบพันธุ์ของผู้ชายอีกด้วย
ระยะเวลาของการตั้งครรภ์ด้วย ureaplasmosis
Ureaplasmosis เป็นหนึ่งในการติดเชื้อที่ผู้หญิงควรได้รับการตรวจก่อนตั้งครรภ์ แม้แต่ยูเรียพลาสม่าจำนวนเล็กน้อยในระบบทางเดินปัสสาวะของสตรีที่มีสุขภาพดีในระหว่างตั้งครรภ์ก็สามารถเริ่มทำงานและนำไปสู่การพัฒนาของยูเรียพลาสโมซิสได้ ในเวลาเดียวกันหากตรวจพบ ureaplasmosis เป็นครั้งแรกในระหว่างตั้งครรภ์นี่ไม่ใช่ข้อบ่งชี้สำหรับการยุติการตั้งครรภ์ การรักษาที่ถูกต้องและทันท่วงทีจะช่วยให้ผู้หญิงอุ้มและให้กำเนิดทารกที่แข็งแรงได้
เป็นที่เชื่อกันว่า ureaplasma ไม่มีผลทำให้ทารกอวัยวะพิการเช่น ไม่ทำให้เด็กมีพัฒนาการบกพร่อง ในเวลาเดียวกัน ureaplasmosis อาจทำให้เกิดการแท้งบุตร การคลอดก่อนกำหนด polyhydramnios และ fetoplacental insufficiency ซึ่งเป็นภาวะที่ทารกขาดออกซิเจนและสารอาหาร
สำหรับทารกในครรภ์ ในระหว่างตั้งครรภ์ การติดเชื้อเกิดขึ้นในบางกรณีที่หายากมาก เนื่องจากทารกในครรภ์ได้รับการปกป้องอย่างน่าเชื่อถือด้วยรก อย่างไรก็ตาม ประมาณครึ่งหนึ่งของกรณีดังกล่าว ทารกจะติดเชื้อขณะคลอดผ่านช่องคลอดที่ติดเชื้อระหว่างการคลอดบุตร ในกรณีเช่นนี้ ureaplasma จะพบได้ที่อวัยวะเพศของทารกแรกเกิดหรือในช่องจมูกของทารก
นอกจากนี้ ในบางกรณีหลังคลอดบุตร ureaplasmosis กลายเป็นสาเหตุของเยื่อบุโพรงมดลูกอักเสบ ซึ่งเป็นหนึ่งในภาวะแทรกซ้อนหลังคลอดที่ร้ายแรงที่สุด
เพื่อลดความเสี่ยงของการติดเชื้อของเด็กและภัยคุกคามของการคลอดก่อนกำหนดให้เหลือน้อยที่สุด ureaplasmosis จะได้รับการรักษาในระหว่างตั้งครรภ์หลังจาก 22 สัปดาห์ด้วยยาต้านแบคทีเรียที่แพทย์ที่เข้ารับการรักษาซึ่งเป็นสูติแพทย์นรีแพทย์กำหนด
การวินิจฉัยโรคยูเรียพลาสโมซิส
การวินิจฉัยยูเรียพลาสโมซิสนั้นไม่ยากเกินไปสำหรับการแพทย์แผนปัจจุบัน
สำหรับการวินิจฉัยทางห้องปฏิบัติการที่เชื่อถือได้ของ ureaplasmosis ปัจจุบันมีการใช้วิธีการหลายวิธีร่วมกันซึ่งแพทย์เลือกไว้ โดยปกติจะใช้เทคนิคหลายอย่างเพื่อให้ได้ผลลัพธ์ที่แม่นยำยิ่งขึ้น:
1.แบคทีเรีย (วัฒนธรรม)วิธีการวินิจฉัย วัสดุจากช่องคลอด ปากมดลูก และท่อปัสสาวะจะถูกวางลงบนอาหารเลี้ยงเชื้อ โดยที่ยูเรียพลาสมาจะเติบโตเป็นเวลาหลายวัน (ปกติคือ 48 ชั่วโมง) นี่เป็นวิธีเดียวที่ช่วยให้คุณกำหนดปริมาณยูเรียพลาสมาซึ่งสำคัญมากในการเลือกกลยุทธ์เพิ่มเติม ดังนั้นด้วยระดับไทเทอร์น้อยกว่า 10*4 CFU ผู้ป่วยจึงถือเป็นพาหะของยูเรียพลาสมา และส่วนใหญ่มักไม่ต้องการการรักษา ค่าไตเตอร์มากกว่า 10*4 CFU จำเป็นต้องได้รับการบำบัดด้วยยา วิธีการเดียวกันนี้ใช้ในการตรวจสอบความไวของยูเรียพลาสมาต่อยาปฏิชีวนะบางชนิดก่อนที่จะสั่งจ่ายยาซึ่งจำเป็นสำหรับการเลือกยาปฏิชีวนะที่ถูกต้อง (ยาที่ช่วยผู้ป่วยรายหนึ่งอาจไม่มีประโยชน์กับอีกรายหนึ่ง) โดยทั่วไปการศึกษาดังกล่าวจะใช้เวลาประมาณ 1 สัปดาห์
2.พีซีอาร์(ปฏิกิริยาลูกโซ่โพลีเมอเรสซึ่งช่วยให้สามารถระบุ DNA ของเชื้อโรคได้) วิธีที่รวดเร็วมาก ใช้เวลา 5 ชั่วโมงจึงจะเสร็จสิ้น หาก PCR แสดงให้เห็นว่ามี ureaplasma อยู่ในร่างกายของผู้ป่วยก็หมายความว่าควรทำการวินิจฉัยต่อไป ผล PCR ที่เป็นลบเกือบ 100% หมายความว่าไม่มียูเรียพลาสมาในร่างกายมนุษย์ อย่างไรก็ตาม PCR ไม่อนุญาตให้กำหนดลักษณะเชิงปริมาณของเชื้อโรค ดังนั้นผลบวกของ PCR จึงไม่ใช่ข้อบ่งชี้สำหรับการรักษา และวิธีการนั้นไม่สามารถใช้ควบคุมได้ทันทีหลังการรักษา
3.วิธีทางเซรุ่มวิทยา(การตรวจหาแอนติบอดี) การตรวจหาแอนติบอดีต่อแอนติเจน (โครงสร้างลักษณะ) ของยูเรียพลาสมาใช้เพื่อระบุสาเหตุของภาวะมีบุตรยาก การแท้งบุตร และโรคอักเสบในระยะหลังคลอด สำหรับการศึกษานี้ จะนำเลือดจากหลอดเลือดดำ
4. นอกเหนือจากวิธีการที่ระบุไว้แล้ว บางครั้งพวกเขาก็ใช้ในการวินิจฉัยโรคยูเรียพลาสโมซิส วิธีไดเร็กอิมมูโนฟลูออเรสเซนซ์ (DIF) และการวิเคราะห์อิมมูโนฟลูออเรสเซนซ์ (ELISA)- ค่อนข้างแพร่หลายเนื่องจากมีต้นทุนค่อนข้างต่ำและใช้งานง่าย แต่มีความแม่นยำต่ำ (ประมาณ 50-70%)
การรักษายูเรียพลาสโมซิส
การวินิจฉัย ยูเรียพลาสโมซิสมันถูกวางไว้เฉพาะเมื่อใช้การวิเคราะห์ทางวัฒนธรรมพบว่าปริมาณยูเรียพลาสมาในร่างกายเกินเกณฑ์ปกติที่อนุญาตสำหรับคนที่มีสุขภาพ ในกรณีนี้ยูเรียพลาสโมซิสต้องได้รับการรักษา การรักษาเชิงป้องกันของ ureaplasmosis ด้วย ureaplasmas จำนวนเล็กน้อยนั้นกำหนดไว้เฉพาะกับผู้หญิงที่วางแผนตั้งครรภ์เท่านั้น
โดยทั่วไปการรักษาจะดำเนินการแบบผู้ป่วยนอก สาเหตุของโรคนี้สามารถปรับตัวเข้ากับยาปฏิชีวนะต่างๆได้อย่างง่ายดาย บางครั้งการรักษาหลายหลักสูตรกลับไม่ได้ผลเพราะ ยาปฏิชีวนะที่เหมาะสมมันอาจเป็นเรื่องยากมาก การเพาะเลี้ยงยูเรียพลาสมาด้วยการพิจารณาความไวต่อยาปฏิชีวนะสามารถช่วยในการเลือกได้ นอกเหนือจากการตั้งครรภ์ ใช้ยาเตตราไซคลิน (เตตราไซคลิน, ด็อกซีไซคลิน), ฟลูออโรควิโนโลน (โอฟล็อกซาซิน, เพฟล็อกซาซิน) และแมคโครไลด์ (อะซิโธรมัยซิน, วิลปราเฟน, คลาริโทรมัยซิน) ในระหว่างตั้งครรภ์ สามารถใช้ได้เฉพาะยาแมคโครไลด์ ยาเตตราไซคลิน และฟลูออโรควิโนโลนบางชนิดเท่านั้น มีข้อห้ามอย่างเคร่งครัด.
ของแมคโครไลด์ที่ใช้ในการรักษายูเรียพลาสโมซิส อิริโธรมัยซิน, วิลปราเฟน, โรวามัยซิน- นอกจากนี้ยังมีการกำหนดการรักษาในท้องถิ่นและสารกระตุ้นภูมิคุ้มกัน (ยาที่เพิ่มภูมิคุ้มกันของร่างกาย) ตามความจำเป็น
ในระหว่างการรักษา มีความจำเป็นต้องงดเว้นจากการมีเพศสัมพันธ์ (ในกรณีที่รุนแรง โปรดใช้ถุงยางอนามัย) รับประทานอาหารที่ไม่รวมการบริโภคอาหารรสเผ็ด เค็ม ทอด เผ็ด และอาหารระคายเคืองอื่น ๆ รวมถึงแอลกอฮอล์ สองสัปดาห์หลังจากสิ้นสุดการรักษาด้วยยาต้านแบคทีเรีย จะทำการวิเคราะห์กลุ่มควบคุมครั้งแรก หากผลลัพธ์เป็นลบ จะมีการทดสอบการควบคุมอีกครั้งในอีกหนึ่งเดือนต่อมา
การป้องกันยูเรียพลาสโมซิส
วิธีการป้องกันยูเรียพลาสโมซิสไม่แตกต่างจากวิธีการป้องกันโรคติดต่อทางเพศสัมพันธ์ (STD) ประการแรก นี่คือการใช้ถุงยางอนามัยในระหว่างการมีเพศสัมพันธ์และการหลีกเลี่ยงการมีเพศสัมพันธ์แบบไม่เป็นทางการ
วิธีการป้องกันอีกวิธีหนึ่ง: การตรวจหาและรักษาโรคนี้อย่างทันท่วงทีในผู้ป่วยและคู่นอนของพวกเขา
โรคอักเสบติดเชื้อของอวัยวะสืบพันธุ์ที่เกิดจากกิจกรรมทางพยาธิวิทยาของยูเรียพลาสมา ใน 70-80% ของกรณีโรคนี้เกิดขึ้นในรูปแบบของการขนส่งที่ไม่มีอาการ อาจปรากฏเป็นอาการขับปัสสาวะที่ไม่จำเพาะเจาะจง ปริมาณของตกขาวที่ชัดเจนเพิ่มขึ้น ปวดท้องส่วนล่าง และมีอาการผิดปกติ ฟังก์ชั่นการสืบพันธุ์- ในการวินิจฉัย จะใช้การเพาะเลี้ยงแบคทีเรีย, PCR, ELISA และ PIF การรักษาด้วย Etiotropic เกี่ยวข้องกับการสั่งยาต้านเชื้อแบคทีเรีย - macrolides, tetracyclines และ fluoroquinolones

ข้อมูลทั่วไป
Ureaplasma ถูกแยกออกจากผู้ป่วยที่เป็นโรคท่อปัสสาวะอักเสบจากเชื้อ nongonococcal เป็นครั้งแรกในปี 1954 ปัจจุบันเชื้อโรคถือเป็นจุลินทรีย์ฉวยโอกาสที่แสดงกิจกรรมทางพยาธิวิทยาเฉพาะเมื่อมีปัจจัยบางประการเท่านั้น 40-50% ของผู้หญิงที่มีเพศสัมพันธ์ที่มีสุขภาพดีเป็นพาหะของแบคทีเรีย ตรวจพบจุลินทรีย์ที่อวัยวะเพศของทารกแรกเกิดที่สามทุก ๆ สาม และในเด็กนักเรียนหญิง 5-22% ที่ไม่ได้มีเพศสัมพันธ์ แม้ว่าจากผลการศึกษาต่างๆ พบว่ายูเรียพลาสโมซิสเป็นเพียงจุลินทรีย์ชนิดเดียวที่พบในผู้ป่วยบางรายที่มีภาวะมีบุตรยากและโรคเรื้อรังบริเวณอวัยวะสืบพันธุ์ แต่ยูเรียพลาสโมซิสไม่รวมอยู่ในโรคอิสระในปัจจุบัน การจำแนกประเภทระหว่างประเทศโรคภัยไข้เจ็บ.

สาเหตุของยูเรียพลาสโมซิสในสตรี
สาเหตุที่ทำให้เกิดโรคคือยูเรียพลาสม่า - แบคทีเรียในเซลล์ที่ไม่มีเยื่อหุ้มเซลล์ของตัวเองซึ่งมี tropism สำหรับเยื่อบุผิวเรียงเป็นแนวของอวัยวะสืบพันธุ์ จากยูเรียพลาสมาทั้ง 6 ประเภทที่มีอยู่ กิจกรรมที่ทำให้เกิดโรคถูกตรวจพบในสองชนิด ได้แก่ Ureaplasma urealyticum และ Ureaplasma parvum การติดเชื้อเกิดขึ้นจากการสัมผัสทางเพศโดยไม่มีการป้องกันหรือระหว่างการคลอดบุตร ปัจจุบันไม่มีหลักฐานที่น่าเชื่อถือเกี่ยวกับวิธีการติดต่อในครัวเรือนในการแพร่เชื้อยูเรียพลาสโมซิส
ในกรณีส่วนใหญ่ การขนส่งยูเรียพลาสมาจะไม่แสดงอาการ ปัจจัยหลักที่มีส่วนทำให้เกิดกระบวนการอักเสบคือ:
- ภาวะผิดปกติ- เชื้อโรคสามารถแสดงกิจกรรมที่ทำให้เกิดโรคได้ในระหว่างตั้งครรภ์เมื่อการทำงานของต่อมไร้ท่อของรังไข่หยุดชะงัก
- ภูมิคุ้มกันลดลง- การอักเสบของระบบทางเดินปัสสาวะมักเกิดขึ้นในผู้หญิงที่มีโรคที่ลดภูมิคุ้มกันและขณะรับประทานยากดภูมิคุ้มกัน (ในการรักษาพยาธิวิทยาของมะเร็ง) .
- dysbiosis ในช่องคลอด- การรบกวนของจุลินทรีย์ปกติของช่องคลอดเนื่องจากการรักษาด้วยยาต้านแบคทีเรียอย่างไม่มีเหตุผลและความไม่สมดุลของฮอร์โมนจะกระตุ้นจุลินทรีย์ที่ฉวยโอกาสรวมถึงยูเรียพลาสมา
- การแทรกแซงที่รุกราน- สาเหตุของการพัฒนา ureaplasmosis ในบางกรณีคือการทำแท้ง การรักษาด้วยเครื่องมือและขั้นตอนการวินิจฉัย (การผ่าตัดผ่านกล้องท่อปัสสาวะ ท่อปัสสาวะและท่อปัสสาวะ วิธีการผ่าตัดเพื่อรักษาการพังทลายของปากมดลูก ฯลฯ )
- การเปลี่ยนแปลงคู่นอนบ่อยครั้ง- แบคทีเรียถูกกระตุ้นร่วมกับเชื้อโรคติดต่อทางเพศสัมพันธ์อื่นๆ ที่เจาะอวัยวะเพศของผู้หญิงระหว่างมีเพศสัมพันธ์โดยไม่มีการป้องกันกับคู่รักทั่วไป
การเกิดโรค
การเกิดโรคของยูโรพลาสโมซิสในสตรีนั้นขึ้นอยู่กับคุณสมบัติของจุลินทรีย์ที่รุกรานด้วยการยึดเกาะและการสร้างเอนไซม์ เมื่อมันเข้าสู่เยื่อเมือกของอวัยวะสืบพันธุ์แบคทีเรียจะเกาะติดกับเยื่อหุ้มเซลล์ของเยื่อบุผิวแบบเสารวมเข้ากับมันและแทรกซึมเข้าไปในไซโตพลาสซึมซึ่งจะทวีคูณ จุลินทรีย์ผลิตเอนไซม์พิเศษที่สลายอิมมูโนโกลบูลินเอ ซึ่งช่วยลดการตอบสนองของระบบภูมิคุ้มกันต่อการติดเชื้อ ในกรณีที่ไม่มีอาการการเปลี่ยนแปลงการอักเสบและการทำลายล้างในท้องถิ่นจะแสดงออกอย่างอ่อนแอ การเพิ่มขึ้นของกิจกรรมการก่อโรคของเชื้อโรคภายใต้อิทธิพลของปัจจัยกระตุ้นทำให้เกิดการอักเสบ - ปฏิกิริยาของหลอดเลือด, การซึมผ่านของเนื้อเยื่อเพิ่มขึ้นและการทำลายเซลล์เยื่อบุผิว
การจัดหมวดหมู่
เกณฑ์หลักในการระบุรูปแบบทางคลินิกของยูเรียพลาสโมซิสในสตรีคือลักษณะของหลักสูตรและความรุนแรงของอาการทางพยาธิวิทยา โดยเฉพาะอย่างยิ่งผู้เชี่ยวชาญในสาขานรีเวชวิทยาแยกแยะ:
- การขนส่งยูเรียพลาสมา- ผู้หญิงส่วนใหญ่ที่การตรวจพบว่าจุลินทรีย์ชนิดนี้ไม่มีสัญญาณของกระบวนการอักเสบ
- ยูเรียพลาสโมซิสเฉียบพลัน- สังเกตได้น้อยมากและมีสัญญาณที่เด่นชัดทางคลินิกของความเสียหายต่ออวัยวะสืบพันธุ์และความมึนเมาทั่วไป
- ยูเรียพลาสโมซิสเรื้อรัง- ไม่มีสัญญาณของการอักเสบเฉียบพลันหรือปรากฏเป็นระยะ ๆ เมื่อมีปัจจัยกระตุ้น ความผิดปกติของการทำงานของระบบสืบพันธุ์และการอักเสบเรื้อรังของระบบทางเดินปัสสาวะเป็นไปได้
อาการของยูเรียพลาสโมซิสในสตรี
ใน 70-80% ของกรณีไม่มีอาการทางคลินิกที่บ่งบอกถึงการติดเชื้อในร่างกายด้วย ureaplasma โรคนี้ไม่มีอาการเฉพาะเจาะจงและในช่วงที่มีอาการกำเริบจะแสดงอาการโดยมีอาการของกระบวนการอักเสบในระบบทางเดินปัสสาวะ ผู้หญิงอาจบ่นว่ารู้สึกไม่สบาย เจ็บปวด แสบร้อน และรู้สึกเจ็บปวดเมื่อปัสสาวะ ปริมาณตกขาวใสเพิ่มขึ้นเล็กน้อย ด้วยการพัฒนาของการติดเชื้อที่เพิ่มขึ้นพร้อมกับความเสียหายต่ออวัยวะสืบพันธุ์ภายใน อาการปวดเมื่อยหรือจู้จี้จุกจิกในช่องท้องส่วนล่างอาจรบกวนคุณ ในกรณีเฉียบพลันและในช่วงที่มีอาการกำเริบ อุณหภูมิจะสูงขึ้นถึงระดับต่ำ ผู้ป่วยจะสังเกตความอ่อนแอ ความเหนื่อยล้า และประสิทธิภาพที่ลดลง ureaplasmosis เรื้อรังอาจระบุได้จากท่อปัสสาวะอักเสบที่ดื้อต่อการรักษา, ช่องคลอดอักเสบ, เยื่อบุโพรงมดลูกอักเสบ, adnexitis, ไม่สามารถตั้งครรภ์, การยุติโดยธรรมชาติหรือหลักสูตรทางพยาธิวิทยาของการตั้งครรภ์
ภาวะแทรกซ้อน
ในระยะยาว ureaplasmosis ในสตรีมีความซับซ้อนโดยกระบวนการอักเสบเรื้อรังในมดลูกและอวัยวะซึ่งนำไปสู่ภาวะมีบุตรยาก การแท้งบุตร และการคลอดก่อนกำหนด สถานการณ์เลวร้ายลงจากการติดเชื้อของคู่ครองซึ่งอาจมีบุตรยากในผู้ชายเนื่องจากโรคนี้ ในบางกรณี กระบวนการอักเสบ หลอดเลือด และภูมิต้านตนเองในเยื่อบุโพรงมดลูกทำให้เกิดความไม่เพียงพอของรกปฐมภูมิและทุติยภูมิ ส่งผลให้การพัฒนาของทารกในครรภ์หยุดชะงัก เสี่ยงต่อความผิดปกติ และเพิ่มการเจ็บป่วยจากปริกำเนิด เนื่องจากการตั้งครรภ์เป็นปัจจัยกระตุ้นการทำงานของจุลินทรีย์และการรักษา โรคติดเชื้อเกี่ยวข้องกับการสั่งยาที่อาจส่งผลต่อทารกในครรภ์ในระหว่างการวางแผนการเจริญพันธุ์สิ่งสำคัญคือต้องระบุเชื้อโรคในเวลาที่เหมาะสม
การวินิจฉัย
ข้อมูลจากการตรวจทางช่องคลอดการตรวจแบบสองมือและภาพทางคลินิกของโรคนั้นไม่เฉพาะเจาะจงและตามกฎแล้วบ่งชี้ว่ามีกระบวนการอักเสบอยู่ ดังนั้นวิธีการวิจัยพิเศษที่ช่วยให้การตรวจหาเชื้อโรคมีบทบาทสำคัญในการวินิจฉัยโรคยูเรียพลาสโมซิสในสตรี:
- ถัง. การเพาะเลี้ยงยูเรียพลาสมา- เมื่อปลูกเชื้อวัสดุชีวภาพ (สิ่งขับถ่าย, รอยเปื้อน) บนตัวกลางที่เป็นสารอาหาร, ตรวจพบโคโลนีของยูเรียพลาสมาหลังจากนั้นจึงพิจารณาความไวต่อยาต้านแบคทีเรีย
- พีซีอาร์- การใช้ปฏิกิริยาลูกโซ่โพลีเมอเรส สามารถตรวจพบสารพันธุกรรมของเชื้อโรคในวัสดุชีวภาพของผู้ป่วยได้ภายใน 24 ชั่วโมง
- การศึกษาทางเซรุ่มวิทยา- ในระหว่างการวิเคราะห์อิมมูโนฟลูออเรสเซนซ์ (ELISA) และการวิเคราะห์ฟลูออเรสเซนซ์โดยตรง (DIF) จะมีการตรวจพบแอนติบอดีต่อแบคทีเรียในเลือดของผู้หญิงและหาระดับไทเทอร์
ในการวินิจฉัยแยกโรคจำเป็นต้องยกเว้นการติดเชื้อจากเชื้อโรคอื่น ๆ เช่น chlamydia, trichomonas, gonococci, mycoplasmas เป็นต้น พื้นฐานสำหรับการวินิจฉัย ureaplasmosis คือการมีอยู่ของกระบวนการอักเสบในอวัยวะสืบพันธุ์ของผู้หญิงในกรณีที่ไม่มีเชื้อโรค STI อื่น ๆ นอกเหนือจาก ureaplasma ผู้เชี่ยวชาญด้านระบบทางเดินปัสสาวะมีส่วนร่วมในการให้คำปรึกษาผู้ป่วยร่วมกับนรีแพทย์
การรักษายูเรียพลาสโมซิสในสตรี
เป้าหมายหลักของการบำบัดการติดเชื้อยูเรียพลาสมาคือการลดการอักเสบ ฟื้นฟูภูมิคุ้มกันและจุลินทรีย์ในช่องคลอดตามปกติ สำหรับผู้ป่วยที่มีอาการทางคลินิกของ ureaplasmosis แนะนำให้ทำดังนี้:
- การรักษาด้วยยาปฏิชีวนะ Etiotropic- เมื่อเลือกยาจำเป็นต้องคำนึงถึงความไวของเชื้อโรคด้วย โดยปกติแล้วจะต้องให้ยาเตตราไซคลีน, แมคโครไลด์ และฟลูออโรควิโนโลนเป็นเวลา 1-2 สัปดาห์
- สุขาภิบาลช่องคลอด- การแนะนำยาเหน็บด้วยยาปฏิชีวนะและยาต้านเชื้อราช่วยเสริมการรักษาด้วยยาต้านเชื้อแบคทีเรีย
- การบำบัดด้วยภูมิคุ้มกัน- เพื่อฟื้นฟูภูมิคุ้มกัน จะมีการระบุสารกระตุ้นภูมิคุ้มกันและสารกระตุ้นภูมิคุ้มกัน รวมถึงสารที่มีต้นกำเนิดจากพืช
- การทำให้จุลินทรีย์ในช่องคลอดเป็นปกติ- การใช้โปรไบโอติกทั้งในท้องถิ่นและทางปากช่วยให้คุณสามารถฟื้นฟูจุลินทรีย์ในช่องคลอดซึ่งยับยั้งกิจกรรมทางพยาธิวิทยาของยูเรียพลาสมา
- การเตรียมเอนไซม์- เอนไซม์มีฤทธิ์ต้านการอักเสบและเพิ่มกระบวนการสร้างเนื้อเยื่อใหม่
- วิตามินบำบัด- โดยมีเป้าหมายการเสริมความแข็งแกร่งโดยรวมใน การรักษาที่ซับซ้อนสำหรับยูเรียพลาสโมซิสในสตรีจะใช้คอมเพล็กซ์วิตามินและแร่ธาตุวิตามิน
สิ่งสำคัญคือต้องทราบว่าข้อบ่งชี้ในการกำหนดการรักษาด้วยยา etiotropic antiureaplasma นั้นมีจำกัด ตามกฎแล้วจะใช้ยาปฏิชีวนะเมื่อตรวจพบยูเรียพลาสมาในผู้ป่วยที่มีกระบวนการอักเสบเรื้อรังที่ดื้อต่อการรักษาและความผิดปกติของระบบสืบพันธุ์ในกรณีที่ไม่มีเชื้อโรค STI อื่น ๆ นอกจากนี้ แนะนำให้ใช้หลักสูตรต้านเชื้อแบคทีเรียสำหรับผู้ให้บริการของ ureaplasma ที่กำลังวางแผนตั้งครรภ์
การพยากรณ์โรคและการป้องกัน
การพยากรณ์โรคยูเรียพลาสโมซิสในสตรีเป็นสิ่งที่ดี การรักษาด้วย Etiotropic ช่วยให้คุณสามารถกำจัดแบคทีเรียได้อย่างสมบูรณ์อย่างไรก็ตามเนื่องจากขาดภูมิคุ้มกันแบบพาสซีฟและความชุกของเชื้อโรคสูงจึงทำให้เกิดการติดเชื้อซ้ำได้ เนื่องจาก ureaplasma เป็นจุลินทรีย์ที่ฉวยโอกาส, การนอนหลับอย่างมีเหตุผลและตารางการพักผ่อน, การบำรุงรักษาภูมิคุ้มกันตามฤดูกาล, ใบสั่งยาที่สมเหตุสมผลของวิธีการรุกรานสำหรับการวินิจฉัยและรักษาโรคบริเวณอวัยวะเพศหญิง, การใช้ การคุมกำเนิดสิ่งกีดขวาง- เพื่อป้องกันการกระตุ้นทางพยาธิวิทยาของเชื้อโรคในระหว่างตั้งครรภ์ตามแผน แนะนำให้ใช้ยาปฏิชีวนะป้องกันโรคสำหรับผู้หญิงที่มีการขนส่งยูเรียพลาสมา
ขอบคุณ
เว็บไซต์ให้ข้อมูลอ้างอิงเพื่อวัตถุประสงค์ในการให้ข้อมูลเท่านั้น การวินิจฉัยและการรักษาโรคจะต้องดำเนินการภายใต้การดูแลของผู้เชี่ยวชาญ ยาทั้งหมดมีข้อห้าม ต้องขอคำปรึกษาจากผู้เชี่ยวชาญ!
การแนะนำ
Ureaplasmosis เป็นหนึ่งในการวินิจฉัยที่พบบ่อยที่สุดและเรียกว่า "เชิงพาณิชย์" ในระบบทางเดินปัสสาวะและนรีเวชวิทยาซึ่งมักใช้โดยแพทย์ที่ไร้ยางอาย การวินิจฉัยนี้สามารถเกิดขึ้นได้กับผู้ชายเกือบครึ่งหนึ่งและร้อยละ 80 ของผู้หญิงแต่ยูเรียพลาสโมซิสนั้นอันตรายมากเหรอ? จำเป็นต้องได้รับการรักษาหรือไม่? และมันมาจากไหนจริงๆ? ลองหาคำถามเหล่านี้ทั้งหมด
ยูเรียพลาสมาเป็นสัตว์ชนิดใด
Ureaplasma ถูกค้นพบครั้งแรกในปี 1954 โดยแพทย์ชาวอเมริกัน Shepard ในการหลั่งของผู้ป่วยที่เป็นโรคท่อปัสสาวะอักเสบที่ไม่ใช่หนองใน การวิจัยเพิ่มเติมแสดงให้เห็นว่าคนส่วนใหญ่ที่มีเพศสัมพันธ์เป็นพาหะของยูเรียพลาสมา อย่างไรก็ตามไม่จำเป็นเลยที่จะต้องมีอาการภายนอกของการติดเชื้อ Ureaplasma สามารถอยู่ในร่างกายมนุษย์ได้นานหลายปีหรือหลายสิบปีและไม่แสดงออกมาในทางใดทางหนึ่งUreaplasma เป็นแบคทีเรียขนาดเล็กซึ่งมีตำแหน่งตรงกลางระหว่างไวรัสและจุลินทรีย์เซลล์เดียวในลำดับชั้นทางจุลชีววิทยา เนื่องจากเมมเบรนชั้นนอกหลายชั้นที่ล้อมรอบแบคทีเรียทุกด้าน จึงเป็นเรื่องยากมากที่จะตรวจจับด้วยกล้องจุลทรรศน์
โดยรวมแล้วมีการรู้จัก ureaplasma ห้าสายพันธุ์ แต่มีเพียงสองประเภทเท่านั้นที่เป็นอันตรายต่อมนุษย์ - Ureaplasma urealyticum และ Ureaplasma parvum พวกเขาคือผู้ที่มีจุดอ่อนเป็นพิเศษสำหรับเซลล์เยื่อบุผิวที่อยู่ในระบบทางเดินปัสสาวะ Ureaplasma แทบไม่เคยพบในส่วนอื่นของร่างกายเลย
อย่างไรก็ตาม "ญาติ" ที่ใกล้เคียงที่สุดของยูเรียพลาสมาคือไมโคพลาสมา เนื่องจากโครงสร้างและความชอบมีความคล้ายคลึงกันมาก จุลินทรีย์ทั้งสองจึงมักถูกตั้งอาณานิคมในระบบสืบพันธุ์ในเวลาเดียวกัน จากนั้นแพทย์ก็พูดถึงการติดเชื้อแบบผสม เช่น โรคที่เกิดจากจุลินทรีย์ผสม
ยูเรียพลาสมามาจากไหน?
 โดยปกติจุลินทรีย์จำนวนมากอาศัยอยู่ในระบบทางเดินปัสสาวะของมนุษย์ และทั้งหมดมีส่วนร่วมในการรักษาความสะอาดของช่องคลอดหรือท่อปัสสาวะในระดับหนึ่งหรืออย่างอื่น ตราบใดที่ภูมิคุ้มกันยังอยู่ในระดับที่เหมาะสม จุลินทรีย์ก็ไม่ก่อให้เกิดอันตราย แต่ทันทีที่ความต้านทานของร่างกายลดลง จุลินทรีย์ในระบบสืบพันธุ์จะหยุดชะงัก จุลินทรีย์บางชนิดเริ่มเพิ่มจำนวนอย่างรวดเร็ว และจากนั้นก็เป็นอันตรายต่อสุขภาพของมนุษย์
โดยปกติจุลินทรีย์จำนวนมากอาศัยอยู่ในระบบทางเดินปัสสาวะของมนุษย์ และทั้งหมดมีส่วนร่วมในการรักษาความสะอาดของช่องคลอดหรือท่อปัสสาวะในระดับหนึ่งหรืออย่างอื่น ตราบใดที่ภูมิคุ้มกันยังอยู่ในระดับที่เหมาะสม จุลินทรีย์ก็ไม่ก่อให้เกิดอันตราย แต่ทันทีที่ความต้านทานของร่างกายลดลง จุลินทรีย์ในระบบสืบพันธุ์จะหยุดชะงัก จุลินทรีย์บางชนิดเริ่มเพิ่มจำนวนอย่างรวดเร็ว และจากนั้นก็เป็นอันตรายต่อสุขภาพของมนุษย์ สถานการณ์เหมือนกันทุกประการกับยูเรียพลาสมา หลายคนอาศัยอยู่กับมันมาเป็นเวลานานและไม่รู้ด้วยซ้ำว่าเป็นพาหะของแบคทีเรียนี้ ส่วนใหญ่มักถูกค้นพบโดยบังเอิญเมื่อผู้ป่วยไปพบแพทย์ด้วยเหตุผลที่แตกต่างไปจากเดิมอย่างสิ้นเชิงและบางครั้งก็เกิดจากความอยากรู้ สำหรับการตรวจอย่างละเอียดแพทย์จะส่งสเมียร์ไปที่ห้องปฏิบัติการ และนี่คือจุดเริ่มต้นของความสนุก การวิเคราะห์เผยให้เห็นยูเรียพลาสมา และผู้ป่วยจะได้รับการรักษาทันที และแม้กระทั่งความจริงที่ว่าบุคคลไม่มีข้อร้องเรียนก็ไม่ได้หยุดแพทย์บางคนไม่ให้ดำเนินการตามขั้นตอนที่มุ่งเป้าไปที่ "ขับไล่" จุลินทรีย์ออกจากร่างกายมนุษย์
ข้อโต้แย้งหลักที่สนับสนุนการรักษาอย่างเร่งด่วนคือหากไม่มีการรักษาดังกล่าว ชายหรือหญิง (อาจ!) จะต้องทนทุกข์ทรมานจากภาวะมีบุตรยาก และความน่าจะเป็นในการคลอดบุตรหรือตั้งครรภ์เด็กจะกลายเป็นศูนย์ และการต่อสู้อันยาวนานกับยูเรียพลาสมาก็เริ่มต้นขึ้น ผู้ให้บริการต้องเข้ารับการบำบัดด้วยยาหลายหลักสูตร ซึ่งนำไปสู่การปรากฏตัวหลายครั้ง ผลข้างเคียง- ในทางกลับกันมักมีสาเหตุมาจากการติดเชื้อที่ซ่อนอยู่อื่น ๆ เป็นต้น นี่อาจเป็นเวลาหลายปี และน่าเสียดายที่การวิ่งวนเวียนอยู่ในวงจรอุบาทว์นั้นไร้ประโยชน์
อย่างไรก็ตามผู้เชี่ยวชาญจากต่างประเทศได้หยุดการรักษายูเรียพลาสมาในฐานะความชั่วร้ายโดยสิ้นเชิงมานานแล้ว พวกเขาไม่ได้ปฏิเสธความจริงที่ว่าจุลินทรีย์สามารถทำให้เกิดโรคได้ แต่เฉพาะในกรณีที่ biocenosis ในระบบสืบพันธุ์หยุดชะงักและลักษณะสภาพแวดล้อมที่เป็นกรดของบุคคลที่มีสุขภาพดีเปลี่ยนเป็นด่าง ในกรณีอื่น ๆ ควรพิจารณาว่ายูเรียพลาสมาเป็นผู้อยู่ร่วมกันที่เป็นอันตรายตามเงื่อนไขและไม่มีอะไรเพิ่มเติม การดูแลสุขภาพของคุณ ชีวิตทางเพศที่เป็นระเบียบ โภชนาการที่เหมาะสม และการออกกำลังกายเป็นกุญแจสำคัญในการมีสุขภาพที่ดีในบริเวณระบบทางเดินปัสสาวะ
หลังจากการอภิปรายทางวิทยาศาสตร์เป็นเวลาหลายปี มีการตัดสินใจว่าเฉพาะผู้ที่มีอาการและข้อร้องเรียนจากระบบทางเดินปัสสาวะเท่านั้นที่ต้องได้รับการรักษา และไม่รวมเชื้อโรคอื่นๆ ในกรณีอื่น ๆ ไม่จำเป็นต้องมีอิทธิพลต่อจุลินทรีย์
มันหมายความว่าอะไร? ตัวอย่างเช่นผู้ป่วยมาพบแพทย์โดยมีข้อร้องเรียนเกี่ยวกับโรคกระเพาะปัสสาวะอักเสบบ่อยครั้ง (การอักเสบของกระเพาะปัสสาวะ) แพทย์สั่งชุดการทดสอบเพื่อระบุสาเหตุของโรค หากการศึกษาไม่ได้เปิดเผยเชื้อโรคอื่น ๆ ยูเรียพลาสมาและบางครั้งมัยโคพลาสมาก็ถือเป็นสาเหตุของโรค ในสถานการณ์เช่นนี้ การรักษาแบบกำหนดเป้าหมายของยูเรียพลาสมามีความจำเป็นอย่างยิ่ง หากไม่มีข้อร้องเรียนจากผู้ป่วย ใบสั่งยาของการรักษาใด ๆ ยังคงขึ้นอยู่กับดุลยพินิจของแพทย์
ยังคงมีการถกเถียงกันมากมายเกี่ยวกับการมีส่วนร่วมของยูเรียพลาสมาในภาวะมีบุตรยากทุติยภูมิ การแท้งบุตร ภาวะน้ำมีน้ำมากน้อย และการคลอดก่อนกำหนด วันนี้ปัญหานี้ยังคงเป็นที่ถกเถียงกันอยู่เนื่องจากไม่มีผู้เชี่ยวชาญเพียงคนเดียวที่สามารถยืนยันความผิดของ ureaplasma ในโรคเหล่านี้ได้อย่างน่าเชื่อถือ แน่นอนถ้าคุณต้องการระบุ ureaplasma ในระบบทางเดินปัสสาวะก็ทำได้ค่อนข้างง่าย ตามที่ระบุไว้ข้างต้นพาหะของจุลินทรีย์นี้คือประชากรที่มีเพศสัมพันธ์ดังนั้นหากต้องการ (หรือจำเป็น) การหว่านยูเรียพลาสมาจึงไม่ใช่เรื่องยาก
นักวิจัยบางคนยังคงพยายามที่จะพิสูจน์การทำให้เกิดโรคของ ureaplasma โดยใช้ข้อโต้แย้งว่ามีอยู่บ่อยครั้งในโรคต่างๆเช่นท่อปัสสาวะอักเสบ, ช่องคลอดอักเสบ, ปีกมดลูกอักเสบ, มดลูกอักเสบ, มดลูกอักเสบ, adnexitis เป็นต้น อย่างไรก็ตาม ในกรณีส่วนใหญ่ การรักษาที่มุ่งเป้าไปที่การกำจัดยูเรียพลาสมาเท่านั้นไม่ได้ให้ผลลัพธ์ที่เป็นบวก จากที่นี่เราสามารถสรุปได้อย่างสมบูรณ์ - สาเหตุของการอักเสบของอวัยวะในอุ้งเชิงกรานนั้นเป็นพืชที่แตกต่างและก้าวร้าวมากขึ้น
คุณจะติดเชื้อยูเรียพลาสมาได้อย่างไร?
Ureaplasma นั้นไม่เสถียรอย่างยิ่งในสิ่งแวดล้อมและตายอย่างรวดเร็วภายนอกร่างกายมนุษย์ ดังนั้นจึงแทบจะเป็นไปไม่ได้เลยที่จะติดเชื้อในที่สาธารณะ เช่น ซาวน่า ห้องอาบน้ำ สระว่ายน้ำ ห้องน้ำสาธารณะสำหรับการติดเชื้อจำเป็นต้องสัมผัสใกล้ชิดกับพาหะของยูเรียพลาสโมซิส การติดเชื้อมักเกิดขึ้นระหว่างมีเพศสัมพันธ์ ซึ่งไม่ว่าจะทางปาก อวัยวะเพศ หรือทวารหนัก ไม่สำคัญมากนัก อย่างไรก็ตามเป็นที่ทราบกันดีว่ายูเรียพลาสม่าที่แตกต่างกันเล็กน้อยอาศัยอยู่ในช่องปากและทวารหนักซึ่งเป็นอันตรายต่อมนุษย์ในกรณีที่หายากกว่ามาก
การตรวจพบยูเรียพลาสมาในคู่นอนคนใดคนหนึ่งไม่ใช่ความจริงของการทรยศเพราะบุคคลอาจติดเชื้อเมื่อหลายปีก่อนและบางครั้งในระหว่างการพัฒนาของทารกในครรภ์หรือระหว่างการคลอดบุตรจากแม่ที่เป็นพาหะของตัวเอง อย่างไรก็ตามข้อสรุปอีกประการหนึ่งตามมาจากสิ่งนี้ - สามารถตรวจพบการติดเชื้อได้แม้ในทารก
บางคนเชื่อว่ายูเรียพลาสมาเป็นโรคติดต่อทางเพศสัมพันธ์ที่ "ไม่ดี" สิ่งนี้ไม่ถูกต้องโดยพื้นฐาน ureaplasma เองไม่ก่อให้เกิดโรคติดต่อทางเพศสัมพันธ์ แต่สามารถเกิดขึ้นได้บ่อยครั้ง ได้รับการพิสูจน์แล้วว่าการรวมกันของยูเรียพลาสมากับ Trichomonas, gonococcus และ Chlamydia ก่อให้เกิดอันตรายร้ายแรงต่อระบบสืบพันธุ์ ในกรณีเหล่านี้การอักเสบจะเกิดขึ้นซึ่งมักจะมีอาการภายนอกและต้องได้รับการรักษาทันที
ยูเรียพลาสโมซิสได้รับการรักษาอย่างไร?
 พูดอย่างเคร่งครัดในการจำแนกโรคระหว่างประเทศเช่นโรคยูเรียพลาสโมซิสไม่มีอยู่ ด้วยเหตุนี้เราจะพูดถึงว่าแบคทีเรียยูเรียพลาสมาของยาชนิดใดมีความไวต่อ
พูดอย่างเคร่งครัดในการจำแนกโรคระหว่างประเทศเช่นโรคยูเรียพลาสโมซิสไม่มีอยู่ ด้วยเหตุนี้เราจะพูดถึงว่าแบคทีเรียยูเรียพลาสมาของยาชนิดใดมีความไวต่อ ยาปฏิชีวนะต่อต้านยูเรียพลาสมา
จุลินทรีย์ทั้งหมด "กลัว" ยาปฏิชีวนะในระดับหนึ่งและในกรณีนี้ยูเรียพลาสมาก็ไม่มีข้อยกเว้น น่าเสียดายที่ไม่ใช่ว่าสารต้านแบคทีเรียทุกชนิดจะสามารถยับยั้งการทำงานของแบคทีเรียได้เพราะว่า Ureaplasma ขาดผนังเซลล์ ยาเช่นเพนิซิลลินหรือเซฟาโลสปอรินแทบไม่มีประโยชน์เลย ยาปฏิชีวนะที่มีประสิทธิภาพมากที่สุดคือยาปฏิชีวนะที่อาจส่งผลต่อการสังเคราะห์โปรตีนและ DNA ในเซลล์จุลินทรีย์ ยาดังกล่าว ได้แก่ tetracyclines, macrolides, fluoroquinolones, aminoglycosides, Levomycetinตัวบ่งชี้ที่ดีที่สุดสำหรับการติดเชื้อ ureaplasma คือ Doxycycline, Clarithromycin และในกรณีของการติดเชื้อ ureaplasma ในหญิงตั้งครรภ์ Josamycin ยาปฏิชีวนะเหล่านี้แม้ในปริมาณที่น้อยที่สุดก็สามารถยับยั้งการเจริญเติบโตของแบคทีเรียได้ สำหรับยาต้านแบคทีเรียอื่น ๆ จะใช้เฉพาะในกรณีที่ยูเรียพลาสมามีความไวต่อยาเหล่านี้ซึ่งถูกกำหนดในระหว่างการศึกษาทางจุลชีววิทยา
บ่งชี้ในการรักษา
ในการสั่งจ่ายยาต้านเชื้อแบคทีเรีย ต้องมีเงื่อนไขอย่างน้อยหนึ่งข้อต่อไปนี้:- การมีอาการที่ชัดเจนและสัญญาณทางห้องปฏิบัติการที่น่าเชื่อถือของการอักเสบของระบบสืบพันธุ์แบบอาศัยเพศ
- การยืนยันทางห้องปฏิบัติการของการมีอยู่ของยูเรียพลาสมา (ไทเตอร์ของยูเรียพลาสมาต้องมีอย่างน้อย 104 CFU/มล.)
- การผ่าตัดอวัยวะอุ้งเชิงกรานที่กำลังจะมีขึ้น ในกรณีนี้มีการกำหนดยาปฏิชีวนะเพื่อวัตถุประสงค์ในการป้องกันโรค
- ภาวะมีบุตรยากทุติยภูมิ โดยมีเงื่อนไขว่าสาเหตุที่เป็นไปได้อื่น ๆ ได้รับการยกเว้นโดยสิ้นเชิง
- ภาวะแทรกซ้อนซ้ำๆ ในระหว่างตั้งครรภ์หรือการแท้งซ้ำ
ยาที่ส่งผลต่อยูเรียพลาสมา
มีความคิดเห็นในหมู่แพทย์บางคนว่าสามารถระงับการเจริญเติบโตของยูเรียพลาสมาได้ด้วย Azithromycin เพียงครั้งเดียวในปริมาณ 1 กรัม แท้จริงแล้วคำแนะนำสำหรับยาและคำแนะนำทางการแพทย์ในการรักษาโรคติดต่อทางเพศสัมพันธ์ระบุว่า Azithromycin ส่งผลกระทบอย่างมีประสิทธิภาพ ธรรมชาติของท่อปัสสาวะอักเสบที่ไม่ใช่ gonococcal และหนองในเทียมในผู้ชายและปากมดลูกอักเสบจากหนองในเทียมในสตรี อย่างไรก็ตามการศึกษาจำนวนมากได้พิสูจน์แล้วว่าหลังจาก Azithromycin รับประทานในปริมาณดังกล่าวแล้วการทำลายของ ureaplasma จะไม่เกิดขึ้นเลย แต่การทานยาชนิดเดียวกันเป็นเวลา 7-14 วันก็เกือบจะรับประกันว่าจะกำจัดเชื้อได้Doxycycline และยาที่คล้ายคลึงกัน - Vibramycin, Medomycin, Abadox, Biocyclinde, Unidox Solutab - เป็นยาที่แนะนำสำหรับการรักษาโรคติดเชื้อ ureaplasma ยาเหล่านี้สะดวกเพราะต้องรับประทานเพียงวันละ 1-2 ครั้งเป็นเวลา 7-10 วัน ยาครั้งเดียวคือ 100 มก. เช่น 1 เม็ดหรือแคปซูล โปรดทราบว่าในวันแรกของการรักษาผู้ป่วยจะต้องรับประทานยาเป็นสองเท่า
ผลลัพธ์ที่ดีที่สุดจากการใช้ Doxycycline ในการรักษาภาวะมีบุตรยากเนื่องจากยูเรียพลาสโมซิส หลังจากจบหลักสูตรการรักษาใน 40-50% ของกรณีการตั้งครรภ์ที่รอคอยมานานเกิดขึ้นซึ่งดำเนินไปโดยไม่มีภาวะแทรกซ้อนและสิ้นสุดในการคลอดบุตรได้สำเร็จ
แม้ว่ายาจะมีประสิทธิภาพสูง แต่ ureaplasma บางสายพันธุ์ยังคงไม่ไวต่อ Doxycycline และสารที่คล้ายคลึงกัน นอกจากนี้ยาเหล่านี้ไม่สามารถใช้ในการรักษาสตรีมีครรภ์และเด็กอายุต่ำกว่า 8 ปีได้ นอกจากนี้ยังเป็นที่น่าสังเกตว่าผลข้างเคียงค่อนข้างบ่อยโดยเฉพาะอย่างยิ่งในส่วนของระบบย่อยอาหารและผิวหนัง
ทั้งนี้แพทย์อาจใช้วิธีอื่นๆ ยาตัวอย่างเช่นจากกลุ่มของแมคโครไลด์ ลินโคซามีน หรือสเตรปโตแกรม Clarithromycin (Klabax, Klacid) และ Josamycin (Vilprafen) ได้พิสูจน์ตัวเองแล้วว่าดีที่สุด
 Clarithromycin ไม่มีผลเสียต่อระบบทางเดินอาหาร ดังนั้นจึงสามารถรับประทานพร้อมหรือไม่มีอาหารก็ได้ ข้อดีอีกประการของยาคือการสะสมในเซลล์และเนื้อเยื่ออย่างค่อยเป็นค่อยไป ด้วยเหตุนี้ผลของมันจะดำเนินต่อไประยะหนึ่งหลังจากสิ้นสุดการรักษาและโอกาสที่การติดเชื้อจะกลับมาอีกครั้งจะลดลงอย่างรวดเร็ว Clarithromycin กำหนดไว้ 1 เม็ดวันละสองครั้ง ระยะเวลาการรักษา 7-14 วัน ในระหว่างตั้งครรภ์และเด็กอายุต่ำกว่า 12 ปี ห้ามใช้ยานี้ ในกรณีนี้จะถูกแทนที่ด้วย Josamycin
Clarithromycin ไม่มีผลเสียต่อระบบทางเดินอาหาร ดังนั้นจึงสามารถรับประทานพร้อมหรือไม่มีอาหารก็ได้ ข้อดีอีกประการของยาคือการสะสมในเซลล์และเนื้อเยื่ออย่างค่อยเป็นค่อยไป ด้วยเหตุนี้ผลของมันจะดำเนินต่อไประยะหนึ่งหลังจากสิ้นสุดการรักษาและโอกาสที่การติดเชื้อจะกลับมาอีกครั้งจะลดลงอย่างรวดเร็ว Clarithromycin กำหนดไว้ 1 เม็ดวันละสองครั้ง ระยะเวลาการรักษา 7-14 วัน ในระหว่างตั้งครรภ์และเด็กอายุต่ำกว่า 12 ปี ห้ามใช้ยานี้ ในกรณีนี้จะถูกแทนที่ด้วย Josamycin
Josamycin อยู่ในกลุ่มของ macrolides และสามารถยับยั้งการสังเคราะห์โปรตีนใน ureaplasma ได้ ปริมาณการใช้เพียงครั้งเดียวที่มีประสิทธิภาพคือ 500 มก. (1 เม็ด) รับประทานยา 3 ครั้งต่อวันเป็นเวลา 10-14 วัน Josamycin มีความสามารถในการสะสมดังนั้นในตอนแรกมันมีผลกดดันต่อ ureaplasma ป้องกันการแพร่พันธุ์และเมื่อถึงความเข้มข้นในเซลล์ก็เริ่มมีฤทธิ์ฆ่าเชื้อแบคทีเรียเช่น นำไปสู่การเสียชีวิตขั้นสุดท้ายของการติดเชื้อ
Josamycin ไม่ก่อให้เกิดผลข้างเคียงและสามารถจ่ายให้กับสตรีมีครรภ์และเด็กอายุต่ำกว่า 12 ปีรวมทั้งทารกด้วย ในกรณีนี้มีการเปลี่ยนแปลงเฉพาะรูปแบบของยาเท่านั้น ไม่ใช่ยาเม็ด แต่เป็นการระงับการบริหารช่องปาก หลังจากการรักษาดังกล่าว ภัยคุกคามของการแท้งบุตร การทำแท้งที่เกิดขึ้นเอง และกรณีของภาวะโพลีไฮดรานิโอสจะลดลงสามเท่า
ในกรณีที่การพัฒนาของการอักเสบของ ureaplasma ในระบบทางเดินปัสสาวะเกิดขึ้นกับพื้นหลังของภูมิคุ้มกันที่ลดลงสารต้านเชื้อแบคทีเรียจะถูกรวมเข้ากับยากระตุ้นภูมิคุ้มกัน (Immunomax) ดังนั้นความต้านทานของร่างกายจึงเพิ่มขึ้นและการติดเชื้อจะถูกทำลายเร็วขึ้น Immunomax ถูกกำหนดตามระบบการปกครองพร้อมกับการใช้ยาปฏิชีวนะ ยาครั้งเดียวคือ 200 หน่วยโดยให้เข้ากล้ามในวันที่ 1-3 และ 8-10 ของการรักษาด้วยยาต้านแบคทีเรีย - รวม 6 ครั้งต่อหลักสูตร นอกจากนี้ยังเป็นไปได้ที่จะใช้ยากระตุ้นภูมิคุ้มกันแบบเม็ด - Echinacea-Ratiopharm และ Immunoplus มีผลคล้ายกัน แต่รับประทานวันละ 1 เม็ดตลอดการรักษาต้านเชื้อแบคทีเรีย เมื่อสิ้นสุดการรักษาแบบผสมผสาน ในเกือบ 90% ของกรณี ureaplasma จะหายไปอย่างถาวร
โดยธรรมชาติแล้วหากนอกเหนือจากยูเรียพลาสมาแล้วยังพบพยาธิสภาพอื่นของระบบทางเดินปัสสาวะก็อาจจำเป็นต้องได้รับการรักษาเพิ่มเติมเพื่อกำจัดโรคที่เกิดร่วมกัน
เมื่อใดที่ต้องรักษา ureaplasma - วิดีโอ
บทสรุป
โดยสรุป ฉันอยากจะเน้นย้ำสิ่งต่อไปนี้: ยูเรียพลาสมาติดต่อผ่านการมีเพศสัมพันธ์กับพาหะของแบคทีเรียหรือผู้ป่วยเป็นหลัก ยิ่งกว่านั้นการติดเชื้อของเขาอาจเกิดขึ้นได้ทุกช่วงชีวิตตั้งแต่แรกเกิดUreaplasma ส่งผลกระทบต่อเซลล์เยื่อบุผิวของระบบสืบพันธุ์และมีแนวโน้มที่จะไม่ปรากฏตัวเป็นเวลานาน เมื่อภูมิคุ้มกันลดลง ความไม่สมดุลของฮอร์โมน, ภาวะทุพโภชนาการ, ความเครียดบ่อยครั้ง, อุณหภูมิร่างกาย, ความน่าจะเป็นของการกระตุ้น ureaplasma เพิ่มขึ้นเมื่อมีการพัฒนาอาการของการอักเสบของช่องคลอดหรือท่อปัสสาวะ
เป็นไปไม่ได้ที่จะพูดอย่างชัดเจนว่าการติดเชื้อ ureaplasma เป็นโรคติดต่อทางเพศสัมพันธ์ ความจริงก็คือสาเหตุคือ Ureaplasma urealyticum ซึ่งเป็นของสกุล mycoplasmas ซึ่งสามารถอยู่ในระบบสืบพันธุ์ของผู้หญิงและถ่ายทอดผ่านการมีเพศสัมพันธ์ อย่างไรก็ตามอิทธิพลของเชื้อโรคนี้ต่อพัฒนาการของการตอบสนองต่อการอักเสบค่อนข้างคลุมเครือดังนั้นจึงมักถูกจัดว่าเป็นการติดเชื้อแบบฉวยโอกาส
บ่อยครั้งที่ ureaplasma แสดงออกถึงกิจกรรมทางพยาธิวิทยาเมื่อความต้านทานของร่างกายลดลง (ระยะหรือการกำเริบของโรคทั่วไปหลังมีประจำเดือน การทำแท้ง การคลอดบุตร การใส่หรือถอดอุปกรณ์มดลูก)
Ureaplasmas เกาะติดกับเยื่อบุผิว เม็ดเลือดขาว อสุจิ และทำลายเยื่อหุ้มเซลล์ และแทรกซึมเข้าไปในไซโตพลาสซึม การติดเชื้อ Ureaplasma สามารถเกิดขึ้นได้ทั้งในรูปแบบเฉียบพลันและเรื้อรัง (โรคนี้มีอายุมากกว่าสองเดือนและไม่มีอาการ) ภาพทางคลินิกสำหรับการติดเชื้อนี้ค่อนข้างคลุมเครือในกรณีส่วนใหญ่จะรวมกับ Chlamydia, Trichomonas, Gardnerella และทำให้ยากที่จะกำหนดบทบาทของพวกเขาในกระบวนการทางพยาธิวิทยา (สาเหตุหลักของโรคหรือตัวแทนร่วม)
เส้นทางการส่งสัญญาณ
การติดต่อทางเพศและการติดเชื้อในระดับครัวเรือนไม่น่าจะเป็นไปได้ บางครั้งมีเส้นทางการแพร่เชื้อในแนวตั้งเนื่องจากการติดเชื้อจากช่องคลอดและคลองปากมดลูกจากน้อยไปมาก
Ureaplasma สามารถถ่ายทอดจากแม่สู่ลูกได้ในระหว่างการคลอดบุตร มักพบที่อวัยวะเพศ มักพบในเด็กผู้หญิง และในช่องจมูกของทารกแรกเกิด โดยไม่คำนึงถึงเพศ การติดเชื้อในมดลูกของทารกในครรภ์ด้วย ureaplasma เกิดขึ้นในกรณีที่หายากที่สุดเนื่องจากรกสามารถป้องกันการติดเชื้อได้อย่างสมบูรณ์แบบ มีหลายกรณีที่เด็กที่ติดเชื้อทารกแรกเกิดได้รับการรักษาด้วยตนเองจากยูเรียพลาสมา (บ่อยกว่าในเด็กผู้ชาย) ในเด็กผู้หญิงวัยเรียนที่ไม่ได้มีเพศสัมพันธ์ ureaplasma จะตรวจพบได้เพียง 5-22% ของกรณีเท่านั้น
ระยะฟักตัวเฉลี่ยคือสองถึงสามสัปดาห์
บ่อยครั้งที่ตรวจพบ ureaplasma ในผู้ที่มีชีวิตทางเพศที่กระตือรือร้นตลอดจนในผู้ที่มีคู่นอนตั้งแต่สามคนขึ้นไป
การวินิจฉัยโรคในสตรี
เพื่อยืนยันการวินิจฉัย จึงมีการศึกษาต่อไปนี้:
- การศึกษาวัฒนธรรมเกี่ยวกับสื่อคัดสรร การตรวจสอบดังกล่าวเผยให้เห็นการเพาะเชื้อของเชื้อโรคในสามวันและแยกยูเรียพลาสมาออกจากไมโคพลาสมาต่างๆ วัสดุที่ใช้ในการศึกษาคือการขูดจากทางเดินปัสสาวะและปัสสาวะของผู้ป่วย ด้วยเทคนิคนี้จึงสามารถตรวจสอบความไวของเชื้อโรคต่อยาปฏิชีวนะได้ วิธีการนี้ใช้สำหรับการตรวจหาเชื้อ Mycoplasma hominis และ Ureaplasma urealyticum พร้อมกัน
- การตรวจหา DNA ของเชื้อโรคโดยใช้วิธี PCR (ปฏิกิริยาลูกโซ่โพลีเมอเรส) ภายใน 24 ชั่วโมง เชื้อโรคและชนิดของมันจะถูกระบุได้จากการขูดออกจากทางเดินปัสสาวะ
- การทดสอบทางเซรุ่มวิทยาเพื่อตรวจสอบการมีอยู่ของแอนติเจนและแอนติบอดีในเลือด นี่เป็นสิ่งสำคัญอย่างยิ่งในกรณีที่มีอาการกำเริบของโรคตลอดจนในการพัฒนาภาวะแทรกซ้อนและภาวะมีบุตรยาก
อาการ
ตามกฎแล้วผู้ป่วยไม่มีความรู้เกี่ยวกับโรคนี้มาเป็นเวลานาน ในกรณีส่วนใหญ่ ureaplasma จะไม่แสดงอาการใด ๆ หรืออาการเหล่านี้จำกัดอยู่เพียงตกขาวที่โปร่งใสไม่เพียงพอและรู้สึกไม่สบายเมื่อปัสสาวะ เป็นที่น่าสังเกตว่าอาการแรกหายไปอย่างรวดเร็วซึ่งไม่สามารถพูดได้เกี่ยวกับ ureaplasma เองซึ่งยังคงอยู่ในร่างกายและเมื่อระบบภูมิคุ้มกันอ่อนแอลง (อุณหภูมิร่างกาย, การออกกำลังกายมากเกินไป, ความเจ็บป่วย, ความเครียด ฯลฯ ) ureaplasmosis เฉียบพลันจะเกิดขึ้น ด้วยอาการที่เด่นชัดมากขึ้น
โดยทั่วไปอาการของ ureaplasmosis ในสตรีมีความคล้ายคลึงกับอาการของโรคอักเสบของอวัยวะสืบพันธุ์ โดยทั่วไปแล้วอาการจะเด่นชัดกว่าและเกิดขึ้นในรูปแบบของภาวะช่องคลอดอักเสบเฉียบพลันและกึ่งเฉียบพลันและกระบวนการอักเสบมักส่งผลต่อปากมดลูกและท่อปัสสาวะ ถ้า ureaplasma ทำให้เกิดการอักเสบของมดลูกและส่วนต่อจากนั้นอาการจะเกิดอาการปวดในช่องท้องส่วนล่างซึ่งมีความรุนแรงต่างกัน หากการติดเชื้อเกิดขึ้นจากการมีเพศสัมพันธ์ทางปาก สัญญาณของยูเรียพลาสโมซิสจะมีอาการเจ็บคอและคอหอยอักเสบโดยมีอาการที่สอดคล้องกัน
การติดเชื้อแบบผสม (ureaplasma-chlamydial และอื่น ๆ ) มีอาการเด่นชัดกว่า
อาการอื่น ๆ แต่หายากของการติดเชื้อ ureaplasma คือลักษณะของเยื่อบุโพรงมดลูกอักเสบ, มดลูกอักเสบและ salpingo-oophoritis
ในกรณีของการขนส่งยูเรียพลาสม่าที่แฝงอยู่การพัฒนากระบวนการติดเชื้อสามารถถูกกระตุ้นโดย:
- การเพิ่มการติดเชื้อจากแหล่งต่างๆ
- การเปลี่ยนแปลงของระดับฮอร์โมนที่เกี่ยวข้องกับระยะของรอบประจำเดือน
- การตั้งครรภ์การคลอดบุตร
- การป้องกันของร่างกายลดลง
Ureaplasma ในระหว่างตั้งครรภ์
เมื่อวางแผนการตั้งครรภ์ สิ่งแรกที่ผู้หญิงต้องทำคือทดสอบว่ามียูเรียพลาสมาหรือไม่ นี่เป็นเพราะเหตุผลสองประการ ประการแรกการปรากฏตัวด้วยซ้ำ ปริมาณขั้นต่ำ ureaplasma ในระบบทางเดินปัสสาวะของสตรีที่มีสุขภาพแข็งแรงในช่วงตั้งครรภ์จะนำไปสู่การกระตุ้นซึ่งเป็นผลมาจากการพัฒนาของ ureaplasmosis และประการที่สองในช่วงแรกของการตั้งครรภ์เป็นไปไม่ได้ที่จะรักษา ureaplasmosis (โดยวิธีการในช่วงเวลานี้จะเป็นอันตรายต่อทารกในครรภ์มากที่สุด) เนื่องจากยาปฏิชีวนะส่งผลเสียต่อการเจริญเติบโตและการพัฒนาที่เหมาะสมของทารกในครรภ์ ดังนั้นจึงเป็นการดีกว่าที่จะระบุยูเรียพลาสม่า (ถ้ามี) ล่วงหน้าก่อนตั้งครรภ์และได้รับการรักษาให้หาย โรคนี้ยังเป็นอันตรายต่อทารกในครรภ์ด้วย เพราะในระหว่างการคลอดบุตร การติดเชื้อจะแพร่เชื้อไปยังเด็กทางช่องคลอด
หากหญิงตั้งครรภ์ติดเชื้อยูเรียพลาสโมซิสควรปรึกษาแพทย์เพื่อชี้แจงการวินิจฉัยอย่างแน่นอน
เพื่อป้องกันการติดเชื้อของทารกในระหว่างการคลอดบุตร การติดเชื้อในเลือดของมารดาหลังคลอด ตลอดจนลดความเสี่ยงของการคลอดก่อนกำหนดหรือการแท้งบุตรเองในระยะแรก หญิงตั้งครรภ์ที่เป็นโรคนี้จะได้รับการรักษาด้วยยาต้านแบคทีเรียหลังจากผ่านไป 22 สัปดาห์ การตั้งครรภ์ ยาจะถูกเลือกโดยแพทย์ที่เข้ารับการรักษา นอกจากยาปฏิชีวนะแล้ว ยังมีการสั่งยาเพื่อเพิ่มการป้องกันของร่างกายเพื่อลดความเสี่ยงของการติดเชื้อทุติยภูมิ
การรักษายูเรียพลาสมา
การรักษาโรคติดเชื้อนี้ดำเนินการอย่างครอบคลุมโดยใช้ยาปฏิชีวนะซึ่งมีความไวต่อจุลินทรีย์ (ยาปฏิชีวนะเตตราไซคลิน, แมคโครไลด์, ลินโคซามีน), ยาที่ลดความเสี่ยงของผลข้างเคียงในระหว่างการรักษาด้วยต้านเชื้อแบคทีเรีย, ขั้นตอนในท้องถิ่น, ยาที่เสริมภูมิคุ้มกัน (ภูมิคุ้มกันบกพร่อง Timalin, ไลโซไซม์ , De-caris, Methyluracil), กายภาพบำบัดและวิตามินบำบัด (วิตามินบีและซี, สารป้องกันตับ, แลคโตบาซิลลัส) เพื่อฟื้นฟูจุลินทรีย์ในช่องคลอดและลำไส้ มีการกำหนดอาหารบางอย่างด้วย: ยกเว้นอาหารเผ็ด, ไขมัน, เค็ม, รมควัน, ทอดและรวมวิตามินและ ผลิตภัณฑ์นมหมัก- หลังการรักษาจะมีการตรวจติดตามผลหลายครั้ง
ตัวชี้วัดประสิทธิผลของการรักษา:
- ผลการทดสอบเชิงลบสำหรับยูเรียพลาสมา โดยเฉพาะอย่างยิ่งการวินิจฉัย PCR
- การฟื้นฟูจุลินทรีย์ในช่องคลอด
- ไม่มีอาการทางคลินิกของ ureaplasmosis
หากสงสัยว่ามี ureaplasma ควรตรวจคู่นอนทั้งสองคน
เนื่องจากยูเรียพลาสมาอาจเป็นจุลินทรีย์ในช่องคลอดตามปกติสำหรับผู้หญิงบางคนและเป็นโรคสำหรับคนอื่นๆ มีเพียงผู้เชี่ยวชาญที่มีคุณสมบัติเหมาะสมเท่านั้นที่สามารถตัดสินใจได้ว่าจะรักษาโรคนี้หรือไม่
การป้องกันยูเรียพลาสโมซิสในสตรีคือการมีคู่นอนที่ถาวรและเชื่อถือได้ การป้องกันที่จำเป็นในกรณีที่มีการติดต่อทางเพศแบบไม่เป็นทางการ และการตรวจโดยนรีแพทย์