โรคติดเชื้อ: รายการ วิธีการแพร่กระจาย อาการ การรักษาและการป้องกัน การติดเชื้อในเลือด สาเหตุของการติดเชื้อในเลือด การป้องกันโรค การติดเชื้อแพร่กระจายผ่านทางเลือดอย่างไร
เอดส์
โรคเอดส์ย่อมาจาก "กลุ่มอาการภูมิคุ้มกันบกพร่องที่ได้มา" ภาคเรียน "ซินโดรม"หมายถึงการมีอยู่ของอาการที่ซับซ้อนทั้งหมดซึ่งไม่ทราบสาเหตุ "ได้มา" -แปลว่า ไม่ใช่มาแต่กำเนิด แต่เกิดหลังเกิด “ภูมิคุ้มกันบกพร่องอ้าง" -นี่คือภาวะที่การป้องกันหรือภูมิคุ้มกันของร่างกายถูกทำลาย
แม้ว่าสาเหตุของโรคคือไวรัส HIV ได้ถูกระบุแล้ว แต่คำว่า AIDS ยังคงใช้อยู่ เอชไอวีทำลายระบบภูมิคุ้มกัน ทำให้ร่างกายเสี่ยงต่อการติดเชื้อและโรคต่างๆ การติดเชื้อเหล่านี้ เช่นเดียวกับโรคเนื้องอก มีลักษณะเป็นรอง กล่าวคือ พวกมันจะพัฒนามา
มีเงื่อนไขอันเอื้ออำนวยร่วมกัน ไวรัสไม่เกี่ยวข้องโดยตรงกับพวกมัน โรคต่างๆ เกิดขึ้นเนื่องจากการทำลายระบบภูมิคุ้มกันซึ่งสูญเสียความสามารถในการต่อสู้กับจุลินทรีย์
เอชไอวีไม่เป็นอันตรายจากการติดต่อในครัวเรือนตามปกติ พบได้ในปริมาณมากในตัวอสุจิและติดต่อได้เฉพาะในระหว่างการมีเพศสัมพันธ์เท่านั้น โดยเฉพาะอย่างยิ่งทางทวารหนัก พบได้น้อยมากในสตรีรักร่วมเพศ นอกจากนี้ยังติดต่อผ่านทางสารคัดหลั่งในช่องคลอดที่ปนเปื้อน เข็มฉีดยา การถ่ายเลือดที่ปนเปื้อน และสุดท้ายผ่านทางนมที่ปนเปื้อนจากมารดาที่ติดเชื้อไวรัส
ในระยะแรกโรคนี้จะไม่แสดงอาการ สัญญาณอาจใช้เวลาหลายเดือนหรือหลายปีจึงจะปรากฏ เอชไอวีทำงานดังนี้
- การติดเชื้อ:ไวรัสเข้าสู่ร่างกายและติดเชื้อในเซลล์ บุคคลนั้นสบายดีและยังไม่ป่วยด้วยโรคเอดส์
- โรค:ระยะแรกมีลักษณะคล้ายกับเชื้อ mononucleosis ผู้ป่วยบางรายไม่ได้ผ่านขั้นตอนนี้ แต่จะเริ่มในระยะต่อไปโดยตรง
- การผลิตแอนติบอดี:แอนติบอดีถูกสร้างขึ้นเพื่อต่อสู้กับไวรัส HIV โดยปกติหนึ่งหรือสองเดือนหลังการติดเชื้อ
- การเกิดขึ้นของกลุ่มอาการ SPI ใช่:กลุ่มอาการนี้เป็นภาวะร้ายแรงที่บ่งชี้ว่าระบบภูมิคุ้มกันถูกทำลายอย่างมีนัยสำคัญ
- การตรวจจับ SP ใช่:โรคเอดส์มักถูกค้นพบเมื่อมีการติดเชื้อหรือเนื้องอกที่พบได้ยาก จากนี้ไปผู้ป่วยจะมีอายุเฉลี่ย 1 ปี
- ความตาย:อาการป่วยร้ายแรงต่อเนื่องกันเกิดขึ้นจนกระทั่งอาการใดอาการหนึ่งถึงขั้นเสียชีวิต
สัญญาณของโรคเอดส์:
รู้สึกเหนื่อยตลอดเวลา โดยไม่ทราบสาเหตุ
มีไข้ หนาวสั่น หรือเหงื่อออกตอนกลางคืนโดยไม่ทราบสาเหตุและคงอยู่นานหลายสัปดาห์
น้ำหนักลดโดยไม่ทราบสาเหตุ - มากกว่า 5 กก. หรือ 10% ของน้ำหนักเริ่มต้นภายใน 1-2 เดือน
ต่อมน้ำเหลืองโตที่คอ รักแร้ หรือขาหนีบ โดยไม่มีสาเหตุชัดเจนและคงอยู่นานกว่า 2 เดือน
สีชมพู สีแดงหรือสีน้ำตาล จุดแบนหรือนูนหรือมีเลือดคั่ง อาจปรากฏบนเยื่อบุจมูก ในช่องปาก บนเปลือกตา หรือในทวารหนัก
จุดขาวหรือจุดผิดปกติอื่นๆ ในปาก
ท้องเสียบ่อยครั้ง
ไอแห้งๆ ตลอดเวลา โดยเฉพาะอาการหายใจไม่ออก
อาการเหล่านี้ส่วนใหญ่สามารถสังเกตได้จากโรคอื่นๆ ที่ไม่รุนแรงเช่นกัน พวกเขาไม่ได้หมายถึงโรคเอดส์เสมอไป อย่างไรก็ตาม หากคุณมีเพศสัมพันธ์ที่น่าสงสัยหรืออยู่ในสถานการณ์ที่อาจติดเชื้อได้ อย่ารอให้แสดงอาการ แอนติบอดีที่ผลิตขึ้นระหว่างโรคเอดส์จะเกิดขึ้นในเลือดเพียงหนึ่งเดือนหลังการติดเชื้อ ดังนั้นการทดสอบทันทีจึงไม่ได้ผล คลินิกและโรงพยาบาลส่วนใหญ่จะมีการตรวจภายในสองเดือนหลังการรักษา หากผลเป็นลบ ควรทดสอบซ้ำหลังจากผ่านไปหกเดือน บางทีแอนติบอดี้จะเริ่มผลิตในภายหลัง
หากผลเป็นบวก คุณสามารถติดต่อกลุ่มช่วยเหลือ ซึ่งสามารถให้ความช่วยเหลือด้านจิตใจได้ดีกว่าในสถาบัน อย่าพยายามต่อสู้กับโรคนี้เพียงลำพัง
โรคเอดส์เป็นโรคร้ายแรงที่คร่าชีวิตวัยรุ่นจำนวนมาก ขณะนี้ยังไม่มีวัคซีนป้องกันไวรัสและการรักษาไม่ได้ผล ตัวอย่างเช่น Zidovudine (AZT) ช่วยชะลอการลุกลามของโรค มีการวิจัยอย่างเข้มข้นเกี่ยวกับวิธีการป้องกัน วินิจฉัย และรักษาโรคเอดส์ตั้งแต่เนิ่นๆ 'จนถึงตอนนี้ วิธีการป้องกันที่แท้จริงเพียงวิธีเดียวสำหรับผู้ชายรักร่วมเพศคือการติดต่อกับคู่ครองเพียงคนเดียวหรือการเลิกบุหรี่โดยสิ้นเชิง ข้อมูลที่ได้รับบ่งชี้ว่าจำนวนความสัมพันธ์แบบไม่เป็นทางการระหว่างกลุ่มรักร่วมเพศลดลงอย่างมากอย่างแน่นอน ชายหนุ่มบางคนถือว่าโรคเอดส์เป็นโรคของผู้สูงอายุ พวกเขาเชื่อว่าการเลือกคู่ครองที่อายุต่ำกว่า 25 ปีและมีเพศสัมพันธ์ทางปากโดยเฉพาะ จะทำให้พวกเขาสามารถป้องกันการติดเชื้อได้ อย่างไรก็ตาม เป็นที่ทราบกันดีอยู่แล้วว่ามีกรณีการติดเชื้อเอดส์ในลักษณะนี้สองกรณี ทุกสิ่งบ่งบอกว่าชายหนุ่มจะต้องจำกัดตัวเองให้อยู่กับคู่นอนเพียงคนเดียว
ปัญหาร้ายแรงคือจำนวนความสัมพันธ์แบบไม่เป็นทางการไม่ลดลงในหมู่คนที่มีรสนิยมรักต่างเพศ ในปี 1989 ผู้หญิง 749 คนและผู้ชาย 386 คนเป็นโรคเอดส์
การติดต่อต่างเพศ วิธีเดียวที่เชื่อถือได้ในการป้องกันการคุกคามของโรคเอดส์คือการมีคู่สมรสคนเดียวโดยสมบูรณ์ในเรื่องเพศ ถุงยางอนามัยป้องกันการติดเชื้อไวรัส แต่ไม่รับประกัน 100%
ขณะนี้โรงพยาบาลมีการควบคุมเลือดและผลิตภัณฑ์เลือดอย่างเข้มงวด เชื่อว่าการตรวจเลือดและการถ่ายเลือดไม่เป็นอันตราย แต่ยกตัวอย่างผู้ติดยาที่ฉีดเองบางครั้งใช้เข็มฉีดยาที่ปนเปื้อน ดังนั้น ในกลุ่มเสี่ยงนี้จำนวนผู้ติดเชื้อจึงเพิ่มขึ้นอย่างมาก โรคนี้ก็เริ่มแพร่กระจายไปยังนักเรียนและนักเรียนมัธยมศึกษาด้วย
จนถึงวันที่ 31 ธันวาคม พ.ศ. 2531 มีรายงานผู้ป่วยของ SPI House ในสหรัฐอเมริกาจำนวน 89,764 ราย โดย 90% เกิดขึ้นในผู้ชาย อายุเฉลี่ยของผู้ป่วยคือ 37 ปี ในกรณีต่างๆ ประมาณ 68% ของชายรักร่วมเพศหรือไบเซ็กชวลไม่ได้ใช้ยาทางหลอดเลือดดำ 17% เคยฉีดเข้าเส้นเลือดดำ 2% เคยผ่านการถ่ายเลือดในอดีต และ 1% เป็นคนที่เป็นโรคฮีโมฟีเลียหรือโรคเลือดอื่น ๆ
อายุเฉลี่ยผู้หญิงที่ติดเชื้อเอดส์ - 35.7 ปี ผู้หญิงบางคนติดเชื้อจากคู่นอนที่ป่วยหลังจากมีเพศสัมพันธ์หลายครั้ง ส่วนผู้หญิงบางคนไม่ติดเชื้อแม้จะผ่านไปหลายร้อยครั้งก็ตาม การสำรวจผู้หญิงที่สามีป่วยเป็นโรคฮีโมฟีเลียและเป็นพาหะของเอชไอวีพบว่ามีผู้หญิงเพียง 15% เท่านั้นที่ติดเชื้อ ผู้หญิง 22 คนที่คู่ครองไม่ได้ใช้ถุงยางอนามัยติดเชื้อ ในผู้หญิง 14 คนที่คู่ครองใช้ถุงยางอนามัย ตรวจไม่พบไวรัส
ในเดือนธันวาคม พ.ศ. 2531 มีเด็กที่เป็นโรคเอดส์จำนวน 1,346 คนในอเมริกา 82% มีอายุต่ำกว่า 5 ปี โดย 40% มีอายุน้อยกว่าหนึ่งปี ภายในสิ้นเดือนธันวาคม พ.ศ. 2531 ผู้ป่วยโรคเอดส์ 56% และ 85% ของผู้ที่ได้รับการวินิจฉัยว่าติดเชื้อเอชไอวีก่อนปี พ.ศ. 2529 เสียชีวิต การเสียชีวิตด้วยโรคเอดส์คิดเป็นร้อยละ 9 ของการเสียชีวิตทั้งหมดในกลุ่มอายุ 25-34 ปี และร้อยละ 7 ของการเสียชีวิตทั้งหมดในกลุ่มอายุ 34-44 ปี
เมื่อมีการประกาศการแพร่ระบาดของโรคเอดส์ครั้งแรกในสหรัฐอเมริกาเมื่อปี พ.ศ. 2524 ผู้ป่วยเกือบทั้งหมดเป็นชายผิวขาว ชายเกย์ หรือผู้ที่ได้รับการถ่ายเลือด ในปี 1989 โรคใหม่ๆ มากกว่า 11% เกิดขึ้นในผู้หญิง และ 23% เป็นผู้เสพยาทางหลอดเลือดดำ
ในช่วงทศวรรษที่ 90 เนื่องจากการเติบโตของการติดยาในสหรัฐอเมริกา ไวรัสจึงเริ่มแพร่กระจายในหมู่คนต่างเพศและผู้หญิง มันส่งผลกระทบต่อทั้งครอบครัว โดยเฉพาะในกลุ่มคนจนผิวสี
ตามที่ศูนย์ต่อสู้ฯ โรคติดเชื้อพลเมืองอเมริกันมากกว่า 2 ล้านคนติดเชื้อไวรัสเอดส์ ตัวเลขที่น่าสะพรึงกลัวเหล่านี้พูดเพื่อตัวเอง
ในเดือนกรกฎาคม พ.ศ. 2533 ได้รับข้อมูลจากบริเตนใหญ่ว่าพบวัคซีนป้องกันเอชไอวี อย่างไรก็ตาม ยังต้องใช้เวลาอีกนานก่อนที่การศึกษาทางคลินิกจะยืนยันประสิทธิภาพและความปลอดภัยของวัคซีน
โรคตับอักเสบ
โรคตับอักเสบ (ตับอักเสบ) A และ B เกิดจากไวรัส ไวรัสพบได้ในอุจจาระและติดต่อผ่านอาหารและน้ำที่ปนเปื้อน บางครั้งสามารถติดต่อได้ผ่านการมีเพศสัมพันธ์ แต่แทบจะไม่ผ่านการถ่ายเลือดที่ปนเปื้อน รักษาสุขอนามัยส่วนบุคคล หลีกเลี่ยงเพศทางทวารหนักและช่องปาก
อาการของโรคไวรัสตับอักเสบ A เกิดขึ้นภายใน 15-40 วันหลังการติดเชื้อ อุณหภูมิสูงขึ้น มีอาการคลื่นไส้ ปวดศีรษะอ่อนแรง หนาวสั่น และเบื่ออาหาร หลังจากผ่านไปหนึ่งสัปดาห์ ผิวหนัง เล็บ และดวงตาสีขาวจะกลายเป็นสีเหลือง ซึ่งคงอยู่ประมาณ 3 สัปดาห์ ปัสสาวะมีสีเข้ม อุจจาระแทบไม่มีสี บางคนไม่มีอาการเหล่านี้ ระบบภูมิคุ้มกันเริ่มผลิตแอนติบอดีต่อไวรัส ซึ่งยังคงอยู่ในเลือดและสามารถแพร่เชื้อไปยังผู้อื่นได้ คนเหล่านี้อยู่ ผู้ให้บริการโรคต่างๆ
อาการของโรคไวรัสตับอักเสบบีจะคล้ายคลึงกับอาการของโรคไวรัสตับอักเสบเอ แต่จะเห็นได้ชัดอย่างฉับพลันภายใน 1-6 เดือนหลังการติดเชื้อ และโรคจะรุนแรงมากขึ้น ในกรณีที่ตับถูกทำลายอย่างรุนแรง ผู้ป่วย 5-20% จะเสียชีวิต การฟื้นตัวเกิดขึ้นช้ามาก และใน 20% ของกรณี โรคตับจะกลายเป็นเรื้อรังและนำไปสู่โรคตับแข็ง ขณะนี้กำลังมีการพัฒนายาชนิดใหม่ซึ่งให้ความหวังอยู่บ้าง
ไวรัสตับอักเสบเอติดต่อผ่านทางเลือดและผลิตภัณฑ์จากไวรัส ตลอดจนทางน้ำอสุจิ น้ำลาย และอุจจาระในระหว่างการมีเพศสัมพันธ์ ปัจจุบันจัดเป็นโรคติดต่อทางเพศสัมพันธ์ ผู้ติดยาที่ใช้เข็มสกปรกก็ติดเชื้อได้เช่นกัน ความชุกของโรคตับอักเสบกำลังเพิ่มขึ้น สันนิษฐานว่าเป็นผลมาจากจำนวนผู้ใช้ยาทางหลอดเลือดดำที่เพิ่มขึ้น กลุ่มรักร่วมเพศ ผู้ที่มีคู่นอนจำนวนมาก นักท่องเที่ยว และผู้ติดยาเสพติด มีความเสี่ยงเป็นพิเศษ
ในแต่ละปีมีผู้ป่วยโรคไวรัสตับอักเสบประมาณ 300,000 รายในสหรัฐอเมริกา ส่วนใหญ่เกิดในคนหนุ่มสาว ประมาณ 25% มีโรค celiac
รุนแรงกว่า 100,000 รายต้องเข้ารับการรักษาในโรงพยาบาล ทุกปีมีผู้เสียชีวิตจากไวรัสตับอักเสบเอ 350-400 ราย พาหะของไวรัส B ไวต่อมะเร็งตับ เชื่อกันว่ามีผู้เสียชีวิตจากโรคตับแข็งที่เกิดจากโรคตับอักเสบบีปีละ 4,000 ราย และมากกว่า 1,000 รายเสียชีวิตจากมะเร็งตับที่เกี่ยวข้องกับการอักเสบของไวรัส
หลังจากมีเพศสัมพันธ์ที่น่าสงสัยหรือหากมีอาการใดๆ ปรากฏขึ้น ให้ไปตรวจทันที เมื่อสัญญาณแรกของการเจ็บป่วยควรปรึกษาแพทย์ เมื่อดูแลผู้ป่วยที่เป็นโรคไวรัสตับอักเสบควรปฏิบัติตามกฎสุขอนามัยส่วนบุคคลอย่างรอบคอบ ทุกสิ่งที่ผู้ป่วยสัมผัส เช่น สบู่ ผ้าเช็ดตัว อุปกรณ์โกนหนวด ฯลฯ สามารถปนเปื้อนได้และไม่ควรใช้โดยผู้ที่มีสุขภาพแข็งแรง
การฉีดแกมมาโกลบูลินให้การปกป้องที่เชื่อถือได้เป็นเวลา 5 ปี ให้ยาครั้งที่สองในอีกหนึ่งเดือนต่อมา และครั้งที่สาม 6 เดือนหลังจากครั้งแรก จำเป็นต้องใช้โดสสามโดสเพื่อการป้องกันโรคที่เชื่อถือได้ กลุ่มรักร่วมเพศจำเป็นต้องได้รับการตรวจเลือดเป็นประจำเพื่อระบุระดับภูมิคุ้มกันหรือการมีอยู่ของไวรัส
ช่องคลอดอักเสบ (การอักเสบของช่องคลอด)
ช่องคลอดไม่ผ่านการฆ่าเชื้อ แต่มีจุลินทรีย์ที่ไม่เป็นอันตรายมากมาย เช่นเดียวกับท่อปัสสาวะของผู้ชาย เชื้อราหรือแบคทีเรียมีสภาพแวดล้อมที่เอื้ออำนวยต่อการพัฒนาที่นี่ ภายใต้เงื่อนไขบางประการ เชื้อรา Trichomonas (โปรโตซัว) เหล่านี้สามารถพัฒนาได้ค่อนข้างรุนแรงและทำให้เกิดการอักเสบ มีอาการคัน แสบร้อน บวม แสบร้อนขณะปัสสาวะ และมีสารคัดหลั่งมีกลิ่นไม่พึงประสงค์
การอักเสบของช่องคลอด (vaginitis) ไม่ได้ติดต่อทางเพศสัมพันธ์ ยาปฏิชีวนะหรือการเปลี่ยนแปลงอาหารสามารถทำลายพืชในช่องคลอดและทำให้เกิดการติดเชื้อยีสต์ได้ โรคนี้ถือเป็น “เพศหญิงล้วนๆ” แต่ Trichomonas หรือ Gardnerella อาจทำให้เกิดการอักเสบของท่อปัสสาวะในผู้ชายได้ และยังสามารถติดเชื้อราได้อีกด้วย ศีรษะขององคชาตเจ็บและคัน และหลังจากนั้นสองสามวันก็มีแผลเล็กๆ ปรากฏขึ้น
การไม่รักษาสุขอนามัยของอวัยวะเพศจะส่งเสริมการสืบพันธุ์เนียมของจุลินทรีย์โดยทั่วไปแบคทีเรียจะเข้าสู่ท่อปัสสาวะหรือต่อมลูกหมาก ผู้ชายไม่ทราบถึงการติดเชื้อเนื่องจากไม่มีอาการของโรค เขาเป็นพาหะของโรคที่ไม่มีอาการ หากคู่นอนได้รับการรักษา เขาก็ต้องเข้ารับการรักษาด้วย
คำแนะนำ
โรคเอดส์เป็นกลุ่มอาการภูมิคุ้มกันบกพร่องที่เกิดขึ้นซึ่งเกิดจากการสัมผัส ระบบภูมิคุ้มกันไวรัสภูมิคุ้มกันบกพร่องของมนุษย์ (HIV) เซลล์ของระบบภูมิคุ้มกัน ระบบประสาทส่วนกลาง เลือดแดงและขาวได้รับความเสียหาย ซิฟิลิสเป็นโรคทางระบบเรื้อรังที่เกิดจากแบคทีเรียสายพันธุ์ Treponema pallidum (treponema pallidum) มีลักษณะเป็นความเสียหายต่อผิวหนัง เยื่อเมือก อวัยวะภายใน กระดูก และระบบประสาท โดยมีการเปลี่ยนแปลงตามลำดับในระยะของโรค ไวรัสตับอักเสบคือการอักเสบของเนื้อเยื่อตับที่เกิดจากไวรัสที่เกี่ยวข้องกับ ประเภทต่างๆและมีลักษณะทางชีวเคมีที่แตกต่างกัน ได้แก่ ไวรัสตับอักเสบเอ ไวรัสตับอักเสบบี ไวรัสตับอักเสบซี เป็นโรคเฉียบพลันหรือเรื้อรังที่มีลักษณะทำลายระบบประสาท กระดูก และข้อต่อ โรคเรื้อนเป็นโรคเรื้อรังที่ส่งผลต่อผิวหนัง ระบบประสาทส่วนปลาย ดวงตา มือและเท้า
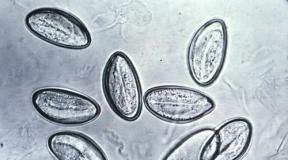
Echinococcus เป็นโรคที่เกิดจาก Echinococcus ตามมาด้วยความเสียหายต่อตับ ปอด สมอง กล้ามเนื้อ ไต Toxoplasmosis เป็นโรคที่เกิดจาก Toxoplasma อาการ: มีไข้, ตับโต, ม้าม, ปวดศีรษะ, อาเจียน โรคเท้าช้างเป็นโรคหนอนพยาธิที่ส่งผลต่อเนื้อเยื่อใต้ผิวหนัง เยื่อเซรุ่ม ดวงตา และต่อมน้ำเหลือง Leishmaniasis เป็นโรคที่เกิดขึ้นกับแผลที่ผิวหนังและเยื่อเมือกซึ่งสร้างความเสียหายอย่างรุนแรงต่ออวัยวะภายใน
ขึ้นอยู่กับวิธีการสัมผัสกับเลือดที่ปนเปื้อนมีความเสี่ยงต่อโรคสูงต่ำและต่ำมาก หากผิวหนังถูกแทงด้วยของมีคมที่มีเลือดปนอยู่ หรือหากคนป่วยซึ่งมีน้ำลายมีเลือดกัด มีความเสี่ยงสูงต่อการติดเชื้อ การมีเลือดเข้าตา ปาก จมูก หรือบนบาดแผล รอยถลอก หรือการถลอก บ่งชี้ว่ามีความเสี่ยงต่ำที่จะเกิดโรค เลือดที่สัมผัสกับผิวหนังที่มีสุขภาพดีและสมบูรณ์ถือว่ามีความเสี่ยงต่อการติดเชื้อต่ำมาก
มาตรการป้องกันที่มุ่งลดความเป็นไปได้ของการติดเชื้อโรคที่เกิดจากเลือด ได้แก่: การให้ความรู้ด้านสุขอนามัยและการศึกษาแก่ประชากร, การป้องกัน, การฆ่าเชื้อเครื่องมือทางการแพทย์อย่างเหมาะสม, วัตถุที่มีหนามและการตัด, การใช้เข็มฉีดยาและเข็มที่ใช้แล้วทิ้งอย่างแพร่หลาย, การใช้อุปกรณ์ป้องกันส่วนบุคคล โดยบุคลากรทางการแพทย์ในการติดต่อกับผู้ติดเชื้อ, การติดตามผู้บริจาคโลหิตอย่างระมัดระวัง
ในกรณีของการติดเชื้อในเลือด เชื้อโรคจะไหลเวียนอยู่ในระบบไหลเวียนโลหิตแบบปิด ดังนั้นจึงไม่มีทางออกฟรีจากร่างกายของผู้ป่วย
โรคระบาด -โรคติดเชื้อที่เป็นอันตรายอย่างยิ่งซึ่งเกิดจากกาฬโรคบาซิลลัส (แบคทีเรียจากสกุล J. pestis) เป็นโรคติดต่อจากสัตว์สู่คนเป็นพาหะ แท่งจะตายเมื่อสัมผัสกับน้ำยาฆ่าเชื้อทั่วไป
ระยะฟักตัวของโรคระบาดอยู่ที่ 2-3 วัน ไม่ค่อยนานถึง 6 วัน รูปแบบของโรค: ฟอง (ต่อมน้ำเหลืองที่ขาหนีบได้รับผลกระทบ), ปอด, ลำไส้ เมื่อบุคคลติดเชื้อในจุดโฟกัสตามธรรมชาติ จะเกิดกาฬโรคที่เกิดจากกาฬโรคหรือกาฬโรค ซึ่งอาจมีความซับซ้อนจากกาฬโรคปอดรอง ด้วยการแพร่เชื้อโรคทางอากาศจากผู้ป่วยที่เป็นโรคปอดบวมทุติยภูมิ โรคระบาดปอดปฐมภูมิจะพัฒนาขึ้น
ความเป็นไปได้ในการแพร่กระจายเชื้อโรคกาฬโรคนั้นสัมพันธ์กับคุณสมบัติดังต่อไปนี้:
ก) ระยะฟักตัวของโรคสั้น
B) การพัฒนาอย่างรวดเร็วมักมีการพัฒนาภาพทางคลินิกที่รุนแรงของโรคอย่างกะทันหันและมีอัตราการเสียชีวิตสูง
C) ความยากในการวินิจฉัยแยกโรคในวันแรกของโรค
D) ความเป็นไปได้ในการสร้างจุดโฟกัสของการติดเชื้ออย่างต่อเนื่องอันเป็นผลมาจากการมีหมัดและสัตว์ฟันแทะที่ติดเชื้ออยู่ในนั้น
สำหรับการระบาดของกาฬโรค รูปแบบที่อันตรายที่สุดของกาฬโรคคือกาฬโรคในรูปแบบปอด แต่กาฬโรคสามารถเกิดกาฬโรคพร้อมกันหลายครั้งได้ โรคระบาดเหล่านี้เริ่มต้นด้วยการระบาดครั้งก่อน (การแพร่กระจายของโรคระบาด) ในหมู่สัตว์ฟันแทะ
ประตูทางเข้าของโรคระบาด ได้แก่ ผิวหนัง เยื่อเมือกของดวงตา ทางเดินหายใจ และระบบทางเดินอาหาร โรคนี้เริ่มต้นอย่างรุนแรง: หนาวสั่น, ปวดศีรษะรุนแรง, ความร้อน, ด้วยรูปแบบฟอง - ปวดที่ขาหนีบหรือใต้รักแร้, ด้วยรูปแบบปอด - หายใจถี่อย่างรุนแรง, เจ็บหน้าอก, เสมหะเป็นเลือด การนอนหลับถูกรบกวน, ปวดกล้ามเนื้อและข้อต่อ, อิศวรและหายใจถี่เพิ่มขึ้น เมื่อโรคถึงขั้นรุนแรง สัญญาณของความเสียหายที่เป็นพิษต่อระบบประสาทส่วนกลางและระบบหัวใจและหลอดเลือดจะปรากฏขึ้นมาก่อน รูปแบบของปอดเป็นสิ่งที่อันตรายที่สุดสำหรับผู้ป่วยและผู้อื่น ซึ่งมักจะจบลงด้วยการเสียชีวิต รูปแบบของลำไส้เกิดขึ้นเมื่อกินเนื้อสัตว์จากสัตว์ป่วย
ผู้ป่วยและบุคคลที่สัมผัสกับสารดังกล่าวอาจถูกแยกออกจากกันทันที มีการกักกันโรคในช่วงที่มีการระบาด การฆ่าเชื้อ การฆ่าเชื้อ และการลดขนาดมีการดำเนินการกันอย่างแพร่หลาย การฉีดวัคซีนมีความสำคัญอย่างยิ่งในกิจกรรมที่ดำเนินการ ผู้ที่ติดต่อจะได้รับการรักษาด้วยยาปฏิชีวนะ
ในดินแดนของรัสเซียมีจุดโฟกัสตามธรรมชาติของโรคระบาดดังต่อไปนี้: 1) ภูมิภาคแคสเปียนทางตะวันตกเฉียงเหนือ (แหล่งที่มาหลักคือกระรอกดิน); 2) โวลก้า-อูราล (หนูเจอร์บิล); 3) ทรานส์ - อูราล (หนูเจอร์บิล); 4) ทรานส์คอเคเซียน (หนูเจอร์บิล); 5) Gorno-Altai (โกเฟอร์และมาร์มอต); 5) ทรานไบคาล (ทาร์บากานี); 6) ตูวาน
ไข้รากสาดใหญ่สาเหตุที่ทำให้เกิดโรคคือริคเก็ตเซีย แหล่งที่มาของการติดเชื้อคือคนป่วย ตัวส่งสัญญาณคือเหาตามร่างกาย ระยะฟักตัวคือ 7-20 วัน อาการ - หนาวสั่น ปวดศีรษะ หมดสติ เพ้อตั้งแต่วันที่ 5 - มีผื่นที่ข้างลำตัว
ผู้ป่วยจะต้องเข้ารักษาในโรงพยาบาล การระบาดได้รับการฆ่าเชื้อและฆ่าเชื้อ ผู้คนที่สัมผัสกับผู้ป่วยจะได้รับการฆ่าเชื้อ และพวกเขาได้รับการตรวจสอบ กำลังดำเนินการฉีดวัคซีน
มาลาเรีย.สาเหตุคือพลาสโมเดียมมาลาเรียพาหะคือยุง มันไม่ได้แพร่เชื้อโดยตรงจากคนไข้สู่คนไข้ แต่ผ่านทางยุงเท่านั้น ระยะฟักตัวคือ 1-3 สัปดาห์ บางครั้งอาจนานถึง 7-12 เดือน
อาการต่างๆ ได้แก่ หนาวสั่นเฉียบพลัน มีไข้ เหงื่อออก ปวดข้อ กล้ามเนื้อ และบริเวณม้าม การโจมตีใช้เวลา 6-10 ชั่วโมงและเกิดขึ้นอีกครั้งด้วยความถี่ที่แน่นอนขึ้นอยู่กับรูปแบบ - สามวัน, สี่วัน, เขตร้อน ผู้ป่วยจะต้องเข้ารักษาในโรงพยาบาล เพื่อป้องกันโรค - ระบุและรักษาผู้ป่วยตลอดจนการควบคุมยุง ทุกคนที่ป่วยในปีที่ผ่านมาจะได้รับการรักษาป้องกันการกำเริบของโรคในฤดูใบไม้ผลิและจากนั้นให้ใช้ยาเคมีบำบัดตลอดระยะเวลาของกิจกรรมยุง
โรคไข้สมองอักเสบจากเห็บ- เอเจนต์เชิงสาเหตุคือไวรัสกรอง อ่างเก็บน้ำและพาหะได้แก่ เห็บ เช่นเดียวกับกระแต หนู ตุ่น เม่น และนกบางชนิด ไวรัสแพร่กระจายผ่านทางเห็บกัด ระยะฟักตัวคือ 10-14 วัน โรคนี้เกิดขึ้นตามฤดูกาล - ในฤดูใบไม้ผลิฤดูร้อน - เนื่องจากกิจกรรมของเห็บในช่วงเวลานี้
อาการ - ปวดศีรษะรุนแรง, อุณหภูมิสูง - 39-40 0, คลื่นไส้, อาเจียน, ชัก, หมดสติ อาจมีอัมพาตของแขนขาได้ อัตราการเสียชีวิต – 25% หลังจากฟื้นตัวแล้ว ภูมิคุ้มกันที่แข็งแกร่งยังคงอยู่ การป้องกัน – การฉีดวัคซีน การป้องกันเห็บ การใช้ผลิตภัณฑ์ป้องกันเห็บ เมื่อทำงานในป่าต้องมีการตรวจสอบและร่วมกันทุกๆ 1.5-2 ชั่วโมง
เอดส์– โรคไวรัสติดเชื้อที่แพร่กระจายผ่านทางเลือด (การถ่ายเลือดที่ติดเชื้อ การฉีดยา ในสำนักงานทันตกรรม ส่วนใหญ่มักผ่านการมีเพศสัมพันธ์) มีผู้ป่วยที่เสียชีวิตค่อนข้างเร็ว และผู้ติดเชื้อที่เป็นพาหะของไวรัส โรคนี้ทำให้ร่างกายสูญเสียภูมิคุ้มกันและคุณสมบัติในการป้องกันและทำให้เกิดการติดเชื้อที่ไม่รุนแรง - เจ็บคอ, ปอดบวม, น้ำหนักลดกะทันหัน และในผู้ป่วยบางราย sarcoma พัฒนา ยังไม่มีวิธีการรักษาและป้องกันที่เฉพาะเจาะจง กำลังตรวจสอบกลุ่มเสี่ยงในการรักษาการติดเชื้อ HIV ป้องกันการติดเชื้อ ตรวจสอบผู้บริจาค เข็มฉีดยาแบบใช้แล้วทิ้ง ฯลฯ
ตามเนื้อผ้า ไวรัสโรคภูมิคุ้มกันบกพร่องในมนุษย์ (HIV) เป็นจุดสนใจหลักของเชื้อโรคที่ส่งผ่านการสัมผัสเลือดที่ปนเปื้อน แต่อุบัติการณ์ของโรคไวรัสตับอักเสบซีที่เพิ่มขึ้นในอเมริกาเหนือ หมายความว่าปัจจุบันโรคตับอักเสบเป็นโรคที่พบบ่อยที่สุดที่แพร่กระจายผ่านเส้นทางนี้
ปัจจุบันการติดเชื้อไวรัสตับอักเสบบีซึ่งถือเป็นพยาธิวิทยาจากการทำงานของศัลยแพทย์มาเกือบ 50 ปีมักไม่ค่อยนำไปสู่การพัฒนาของโรคซึ่งเกี่ยวข้องกับการแพร่กระจายของการฉีดวัคซีนและการพัฒนาระบบการรักษาที่ค่อนข้างมีประสิทธิภาพ ในกรณีที่สัมผัสกับไวรัส
2. ความเสี่ยงเชิงเปรียบเทียบในการติดเชื้อ HIV, HBV และ HCV คืออะไร?
ก) เอชไอวี- ปัจจุบันมีผู้คนประมาณ 1 ล้านคนในสหรัฐอเมริกาติดเชื้อ HIV ข้อสังเกตล่าสุดระบุว่าการแพร่เชื้อเอชไอวีในโรงพยาบาลมีน้อยมาก บุคลากรทางการแพทย์คิดเป็นร้อยละ 5 ของผู้ป่วยโรคเอดส์ทั้งหมด และส่วนใหญ่มีปัจจัยอื่นนอกเหนือจากการประกอบอาชีพที่อาจก่อให้เกิดโรคได้ ความเสี่ยงด้านอาชีพสูงสุดพบในกลุ่มพยาบาลและเจ้าหน้าที่ห้องปฏิบัติการ
ตั้งแต่วันที่ 1 มกราคม พ.ศ. 2541 ไม่มีการบันทึกกรณีการแพร่เชื้อเอชไอวีจากผู้ป่วยสู่แพทย์อันเป็นผลมาจากการติดต่อจากผู้เชี่ยวชาญแม้แต่รายเดียว
ข) ไวรัสตับอักเสบบี- ไม่ต้องสงสัยเลยว่าศัลยแพทย์ทุกคนต้องเผชิญกับการติดเชื้อไวรัสตับอักเสบบีในระหว่างการทำงานตามปกติ เชื่อกันว่าประชากร 1.25 ล้านคนในสหรัฐอเมริกาเป็นโรคตับอักเสบบีเรื้อรัง การฉีดผ่านผิวหนังด้วยเข็มที่ปนเปื้อนจะทำให้เกิดโรคเฉียบพลันได้ประมาณ 30% ของกรณีทั้งหมด ใน 75% ของกรณี โรคตับอักเสบบีถูกซ่อนไว้ทางคลินิก และ 10% ของผู้ติดเชื้อยังคงเป็นพาหะของไวรัสไปตลอดชีวิต
พาหะหลายรายที่อาจแพร่เชื้อไปยังผู้อื่นไม่มีอาการและมีการลุกลามเพียงเล็กน้อยหรือไม่มีเลย ประมาณ 40% โรคจะดำเนินไปอย่างต่อเนื่อง นำไปสู่โรคตับแข็ง ตับวาย หรือแม้แต่มะเร็งเซลล์สืบพันธุ์
วี) ไวรัสตับอักเสบซี- โรคตับอักเสบซีได้กลายเป็นมากที่สุด ปัญหาหลัก- เชื่อกันว่าโรคตับอักเสบซีเรื้อรังมีผลกระทบต่อผู้คนประมาณ 4 ล้านคนในสหรัฐอเมริกา ความเสี่ยงของการเกิดซีโรคอนเวอร์ชันจากการฉีดผ่านผิวหนังด้วยเข็มที่ติดเชื้อคือประมาณ 10% แต่ในโรคเฉียบพลัน 50% จะทำให้เกิดการติดเชื้อเรื้อรัง โรคตับอักเสบซียังคงมีอยู่ ความคิดเห็นที่แตกต่างกันอย่างไรก็ตาม ในผู้ป่วยเกือบ 40% การติดเชื้อไวรัสตับอักเสบซีเรื้อรังทำให้เกิดโรคตับแข็ง
ในกรณีหลังนี้มีความเสี่ยงสูงที่จะเป็นมะเร็งตับ โดยมีโอกาสเป็นถึง 50% ภายใน 15 ปี
3. การฉีดวัคซีนป้องกันไวรัสตับอักเสบบีสามารถป้องกันโรคนี้ได้อย่างสมบูรณ์หรือไม่?
ขณะนี้การฉีดวัคซีนป้องกันไวรัสตับอักเสบบีที่มีประสิทธิภาพมีให้บริการสำหรับศัลยแพทย์และเจ้าหน้าที่ห้องผ่าตัดทุกคน ไม่ทำลายอนุภาคไวรัสที่ได้รับจากผู้ติดเชื้อ ให้วัคซีนสามโดส หลังจากนั้นควรกำหนดระดับไทเทอร์ของแอนติบอดีที่พื้นผิวเพื่อให้แน่ใจว่าการฉีดวัคซีนจะประสบความสำเร็จ
ประมาณ 5% ของผู้ที่ได้รับการฉีดวัคซีนไม่มีแอนติบอดีและจำเป็นต้องได้รับการฉีดวัคซีนเสริม บางคนยังคงดื้อต่อการฉีดวัคซีนและยังคงมีความเสี่ยงต่อโรคตับอักเสบบีเฉียบพลัน การฉีดวัคซีนไม่ได้รับประกันว่าจะได้รับวัคซีน
จากการศึกษาบางชิ้น 50% ของศัลยแพทย์ฝึกหัดมีภูมิคุ้มกันไม่เพียงพอต่อไวรัสตับอักเสบบีเนื่องมาจากสาเหตุต่างๆ เช่น ขาดการฉีดวัคซีนในศัลยแพทย์ที่มีอายุมากกว่า มากกว่า 5 ปีหลังการฉีดวัคซีน ปริมาณวัคซีนรีคอมบิแนนท์ไม่เพียงพอ หรือการฉีดวัคซีนที่ไม่เหมาะสม และในที่สุดก็ไม่สามารถ พัฒนาคำตอบภูมิคุ้มกันที่เหมาะสม
4. คนไข้ที่ติดเชื้อไวรัสตับอักเสบบีมีความเสี่ยงต่อการติดเชื้อหรือไม่?
มีการบันทึกการแพร่เชื้อไวรัสตับอักเสบบีจากศัลยแพทย์สู่ผู้ป่วยแล้ว การตรวจเลือดของศัลยแพทย์ที่สามารถแพร่เชื้อให้กับผู้ป่วยได้มักจะเป็นผลบวกต่อ e-antigen ของไวรัสตับอักเสบบี E-antigen เป็นผลผลิตที่สลายตัวของนิวคลีโอแคปซิดของไวรัส และบ่งชี้ถึงการจำลองแบบของไวรัสในตับ การตรวจหาอีแอนติเจนบ่งชี้ว่าไวรัสมีระดับไทเทอร์สูง และการติดเชื้อของผู้ป่วยค่อนข้างสูง
กรณีที่มีการบันทึกไว้จำนวนมากของการแพร่เชื้อไวรัสตับอักเสบบีไปยังผู้ป่วยจากบุคคลที่เกี่ยวข้องกับการผ่าตัดอาจทำให้เกิดปัญหาและข้อจำกัดของกิจกรรมทางคลินิกสำหรับแพทย์ที่แพร่เชื้อนี้ รายงานล่าสุดฉบับหนึ่งจากอังกฤษรายงานการแพร่เชื้อไวรัสตับอักเสบบีไปยังผู้ป่วย แม้กระทั่งจากศัลยแพทย์ที่มีผลการทดสอบ e-antigen ของ HBV เป็นลบก็ตาม
ใน เมื่อเร็วๆ นี้องค์กรระดับชาติแห่งหนึ่งกำลังเรียกร้องให้มีข้อจำกัดในกิจกรรมของศัลยแพทย์ที่มี E-antigen-positive คำถามที่ว่าศัลยแพทย์ที่เป็นโรคตับอักเสบบีเรื้อรังสามารถปฏิบัติหน้าที่ต่อไปได้หรือไม่นั้นจะมีการหารือกันในอนาคต
5. วิธีที่ถูกต้องในการสัมผัสเลือดของผู้ป่วยโรคตับอักเสบบีคืออะไร?
กลยุทธ์ขึ้นอยู่กับสถานะการฉีดวัคซีนของเจ้าหน้าที่สาธารณสุข หากเขาได้รับการฉีดวัคซีนแล้วและมีแอนติบอดีไทเทอร์เป็นบวก ก็ไม่จำเป็นต้องทำอะไร หากเจ้าหน้าที่ดูแลสุขภาพไม่ได้รับการฉีดวัคซีนและไม่มีแอนติบอดีต่อ HBV เขาหรือเธอควรได้รับโกลบูลินภูมิคุ้มกันต้าน HBV ในปริมาณหนึ่ง และเริ่มฉีดวัคซีนป้องกันไวรัสตับอักเสบบีเป็นชุด
บุคลากรทางการแพทย์ที่เคยฉีดวัคซีนป้องกันไวรัสตับอักเสบบีได้สำเร็จ แต่ไม่มีแอนติบอดี titres ควรได้รับอิมมูโนโกลบูลินต้านไวรัสตับอักเสบบีและฉีดวัคซีนป้องกันไวรัสตับอักเสบบีซ้ำ เนื่องจากในกรณีส่วนใหญ่ของการสัมผัสดังกล่าวผู้ป่วยจะไม่ทราบว่าหรือไม่ เขาติดเชื้อหรือไม่ โดยทั่วไปแล้วศัลยแพทย์จำเป็นต้องรู้ว่ามีแอนติบอดีหรือไม่ และให้วัคซีนป้องกันไวรัสตับอักเสบบีซ้ำเป็นระยะทุกๆ 7 ปี
6. HCV แตกต่างจาก HBV อย่างไร อันไหนอันตรายกว่ากัน?
ก) อุบัติการณ์ในประเทศสหรัฐอเมริกา:
- ไวรัสตับอักเสบบี: ประมาณ 1.25 ล้านคน
- ไวรัสตับอักเสบซี: ผู้ป่วยประมาณ 4 ล้านคน
ข) เส้นทางและผลที่ตามมาของการติดเชื้อ:
- HBV: ไวรัสที่มี DNA ในเลือด รูปแบบเฉียบพลันกลายเป็นเรื้อรังใน 10% ของกรณี
- HCV: ไวรัส RNA ในเลือด รูปแบบเฉียบพลันกลายเป็นเรื้อรังใน 50% ของกรณี
วี) การป้องกัน:
- HBV: วัคซีนรีคอมบิแนนท์ที่มีประสิทธิภาพ
- HCV: ขณะนี้ยังไม่มีวัคซีน
ช) การป้องกันหลังการสัมผัส:
- HBV: สำหรับผู้ที่ไม่ได้รับการฉีดวัคซีนและไม่มีแอนติบอดีต่อ HBV แนะนำให้รับอิมมูโนโกลบูลินต่อต้าน HBV
- HCV: ประสิทธิผลทางคลินิกของอิมมูโนโกลบูลินต้านไวรัสตับอักเสบซียังไม่ได้รับการพิสูจน์ ในบรรดาผู้ป่วยที่รักษาโดยศัลยแพทย์ในสหรัฐอเมริกา ผู้ป่วยโรคตับอักเสบซีเรื้อรังมีมากกว่าโรคตับอักเสบบีเรื้อรังมากกว่า และไม่มีวัคซีนป้องกันการติดเชื้อไวรัสตับอักเสบซี ความเสี่ยงของการเกิด seroconversion สำหรับโรคตับอักเสบซีคือ 10% เทียบกับ 30% สำหรับโรคตับอักเสบบี แต่การติดเชื้อไวรัสตับอักเสบซีมีแนวโน้มที่จะกลายเป็นเรื้อรังมากขึ้น (50% เทียบกับ 10%) ดังนั้นการติดเชื้อไวรัสตับอักเสบซีจึงเป็นภัยคุกคามต่อศัลยแพทย์มากกว่ามาก
7. ความเสี่ยงที่บุคลากรทางการแพทย์จะติดเชื้อเอชไอวีมีสูงเพียงใด?
กรณีแรกของการติดเชื้อ HIV ของเจ้าหน้าที่ดูแลสุขภาพถูกบันทึกไว้ในปี 1984 ภายในเดือนธันวาคม พ.ศ. 2540 ศูนย์ระบาดวิทยาได้รับรายงานการสัมผัสจากการประกอบอาชีพประมาณ 200 ฉบับ การศึกษากรณีเหล่านี้พบว่าเจ้าหน้าที่ดูแลสุขภาพ 132 คนมีปัจจัยเสี่ยงที่ไม่เกี่ยวข้องกับอาชีพของตน และมีเพียง 54 คนเท่านั้นที่ได้รับการบันทึกการแพร่เชื้อ
การแพร่เชื้อได้รับการยืนยันหากบุคลากรทางการแพทย์สัมผัสกับเลือดหรือของเหลวในร่างกายของผู้ป่วยที่ติดเชื้อ หลังจากนั้นจึงสังเกตพบว่าการติดเชื้อ HIV ความเสี่ยงด้านอาชีพจะสูงขึ้นอย่างแน่นอนสำหรับพยาบาลและเจ้าหน้าที่ห้องปฏิบัติการ จำนวนการติดเชื้อทั้งหมดไม่ได้เปรียบเทียบกับจำนวนการสัมผัสจำนวนมากที่ดูเหมือนจะเกิดขึ้นตั้งแต่เริ่มมีการแพร่ระบาด (ต้นทศวรรษ 1980)
8. การผ่าตัดผ่านกล้องมีความเสี่ยงน้อยกว่าหรือไม่?
เมื่อเร็ว ๆ นี้ การผ่าตัดผ่านกล้องในผู้ป่วยที่ติดเชื้อ HIV ถือเป็นการทดแทนการรักษาแบบเปิดได้ดี วิธีนี้จะช่วยลดโอกาสที่จะสัมผัสกับเลือดและเครื่องมือมีคม อย่างไรก็ตาม เนื่องจากคุณสมบัติบางประการ จึงเป็นไปได้ที่ศัลยแพทย์จะติดเชื้อด้วยวิธีอื่นนอกเหนือจากการผ่าตัดแบบปกติ เมื่อกำจัดก๊าซปอดบวมระหว่างการผ่าตัดผ่านกล้อง หยดเลือดที่ติดเชื้อ HIV จะถูกพ่นเข้าไปในห้องผ่าตัด ความเสี่ยงของการปนเปื้อนสามารถลดลงได้โดยการส่งอากาศเข้าสู่ระบบปิด และใช้มาตรการป้องกันที่เหมาะสมเมื่อเปลี่ยนเครื่องมือ
9. การสวมถุงมือสองชั้นเป็นวิธีการป้องกันที่มีประสิทธิภาพหรือไม่?
เนื่องจากมีโอกาสที่ผิวหนังที่แตกหักจะสัมผัสกับเลือดได้ จึงเพิ่มความเสี่ยงต่อการติดเชื้อของคนที่ทำงานในห้องผ่าตัดด้วยเชื้อไวรัสตับอักเสบหรือเอชไอวี แม้ว่าการสวมถุงมือสองชั้นอาจไม่สามารถป้องกันความเสียหายที่ผิวหนังได้ แต่ก็แสดงให้เห็นว่าสามารถลดโอกาสที่จะสัมผัสเลือดได้อย่างชัดเจน การศึกษาการสัมผัสเลือดในห้องผ่าตัดพบว่า 90% ของการสัมผัสเกิดขึ้นบนผิวหนังของมือศัลยแพทย์จนถึงข้อศอก รวมถึงบริเวณที่ป้องกันด้วยถุงมือด้วย จากการศึกษาวิจัยชิ้นหนึ่ง หากศัลยแพทย์สวมถุงมือสองคู่ โอกาสที่ผิวหนังของเขาจะสัมผัสกับเลือดจะลดลง 70% 25% ของกรณีถุงมือคู่ด้านนอกเจาะ ในขณะที่ถุงมือคู่ด้านในรั่วเพียง 10% (8.7% สำหรับศัลยแพทย์ และ 3.7% สำหรับผู้ช่วย) สังเกตการเจาะของถุงมือคู่ด้านในระหว่างการทำงานนานกว่า 3 ชั่วโมง มันมักจะมาพร้อมกับการเจาะคู่นอกเสมอ ความเสียหายที่ยิ่งใหญ่ที่สุดเกิดขึ้นที่นิ้วชี้ของมือที่ไม่ถนัด

10. ละอองฝอยเข้าตาถือเป็นภัยคุกคามร้ายแรงต่อศัลยแพทย์หรือไม่?
การศึกษาในศูนย์ระบาดวิทยาพบว่าประมาณ 13% ของกรณีการติดต่อที่บันทึกไว้เกี่ยวข้องกับการสัมผัสกับเยื่อเมือกและผิวหนัง การสัมผัสละอองน้ำกับดวงตามักถูกประเมินต่ำเกินไป แม้ว่าการสัมผัสประเภทนี้จะป้องกันได้ง่ายที่สุดก็ตาม การศึกษาล่าสุดศึกษาที่บังตา 160 คู่ที่ศัลยแพทย์และผู้ช่วยใช้ การดำเนินการทั้งหมดใช้เวลา 30 นาทีหรือมากกว่านั้น จำนวนหยดถูกนับบนหน้าจอ โดยจะนับด้วยกล้องจุลทรรศน์ครั้งแรก จากนั้นจึงนับด้วยกล้องจุลทรรศน์ พบเลือดบนหน้าจอ 44% ที่ทดสอบ ศัลยแพทย์สังเกตเห็นการกระเด็นเพียง 8% ของกรณีทั้งหมด หยดเพียง 16% เท่านั้นที่มองเห็นได้ด้วยตาเปล่า ความเสี่ยงที่ละอองฝอยเข้าตาสำหรับศัลยแพทย์สูงกว่าผู้ช่วย และเพิ่มขึ้นตามระยะเวลาการผ่าตัดที่เพิ่มขึ้น ได้รับการพิสูจน์แล้วว่าประเภทของการแทรกแซงก็มีความสำคัญเช่นกัน: ความเสี่ยงจะสูงกว่าในการผ่าตัดหลอดเลือดและกระดูก อุปกรณ์ป้องกันดวงตาควรเป็นสิ่งจำเป็นสำหรับทุกคนที่ทำงานในห้องผ่าตัด โดยเฉพาะผู้ที่ปฏิบัติงานโดยตรง
11. เลือดของศัลยแพทย์สัมผัสกับเลือดและของเหลวในร่างกายของผู้ป่วยบ่อยแค่ไหน?
การสัมผัสกับเลือดเป็นไปได้ในกรณีที่เกิดความเสียหายต่อผิวหนัง (การฉีด บาดแผล) และการสัมผัสกับผิวหนังและเยื่อเมือก (ถุงมือเจาะ รอยขีดข่วนบนผิวหนัง หยดละอองเข้าตา) การสัมผัสเนื่องจากความเสียหายของผิวหนังพบได้ใน 1.2-5.6% ของขั้นตอนการผ่าตัดและการสัมผัสเนื่องจากการสัมผัสกับผิวหนังและเยื่อเมือก - 6.4-50.4% ความแตกต่างของตัวเลขที่รายงานเนื่องมาจากความแตกต่างในการรวบรวมข้อมูล ขั้นตอนการดำเนินการ เทคนิคการผ่าตัด และข้อควรระวัง ตัวอย่างเช่น ศัลยแพทย์ที่โรงพยาบาลทั่วไปซานฟรานซิสโกใช้มาตรการป้องกันขั้นสูงสุด โดยสวมเครื่องแบบกันน้ำและถุงมือสองคู่ ไม่มีกรณีของการแพร่เชื้อไปยังเจ้าหน้าที่ดูแลสุขภาพโดยการสัมผัสผิวหนังที่ยังสมบูรณ์กับเลือดและของเหลวทางชีวภาพที่ติดเชื้อ อย่างไรก็ตาม มีรายงานว่าบุคลากรทางการแพทย์ที่ไม่มีปัจจัยเสี่ยงอื่น ๆ ได้รับรายงานว่าติดเชื้อ HIV เนื่องจากการสัมผัสกับเยื่อเมือกและผิวหนังของเลือดที่ติดเชื้อ HIV ความน่าจะเป็นของการแพร่เชื้อผ่านการสัมผัสดังกล่าวยังไม่เป็นที่ทราบ เนื่องจากไม่พบการเปลี่ยนแปลงของซีโรคอนเวอร์ชันในบุคลากรทางการแพทย์หลังจากการสัมผัสเยื่อเมือกและผิวหนังที่มีเลือดที่ติดเชื้อ HIV ในการศึกษาในอนาคต
ทุกคนที่ทำงานในห้องผ่าตัดมีความเสี่ยงต่อการติดเชื้อ แต่จะสูงกว่ามากสำหรับศัลยแพทย์และผู้ช่วยเหลือเบื้องต้น เนื่องจากสิ่งเหล่านี้เป็นสาเหตุของการปนเปื้อนทางผิวหนัง 80% และ 65% ของการบาดเจ็บ
12. การปนเปื้อนทางผิวหนังสามารถอธิบายได้ด้วยเทคนิคการผ่าตัดเท่านั้นหรือไม่?
ผิวหนังที่มีรอยขีดข่วนอาจสัมผัสกับเลือดหรือของเหลวในร่างกายได้แม้ว่าจะใช้ความระมัดระวังทุกประการแล้วก็ตาม น่าเสียดายที่ชุดป้องกันบางประเภทไม่ได้ให้การป้องกันที่เท่าเทียมกัน การศึกษาชิ้นหนึ่งสังเกตเห็นข้อบกพร่องในถุงมือผ่าตัดปลอดเชื้อ 2% ทันทีหลังจากแกะออกจากกล่อง
13. ความน่าจะเป็นที่จะเกิด seroconversion หลังจากได้รับเลือดของบุคลากรทางการแพทย์ไปสู่เลือดของผู้ป่วยสำหรับเชื้อ HIV และ HBV เป็นเท่าใด?
โอกาสที่จะเกิด seroconversion หลังจากแทงเข็มคือ 0.3% สำหรับ HIV และ 30% สำหรับ HBV
14. ศัลยแพทย์จะติดเชื้อเอชไอวีขณะทำงานมีโอกาสเป็นไปได้อย่างไร?
ความเสี่ยงในการแพร่เชื้อเอชไอวีไปยังศัลยแพทย์สามารถคำนวณได้โดยการทราบอัตราการตรวจพบเอชไอวีในผู้ป่วยผ่าตัด (0.32-50%) ความน่าจะเป็นที่ผิวหนังถูกทำลาย (1.2-6%) และความน่าจะเป็นของซีโรคอนเวอร์ชัน (0.29-0.50%) . ดังนั้นความเสี่ยงในการติดเชื้อเอชไอวีจากผู้ป่วยบางรายจึงอยู่ในช่วงตั้งแต่ 0.11 ต่อล้านถึง 66 ต่อล้าน หากศัลยแพทย์ทำการผ่าตัด 350 ครั้งต่อปีเป็นเวลา 30 ปี ความเสี่ยงของการติดเชื้อตลอดอาชีพของเขาจะอยู่ระหว่าง 0.12% ถึง 50.0% ขึ้นอยู่กับตัวแปร มีข้อสันนิษฐานหลายประการในการคำนวณนี้
ทุกคนอยากมีชีวิตที่สดใสและน่าสนใจ แต่หลายคนไม่อยากคิดถึงผลที่ตามมาด้วยซ้ำ ชีวิตทางเพศที่มีพายุและกระตือรือร้นมักจะ "ให้" ความประหลาดใจอันไม่พึงประสงค์มากมาย
ปัจจุบันนักวิทยาศาสตร์รู้จักโรคติดต่อทางเพศสัมพันธ์ประเภทต่างๆ มากกว่า 20 ชนิด หากเราจำยุค 70 อันห่างไกลได้ พ่อแม่ของเรามีข้อมูลเกี่ยวกับโรคเพียงสองโรคที่ติดต่อ "ทางเตียง"
ไวรัสสามารถแบ่งออกเป็น:
- รักษาไม่หาย
- รักษาได้
นักวิทยาศาสตร์ทั่วโลกกำลังพยายามสร้างยาและยาปฏิชีวนะเพื่อรักษาโรคเหล่านี้ แต่หลายคนยังคงเป็น "นักฆ่า" เกือบครึ่งหนึ่งของผู้ที่ป่วยจากการมีเพศสัมพันธ์มีอายุต่ำกว่า 30 ปี
โรคติดต่อทางเพศสัมพันธ์ที่อันตรายที่สุดเจ็ดโรค
ภูมิคุ้มกันบกพร่องของร่างกาย ระยะสุดท้ายที่ร้ายแรงของโรคนี้เรียกว่าเอดส์ ไวรัสในร่างกายสามารถพัฒนาได้ในรูปแบบแฝง ช้ากว่าหรือเร็วก็ได้ ร่างกายมีเนื้องอกและการติดเชื้อหลายจุดที่เกิดจากแบคทีเรียและเชื้อราโปรโตซัว อาจไม่ส่งผลกระทบต่อคนที่มีสุขภาพดี แต่เป็นอันตรายถึงชีวิตสำหรับผู้ที่ติดเชื้อ HIV

คนที่มีสุขภาพดีมีระบบภูมิคุ้มกันที่แข็งแรง ร่างกายที่ป่วยมีระบบภูมิคุ้มกันอ่อนแอซึ่งไม่สามารถต่อสู้กับการติดเชื้อได้ โรคเอดส์ไม่สามารถรักษาให้หายขาดได้ เป็นไปได้ที่จะสนับสนุนระบบภูมิคุ้มกันด้วยยาและยาพิเศษ แต่ค่าใช้จ่ายในการรักษาดังกล่าวสูงมาก ช่องทางการติดต่อ: ผ่านการมีเพศสัมพันธ์โดยไม่มีการป้องกัน ผ่านทางเลือดและเข็มฉีดยา ในบางกรณีจากแม่สู่ลูก
โรคติดต่อทางเพศสัมพันธ์ที่เกิดจากจุลินทรีย์ Triponema pallidum คนที่เป็นโรคซิฟิลิสไม่รู้ด้วยซ้ำเกี่ยวกับความเจ็บป่วยของเขาในเดือนแรก ระยะฟักตัวของไวรัสประมาณ 30-35 วัน โรคนี้ปรากฏบนผิวหนังในรูปแบบของกลากจุดและบาดแผลที่เป็นหนอง นอกจากนี้ยังส่งผลต่ออวัยวะภายใน เยื่อเมือก ระบบประสาทและกระดูก

หนองในเทียม
วันนี้เป็นโรคที่พบบ่อยที่สุด สาเหตุของการติดเชื้อคือเชื้อหนองในเทียมในเซลล์ คุณสามารถติดเชื้อโรคนี้ได้หลายวิธี: การมีเพศสัมพันธ์โดยไม่มีการป้องกัน (ทันที) ผ่านผ้าเช็ดตัวและผ้าปูเตียงของผู้ป่วย (โดยใช้สารคัดหลั่ง) ระหว่างการคลอดบุตรจากแม่สู่ลูก
สัญญาณของหนองในเทียม: ไม่พึงประสงค์มากมาย มีหนองไหลออกมาจากระบบสืบพันธุ์, อาการปวดเฉียบพลันในช่องท้องส่วนล่าง, อาการปวดและปวดในช่องคลอดอาจมาพร้อมกับเลือดออกในระยะสั้นและหนัก ผู้ป่วยจำนวนมากที่เป็นโรคหนองในเทียมยังคงมีบุตรยาก

โรคนี้สามารถกระตุ้นและพัฒนาโรคต่อไปนี้: การปรากฏตัวของหลอดเลือด, การทำลายกระดูก, ความเจ็บปวดในกระดูกสันหลัง, ความซับซ้อนที่แตกต่างกัน โรคหลอดเลือด, โรคเบาหวานการเสื่อมสภาพและการสูญเสียการมองเห็น
สาเหตุของโรคคือจุลินทรีย์ที่เป็นอันตราย gonococcus สัญญาณของโรคในผู้ชายจะปรากฏในวันที่ 4 หลังการติดเชื้อ โรคนี้สามารถรับรู้ได้ด้วยความเจ็บปวดเฉียบพลันขณะปัสสาวะ ช่องเปิดภายนอกถูกปกคลุมด้วยแผ่นเมือกและหนองหนาแน่น ในผู้หญิง: ในวันที่ 5 คุณสามารถเห็นเมือกที่ไม่พึงประสงค์พร้อมหนองในช่องคลอด

ความหนักใจปรากฏขึ้นและ มันเป็นความเจ็บปวดทื่อที่หลังส่วนล่าง, หน้าท้องส่วนล่าง ผู้หญิงหลายคนอาจมีประจำเดือน มีของเหลวไหลออกมาเล็กน้อย และมีเลือดออก หากปล่อยทิ้งไว้โดยไม่ได้รับการรักษาและไม่ตรวจ โรคหนองในอาจทำให้เกิดการอักเสบของมดลูก อวัยวะภายใน และภาวะมีบุตรยาก
การยึดเกาะสามารถส่งผ่านได้ไม่เพียงแต่ผ่านการสัมผัสทางเพศเท่านั้น แต่ยังรวมถึงสิ่งของส่วนตัวด้วย (ผ้าปูเตียง จาน มีด ผ้าเช็ดตัว ชุดชั้นใน แปรงสีฟัน ผ้าเช็ดตัว)
แพทย์เรียกโรคนี้ว่า “เริมชนิดที่ 2” โรคไวรัสร้ายแรงนี้ส่งผลกระทบต่อร่างกายทั้งหมด กระบวนการอักเสบเริ่มต้นที่ริมฝีปาก จากนั้นลามไปยังเยื่อเมือกอื่นๆ ทั้งหมด บ่อยครั้งมากที่โรคนี้ภูมิคุ้มกันลดลง โรคนี้แพร่กระจายไปยังอวัยวะเพศ ตา ลำไส้ ตับ และแม้แต่สมองทันที ไวรัสชนิดนี้ไม่ได้พัฒนาอย่างรวดเร็วและไม่สามารถกำจัดออกจากร่างกายได้ ช่องทางการแพร่เชื้อ: ในระหว่างการมีเพศสัมพันธ์ โดยการสัมผัสกับผิวหนังบริเวณมือและริมฝีปากที่ได้รับผลกระทบ

ยูเรียพลาสโมซิส
พาหะคือยูเรียพลาสมา อาการของโรคจะมีความละเอียดอ่อน พัฒนาช้า และซ่อนเร้น พาหะของไวรัสนี้หลายรายอาจไม่ให้ความสำคัญกับการเจ็บป่วยของตนอย่างจริงจัง ภายใต้ความเครียดและภูมิคุ้มกันที่ลดลง ไวรัสจะเริ่มทำงานเร็วขึ้น Ureaplasma สามารถรบกวนการทำงานของอสุจิได้

โรคนี้อันตรายมากสำหรับสตรีมีครรภ์ แพทย์หลายคนแนะนำให้กำจัดทารกในครรภ์ออก ระยะฟักตัวของไวรัสคือตั้งแต่หนึ่งถึงสองเดือน สัญญาณของการติดเชื้อทางเดินปัสสาวะ: รู้สึกแสบร้อนเล็กน้อยขณะปัสสาวะ, ตกขาวหรือใส, อวัยวะสืบพันธุ์อักเสบ, ปวดระหว่างมีเพศสัมพันธ์
โรคที่เป็นอันตรายต่อมวลมนุษยชาติ ทุกปี 3 ล้านคนทั่วโลกป่วยด้วยไวรัสนี้ ไวรัสชนิดนี้ทนทานต่อสภาพแวดล้อมภายนอกได้มากที่สุด ไวรัสจะคงอยู่บนคราบเลือดแห้ง บนใบมีดโกน หรือบนเข็มได้นานถึง 10 วัน
ในระยะแรกของการพัฒนาของไวรัส สามารถเปรียบเทียบได้กับระยะที่ไม่รุนแรงของการติดเชื้อทางเดินหายใจเฉียบพลัน หลังจากผ่านไปสองสามวัน ผู้ติดเชื้อจะสูญเสียความอยากอาหาร ไม่มีแรง เซื่องซึม ปวดข้อ ปวดศีรษะ ปัสสาวะมีสีเข้ม มีอาการคลื่นไส้อาเจียนปรากฏขึ้น

โรคเรื้อรังมีลักษณะโดย: ความเจ็บปวดในภาวะ hypochondrium ด้านขวา, ตับขยายใหญ่, อาการคันที่ผิวหนัง, การเปลี่ยนแปลงของร่างกายเป็นสีที่ไม่เป็นธรรมชาติมากขึ้น (สีเหลือง) ในรูปแบบเรื้อรังของโรคไวรัสตับอักเสบบี จำเป็นต้องปฏิบัติตามคำแนะนำของแพทย์อย่างเคร่งครัด รับประทานอาหารพิเศษ และเลิกสูบบุหรี่และแอลกอฮอล์
การมีเพศสัมพันธ์โดยไม่ป้องกัน – 80% การติดเชื้อจะเกิดขึ้นทันที- ความสัมพันธ์แบบสุ่มที่ไม่มีการป้องกัน (ทางปาก ทวารหนัก) ก่อให้เกิดผลที่ตามมาอันเลวร้าย การป้องกันโรคประเภทนี้สามารถทำได้โดยการมีเพศสัมพันธ์อย่างระมัดระวังและได้รับการป้องกันเท่านั้น การล้างอวัยวะเพศด้วยน้ำและการรบกวนการมีเพศสัมพันธ์ไม่สามารถป้องกันโรคติดต่อทางเพศสัมพันธ์ได้ การไม่มีอาการป่วยไม่ได้หมายความว่าคู่ของคุณมีสุขภาพแข็งแรงสมบูรณ์ เชื่อใจแต่ต้องยืนยันคู่ของคุณ