Jakie są konsekwencje wodniaka bez leczenia? Hydrosalpinx – co to jest? Przyczyny, objawy, leczenie i konsekwencje choroby. Hydrosalpinx jajowodów: leczenie środkami ludowymi
Zdrowa kobieta to szczęśliwa kobieta. Jednak ciało kobiety jest jak złożony mechanizm, w którym możliwe są zarówno drobne trudności, jak i poważne „awarie”.
Obraz kliniczny wodniaka
Z medycznego punktu widzenia jest to bardzo częsta choroba żeńskiego układu rozrodczego, polegająca na wypełnieniu jajowodów mętnym, żółtawym płynem – przesiękiem. Osobliwością tej choroby jest to, że okresowo płyn może przedostać się do pochwy i zostać wchłonięty przez jej ściany lub przedostać się do jamy macicy, powodując ciężkie skrzepy wydzieliny.

Przesięk wpływa na błonę śluzową jajowodów, zaburzając ich naturalną funkcję. Lekarze często zakładają, że substancja jest toksyczna i w efekcie zwiększa się ryzyko ciąży pozamacicznej, bezpłodności, poronień, a także szanse na zapłodnienie lub poczęcie. udana procedura EKO. Ponadto zastój płynu w jajowodach powoduje, że same jajowody ulegają deformacji, a co za tym idzie, pojawia się i rozwija ryzyko infekcji.
Przyczyny choroby
Choroby układu rozrodczego charakteryzują się wieloma przyczynami. Czynnikami prowadzącymi do powstania i rozwoju wodniaka mogą być:
- patologie i anomalie strukturalne narządów miednicy;
- obecność i postępujące powstawanie zrostów w jajowodach i fałdach endometrium;
- zaburzenia krążenia limfy;
- trudne krążenie krwi w narządach miednicy;
- zapalenie jajowodów;
- wcześniejsze procesy zapalne w narządach układu rozrodczego;
- choroby jelitowe;
- Infekcje i choroby przenoszone drogą płciową, rzeżączka i chlamydia mają szczególnie silny wpływ na żeński układ rozrodczy.
Bardzo często choroba jest rozpoznawana przez wczesne stadia nie jest możliwe ze względu na niemal całkowity brak objawów. W późniejszych stadiach choroby można zaobserwować:

Leczenie wodniaka metodami medycyny alternatywnej
Przede wszystkim warto wspomnieć, że leczenie może być dość długotrwałe. Jednak po wybraniu przepisów Medycyna tradycyjna priorytetem jest zdecydowanie wizyta u lekarza, pamiętając, że w przypadku źle dobranego zestawu środków smutnym skutkiem może być usunięcie jajowodów i niepłodność.
Terapia sokowa
Organizm wyczerpany chorobą potrzebuje pomocy. Jako wsparcie nadają się świeżo wyciskane soki.

Starożytne przepisy oferują szeroką gamę odmian napary ziołowe i nalewki.

- 5 gramów suszonego ziela adonisa i taką samą ilość pokruszonego korzenia Adama zalać szklanką wrzącej wody i pozostawić pod przykryciem na około dwie godziny. Napar przecedzony przez drobne sitko należy pić małymi porcjami w ciągu dnia.
- Świeżo ścięte lisy z aloesu należy zawinąć w folię i włożyć do szuflady na owoce w lodówce na 72 godziny. Ostudzone liście zmiel na pastę i wymieszaj z roztopionym miodem pszczelim w objętości sześciokrotnie większej niż ilość pasty i równą objętością roztopionego masła. Stosuj dwie łyżki deserowe pasty miodowo-warzywnej w szklance ciepłego mleka rano i wieczorem przez osiem tygodni. Mieszankę należy przechowywać pod spodkiem w lodówce.
- Równolegle z przebiegiem miąższu aloesu zaleca się pić wywar z nasion babki lancetowatej. Aby go uzyskać, zalej dwie łyżki deserowe nasion pół litrem wrzącej wody i postaw na kuchence. Gotuj mieszaninę na średnim ogniu przez 7-9 minut i ostudź. Weź 1/3 szklanki trzy do czterech razy dziennie przez osiem tygodni.
- Łyżkę deserową suszonego ziela Adama zalać 200 ml wrzącej wody i pozostawić. Zaparzony napar odcedzić i pić małymi łykami przez cały dzień.
- Do półlitrowego termosu wsypać pokruszone, suszone kwiaty ramiszy i zalać do pełna wrzącą wodą. Zostaw na noc i odcedź rano. Pij 2/3 szklanki wywaru do każdego posiłku.
- Dwie łyżki suszonego ziela adonis zalać 200 ml wrzącej wody i przykrywając spodkiem poczekać, aż ostygnie. Cały przecedzony napar należy wypić w ciągu jednego dnia.
Korzystne są również herbaty z gorzknikiem lub echinaceą.
Do termosu wsyp cztery czubate łyżki umytych nasion owsa i zalej litrem wrzącej wody. Pozostaw na co najmniej 8-9 godzin. Po odcedzeniu ilość naparu zostanie zmniejszona o około połowę. Należy go wymieszać z dwiema łyżkami miodu i wypić 150 ml trzy razy dziennie.
Skuteczne są także wywary z ziół rumianku, liści porzeczki, dziurawca zwyczajnego, szałwii, nieśmiertelnika, kwiatów malwy, kory dębu i podbiału.
Przygotuj mieszankę suszonych ziół Adonis i Thamus w proporcji 1:1. Łyżkę deserową kolekcji zalać 200 ml wrzącej wody i odstawić na kilka godzin. Przecedzony napar należy wypić dzień wcześniej.
Umyte czerwone owoce kaliny zalać równą objętością właśnie przegotowanej wody i gotować na dużym ogniu przez 3-5 minut, pozostawić bez zdejmowania pokrywki na 6-7 godzin i przetrzeć przez sito. Napój należy spożywać bez cukru, można jednak dodać niewielką ilość miodu.
10 gramów rozdrobnionego suszonego ziela ortilii zalać dwiema szklankami wrzącej wody i pozostawić pod przykryciem. Musisz wziąć wywar 100-150 ml trzy razy dziennie. Wskazane jest wypicie całego naparu w całości.

Przydatne jest przyjęcie na pusty żołądek 45-55 kropli nalewki alkoholowej z korzenia galangi, rozcieńczonej w 100 ml przegotowanej wody. Średni kurs trwa 10-14 dni.
W ten sam sposób pobiera się nalewki z pięciornika i ortilii.
Wymieszaj napar alkoholowy macicy borowej (jedna łyżka stołowa) z 30 ml przegotowanej zimnej wody. Przyjmuj łyżeczkę deserową rozcieńczonego naparu do każdego posiłku przez miesiąc. Następnie następuje dziesięciodniowa przerwa i kurs się powtarza.
Do 200 ml słoika wsyp pokruszone kwiaty białej akacji i pokruszoną korę roślinną (w sumie 15 gramów) i zalej wódką. Przykryć pokrywką i odstawić w ciemne miejsce na 5-6 dni. Nalewkę z akacji przyjmuje się 25-30 kropli na pół godziny przed posiłkiem.
Sesje aromaterapeutyczne z olejkami z eukaliptusa, cyprysu, szałwii, drzew iglastych i lawendy działają relaksująco i wzmacniająco.
Mikroklistry i balsamy
Podmywanie wywarami ziołowymi jest szeroko stosowane w chorobach żeńskich narządów płciowych. Temperatura naparu nie powinna być zbyt wysoka; uważa się ją za optymalną, zbliżoną do temperatury ludzkiego ciała.

Dodatkowo robi się ciepłe okłady z wywarów ziołowych na podbrzusze i wkłada się do środka tampony nasączone naparami (nie alkoholem!). Procedury te pomogą złagodzić stany zapalne i zmniejszyć ból. Ważne jest, aby dokładnie filtrować napary z części roślin i utrzymywać wszystkie instrumenty w odpowiedniej czystości. Idealnie byłoby, gdyby worek douching przed każdym użyciem potraktować roztworem antyseptycznym. Lub zalej go wrzącą wodą.
- rumianek farmaceutyczny;
- szałwia;
- ziele dziurawca;
- nagietek;
- malwa;
- Kora dębu;
- podbiał;
- szałwia;
- Potentilla (kłącze).
Wszystkie wymienione zioła można stosować pojedynczo lub w kolekcjach. Aby przygotować napar, należy zalać 25 g ziela w litrze wrzącej wody i pozostawić, odcedzić i ostudzić do żądanej temperatury. Przebieg leczenia waha się od 20 do 30 dni.
Standardowe godziny spotkań kąpiel lecznicza- 30 minut. Najlepsza temperatura to 39-45 stopni. Należy pamiętać, że w przypadku takiej procedury wanna jest wypełniona do połowy.


Należy pamiętać, że medycyna alternatywna stanowi dobre wsparcie podstawowego leczenia. Nie zaniedbuj porady lekarza, biorąc pod uwagę złożoność i delikatność choroby.
Wideo - Leczenie wodniaka za pomocą środków ludowych
Choroby żeńskich narządów płciowych są niebezpieczne nie tylko ze względu na swoją obecność, ale także ze względu na konsekwencje. Szczególnie traumatyczne moralnie są te, które prowadzą do niepłodności. Wielka misja bycia matką traci na znaczeniu i uciska kobietę. Współczesna medycyna szuka i znajduje sposoby na wyleczenie takich dolegliwości, przywracając kobietom nadzieję. Hydrosalpinx jest jedną z tych nieprzyjemnych chorób.
Choroba jest zmianą patologiczną zachodzącą w jajowodach. Odchylenia w krążeniu limfy i krwi prowadzą do gromadzenia się płynu (przesięku) w jamie jajowodów. Ponieważ jajowód wchodzi jednym końcem do macicy, a drugim kończy się w okolicy brzucha, jeden z nich jest zablokowany, a wtedy zapłodnione jajo nie jest w stanie dotrzeć do macicy i błony śluzowej. A winne jest zapalenie. Powiemy Ci jednak więcej o przyczynach choroby.
Warunkiem rozwoju wodniaka są zapalenie jajowodu, zapalenie przydatków, zapalenie jajowodów - są to procesy zapalne zachodzące w macicy, jej przydatkach i samych jajowodach. Charakteryzują się powstawaniem blizn i zrostów, które dotyczą wszystkich warstw jajowodu. W miarę wzrostu tych zrostów w jamie jajowodu gromadzi się śluz, co prowadzi do powstania wodniaka. Infekcje bakteryjne, takie jak rzeżączka, kiła i chlamydia, mogą również powodować wodniak.
Mechanizm rozwoju wodniaka wygląda następująco: zapalenie prowadzi do rozrostu tkanki łącznej, pojawiają się zrosty i blizny, wrastają w warstwy jajowodu, zaburzając normalne funkcjonowanie warstwy mięśniowej, zrastają się fimbrie, drożność jajowodów światło jajowodu pogarsza się, zrosty wpływają na oba końce jajowodu, w wyniku czego tworzy się wodniak.
Po przestudiowaniu tego mechanizmu lekarze określili rodzaje choroby.
Rodzaje i objawy
Pierwszy podział wodniaka na typy opiera się na liczbie jam jajowodu: 
- prosta forma - powstaje jedna wnęka
- postać pęcherzykowa - powstaje kilka ubytków
Istnieją również formy choroby, które korelują z jej przebiegiem:
- ostry
- chroniczny
Decydując się na formy, logiczne byłoby przejście do ich objawów. Ostry charakteryzuje się:
- wytwarzanie surowiczego wysięku
- wzrost temperatury
- słabość
- kardiopalmus
- pulsujący ból w okolicy pachwiny
- wyraźny rumieniec na policzkach, co nie jest typowe w zwykłe dni
Postać przewlekła rozwija się powoli i przez długi czas, więc nie ma bólu ani innych namacalnych objawów, a samą chorobę można wykryć jedynie za pomocą USG miednicy. Jeśli w rurkach zgromadziło się dużo śluzu, kobieta może odczuwać ciało obce i ciężkość w okolicy pachwiny, możliwy jest ból miednicy.
Istnieje inny rodzaj choroby, którego nie można zignorować - jest to wodniak brzuszny. Zrosty w jajowodach w tej postaci mają luźną strukturę i okresowo pękają, wylewając strumienie śluzu. Naturalnym objawem choroby jest obfita, wodnista wydzielina.
Cóż, uporządkowaliśmy formularze, przejdźmy do metod diagnozowania wodniaka.
Diagnostyka
Diagnoza choroby odbywa się w kilku etapach. Wymieńmy wszystko:
- Badanie ginekologiczne. Podczas badania macicy ginekolog wyczuwa ciasną, elastyczną formację zlokalizowaną pomiędzy macicą a jajnikiem. Może mieć kształt okrągły lub owalny. Po naciśnięciu jest bezbolesny.
- Histerosalpingografia. Jest to badanie rentgenowskie jajowodów, które pozwala określić niedrożność jajowodów. W przypadku wodniaka brzusznego rurka wypełniona środkiem kontrastowym przypomina „skręconą kiełbasę”.
- Ultradźwięk. USG wykazuje obecność płynu pomiędzy jajnikiem a macicą.
- Laparoskopia. Obejmuje zarówno badania, jak i leczenie.
Po ustaleniu i potwierdzeniu diagnozy ustalany jest plan leczenia.
Leczenie
 Obecnie lekarze oferują dwie metody leczenia wodniaka - zachowawczą i chirurgiczną. Oba mają na celu usunięcie płynu nagromadzonego w rurach i ostatecznie przywrócenie ich normalnej drożności.
Obecnie lekarze oferują dwie metody leczenia wodniaka - zachowawczą i chirurgiczną. Oba mają na celu usunięcie płynu nagromadzonego w rurach i ostatecznie przywrócenie ich normalnej drożności.
Metoda konserwatywna
Początkowy etap metody zachowawczej z reguły polega na wyeliminowaniu stanu zapalnego, który doprowadził do pojawienia się wodniaka. Ponadto zalecana jest terapia antybakteryjna i fizjoterapia. W zasadzie takie leczenie przynosi skutek tylko wtedy, gdy przyczyną wodniaka są wcześniej wymienione choroby: zapalenie jajowodu, zapalenie jajowodu i zapalenie przydatków.
Zatem leczenie zachowawcze skutecznie wpływa na proces zapalny i jest bezsilne w walce ze zrostami i bliznami. A metody takie jak mikrolewatywy z wywarów z szałwii, rumianku, dziurawca, które zaleca tradycyjna medycyna, są jedynie metodami wspomagającymi terapię i nie prowadzą do wyleczenia.
Metoda operacyjna
Chirurgiczną metodę leczenia wodniaka, czyli laparoskopię, uznaje się za radykalny i prawdziwie pozytywny wynik. Chirurg wykonuje plastykę jajowodów, usuwając zrosty i poszerzając światło. W szczególnie ciężkich przypadkach, gdy jest oczywiste, że chirurgia plastyczna nie przywróci funkcjonalności jajowodów, jajowody są usuwane, ponieważ stanowią źródło przewlekłej infekcji.
Dlaczego hydrosalpinx jest niebezpieczny?
Choroba zaburza pracę jajowodów, niszczy błonę śluzową i powoli, ale niezawodnie prowadzi do ciąży pozamacicznej lub niepłodności. Bez szybkiego leczenia płyn gromadzi się między zrostami, a w ciele kobiety stale obecne jest niebezpieczne źródło infekcji. Jest to fakt negatywny dla procedury IVF, do której uciekają się lekarze, jeśli nie można uniknąć niepłodności spowodowanej wodniakiem.
Bądź uważny i dbaj o własne zdrowie i nie wykluczaj radości z macierzyństwa przez lenistwo lub głupie spóźnienie się na wizytę u ginekologa.
Aktualizacja: październik 2018 r
Jedną z nieprzyjemnych konsekwencji zapalenia przydatków, zwłaszcza jajowodów, jest wodniak. Według statystyk patologia ta występuje u 10–30% osób borykających się z problemem ciąży, ponieważ wodniak przeszkadza w pomyślnym poczęciu.
Ale dzięki terminowemu i odpowiedniemu leczeniu początek długo oczekiwanej ciąży jest całkiem możliwy, dlatego nie powinieneś samodzielnie próbować pozbyć się tej choroby, to tylko pogarsza proces patologiczny i opóźnia oczekiwanie na radosny moment - narodziny dziecka.
Hydrosalpinx: co to jest?
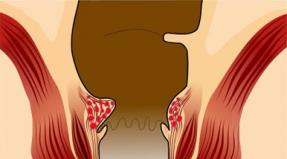
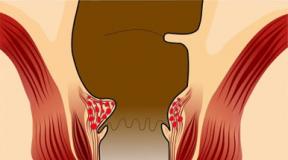
Hydrosalpinx to choroba jajowodów, która objawia się zaburzeniem ich drożności. Nazwa patologii pochodzi od słów łacińskich, gdzie „Hydro” tłumaczy się jako ciecz, a „salpinx” oznacza rurę. Często używane przez kobiety określenie hydrosalpinx rurek jest błędne, podobnie jak olej z nasion oleistych. Cechą choroby jest gromadzenie się płynu (przesięku) w świetle jajowodu z powodu zablokowania wewnętrznych i zewnętrznych otworów jajowodu, w wyniku czego zamienia się on w woreczek.
Tam są:
- prawostronny wodniak;
- wodniak po lewej stronie;
- obustronny wodniak.
Niewłaściwe jest stosowanie takich kombinacji, jak ostry i przewlekły wodniak. Ta patologia jest powikłaniem procesu zapalnego jajowodów - zapalenia jajowodów, które może być zarówno ostre, jak i przewlekłe.
Przykład diagnozy: Ostre obustronne zapalenie jajowodów i jajowodów. Obustronny wodniak.
Trochę anatomii i fizjologii
Jajowód (synonimy: jajowód lub jajowód) jest narządem parzystym i ma postać pustej rurki z dwoma światłami. Długość jajowodu sięga 10–12 cm, przy czym prawa rurka jest nieco dłuższa od lewej. Jeden koniec jajowodu uchodzi do jamy macicy, drugi kończy się fimbriami (kosmkami) i uchodzi do jamy brzusznej, w pobliżu jajnika. Przez te otwory jama brzuszna łączy się z wewnętrznymi i zewnętrznymi narządami płciowymi kobiety, co zwiększa ryzyko infekcji wstępującej, np. zapalenia pochwy.
Ściana jajowodu składa się z trzech warstw:
- zewnętrzny – reprezentowany przez otrzewną i chroni rurę przed negatywnymi wpływami;
- muskularny - utworzony przez włókna mięśniowe, dzięki któremu jajowód wykonuje ruchy perystaltyczne (skurczowe) w kierunku jamy macicy;
- wewnętrzny, pokryty nabłonkiem rzęskowym, którego rzęski poruszają się falowo (migotanie), co ułatwia przemieszczanie się zapłodnionego jaja w kierunku macicy; ponadto gruczoły znajdujące się w warstwie śluzowej jajowodu wytwarzają wydzielinę, która utrzymuje stałość wewnętrznego środowiska jajowodu oraz żywotność komórki jajowej, plemnika i zygoty.
Rola jajowodów
Jajowody są niezbędne do pomyślnego poczęcia i zagnieżdżenia zapłodnionego jaja w macicy. Do funkcji jajowodów zalicza się:
- za pomocą fimbrii lejka rurki wychwytuje się dojrzałe jajo uwolnione z pęcherzyka (moment owulacji);
- komórka jajowa przemieszcza się do odcinka ampułkowego jajowodu, skąd z jamy macicy dostarczane są plemniki;
- utrzymanie żywotności komórek rozrodczych (plemników i komórek jajowych), przygotowanie do ich zjednoczenia, zapłodnienie bezpośrednie;
- utrzymanie aktywności życiowej zapłodnionego jaja (zygoty) w probówce, dopóki nie przejdzie ono do jamy macicy;
- transport zygoty do jamy macicy z powodu perystaltyki jajowodów i zwiększonej aktywności rzęsek nabłonka rzęskowego.
Mechanizm rozwoju patologii
Upośledzone funkcjonowanie jajowodów występuje z powodu stanu zapalnego, na przykład na tle zapalenia jajowodów lub zapalenia jajowodów. W rezultacie zaczyna rosnąć tkanka łączna powstają blizny i zrosty. Proces zapalny i zrosty dotyczą wszystkich warstw jajowodów, z różnym stopniem nasilenia.
Kosmki nabłonka rzęskowego obumierają, a warstwa mięśniowa przestaje się kurczyć (zanika perystaltyka). W świetle jajowodu powstają zrosty, co upośledza jego drożność, a fimbrie lejka jajowodu sklejają się. Kiedy zrosty zamykają oba ujścia jajowodu, w powstałej zamkniętej przestrzeni zaczyna intensywnie gromadzić się śluz, spowodowany stanem zapalnym, wytwarzanym przez gruczoły nabłonka wewnętrznej warstwy jajowodu. W rezultacie rurka rozszerza się, tworząc hydrosalpinx lub sactosalpinx. Kiedy surowiczo-śluzówkowa zawartość rurki ropieje, tworzy się pyosalpinx.
W niektórych sytuacjach (niepełne połączenie fimbrii) powstaje „wentylowany wodniak”, który okresowo pęka pod wpływem ciśnienia nagromadzonego płynu. Wzrost ciśnienia występuje przy nagłej zmianie pozycji ciała, wysiłku lub podczas histerosalpingografii. W tym przypadku przesięk wpływa do miednicy. Systematycznie następuje opróżnianie jajowodu za pomocą „wentylowanego wodniaka”. Przelewający się płyn zapalny stymuluje powstawanie zrostów w miednicy – tworzy się błędne koło, które podtrzymuje istnienie wodniaka.
Przyczyny hydrosalpinxu
Tworzenie się wodniaka jest spowodowane zamknięciem ampułkowej (środkowej) części ośrodka jajowodów, co ułatwia lokalna reakcja zakaźno-zapalna. Czynniki zakaźne mogą przenikać do jamy jajowodu zarówno wstępująco, z podstawowych narządów układu rozrodczego (szyjka macicy, pochwa, macica), jak i zstępująco poprzez krwioobieg (pęcherz i nerki, migdałki i jelita, wyrostek robaczkowy i inne). Zapalenie może mieć charakter aseptyczny i występować w obecności innych chorób ginekologicznych. Tworzenie się hydrosalpinxu następuje z następujących powodów:
- zapalenie jajowodów, jajników lub przydatków (zapalenie jajowodów, zapalenie jajników, zapalenie przydatków);
- zapalenie macicy (endometrium);
- częsta i losowa zmiana partnerów seksualnych (infekcje przenoszone drogą płciową: chlamydia, myko- i ureaplazma, rzęsistki, gonokoki i inne);
- gruźlica żeńskich narządów płciowych;
- noszenie wewnątrzmacicznego środka antykoncepcyjnego;
- częsta hipotermia (osłabia układ odpornościowy i aktywuje florę oportunistyczną);
- aborcje i łyżeczkowanie diagnostyczne jamy macicy;
- długotrwałe zapalenie pochwy i dysbioza pochwy;
- zapalenie szyjki macicy i kanału szyjki macicy;
- endometrioza zewnętrzna (powoduje aseptyczne zapalenie i powstawanie zrostów w miednicy);
- adenomioza;
- węzeł mięśniowy w obszarze, w którym jajowód wchodzi do jamy macicy;
- infantylizm seksualny (rury są cienkie, długie i krzywe);
- uszkodzenie jajowodów podczas laparoskopii z późniejszym wystąpieniem aseptycznego zapalenia.
Następujące czynniki predysponują do powstania worka w rurze:
- zaniedbanie zasad higieny intymnej;
- stres, stres emocjonalny;
- patologia endokrynologiczna: cukrzyca, choroby tarczycy (osłabiają mechanizmy obronne organizmu).
Chciałbym jednak zauważyć, że nie zawsze cierpiące i leczone zapalenie jajowodu lub zapalenie przydatków kończy się powstaniem wodniaka. Przy silnej odporności oraz odpowiednim i terminowym leczeniu proces zapalny w rurce znika bez konsekwencji.
Objawy
Obraz kliniczny opisanej patologii zależy od choroby, która ją spowodowała. W przypadku wodniaka, który rozwinął się na tle ostrego zapalenia rurek, objawy są bardziej wyraźne. Pacjent niepokoi gorączka, ostry, pękający ból w pachwinie (lewej lub prawej), oznaki zatrucia: utrata apetytu, letarg i osłabienie. Wraz z szybkim gromadzeniem się przesięku w odcinku ampułkowym rurki, ból pęka i pulsuje.
W przypadku przewlekłego zapalenia jajowodów, któremu towarzyszy powstawanie wodniaka, pacjentom często nic nie przeszkadza. Często jedyną skargą jest niemożność zajścia w ciążę, a podczas dodatkowego badania stwierdza się wodniak. Ale możliwe są również skargi na dyskomfort w okolicach biodrowych, uczucie obcego ciała w pachwinie itp. Jeśli występuje wodniak brzuszny, kobieta może zauważyć okresowe ciężkie, wodniste wydzielanie z dróg rodnych (w przypadku pęknięcia formacji do jamy macicy). Kiedy wysięk przedostaje się do jamy miednicy, zwiększają się w niej zrosty, co objawia się zespołem przewlekłego bólu miednicy. Czasami objawy tworzenia się rurki workowej przypominają ostrą patologię chirurgiczną (zapalenie wyrostka robaczkowego, kolka nerkowa lub kolka jelitowa).
Typowe objawy przewlekłego zapalenia jajowodów i utworzonego wodniaka to:
- dyskomfort lub niewielki To tępy ból w regionie/regionach biodrowych;
- zaburzenia miesiączkowania;
- patologiczne wydzielanie z dróg rodnych;
- brak ciąż.
Ciąża z powodu wodniaka
Możliwe jest zajście w ciążę z powodu wodniaka, ale tylko w przypadku uszkodzenia rurki z jednej strony. W związku z tym prawdopodobieństwo poczęcia zmniejsza się o 50%. Jednak w przypadku tej choroby zwiększa się ryzyko ciąży jajowodowej i samoistnej aborcji. Ciąża pozamaciczna jest spowodowana uszkodzeniem nabłonka rzęskowego w dotkniętej rurce i zaburzeniem jej perystaltyki. W rezultacie zapłodnione jajo pozostaje w jajowodzie przez 4 lub więcej dni, gdzie zagnieżdża się i kontynuuje rozwój.
Spontaniczne przerwanie ciąży z powodu rozszerzenia worka jajowodowego tłumaczy się kilkoma punktami:
- działanie mechaniczne: okresowe wylewanie płynu z brzusznego wodniaka wypłukuje zygotę z powierzchni endometrium, zapobiegając jej implantacji;
- wysięk zapalny wodniaka, przedostając się do błony śluzowej macicy, powoduje jej uszkodzenie i rozwój endometrium, co uniemożliwia implantację zarodka;
- może wystąpić toksyczne działanie płynu zapalnego na zarodek, co prowadzi do jego uszkodzenia i śmierci;
- zmniejsza się wrażliwość receptorów endometrium na żeńskie hormony płciowe, co prowadzi do zaburzenia regulacji hormonalnej błony śluzowej macicy podczas procesu implantacji.
Jeśli po obu stronach zostanie zdiagnozowany wodniak, ciąża nie może wystąpić w sposób naturalny. W takich przypadkach sięgają po technologie wspomaganego rozrodu (IVF), choć skuteczność zapłodnienia in vitro i późniejszej ciąży jest kilkakrotnie zmniejszona (2 – 5).
Jeśli mimo to ciąża wystąpi na tle istniejącego workowatego rozszerzenia rurki, może zakończyć się samoistnie we wczesnych i późnych stadiach. Dlatego wszystkie kobiety w ciąży z wodniakiem są obarczone wysokim ryzykiem poronienia. Leczenie choroby zostaje odroczone do okresu poporodowego.
Diagnostyka
Rozpoznanie tego powikłania rozpoczyna się od badania ginekologicznego. Podczas badania palpacyjnego oburęcznie wodniak może być wyczuwalny jako ciasno-elastyczna i wydłużona formacja po prawej/lewej stronie lub po obu stronach. Podczas palpacji okolicy wyrostka robaczkowego może pojawić się niewielki ból lub nie odczuwać go wcale. Ale przy niewielkim rozszerzeniu jajowodu lekarz może nie wyczuć formacji i przepisać dodatkowe metody badawcze:
USG z czujnikiem przezpochwowym
Obecność formacji workowej po jednej lub obu stronach, zlokalizowanej pomiędzy macicą a jajnikiem, określa się jej wielkość i kształt. Możliwe jest uwidocznienie przegród w formacji (wodogłowie pęcherzykowe). Formacja wypełniona jest hipoechogenicznym płynem i posiada własną grubą torebkę.
Histerosalpingografia
Metoda ta polega na wprowadzeniu środka kontrastowego (pod ciśnieniem) do jamy macicy przez kanał szyjki macicy. Następnie wykonuje się zdjęcia rentgenowskie. Histerosalpingografia pozwala określić drożność jajowodów – w miednicy uwidacznia się kontrast i identyfikuje wodniak. W przypadku powikłań jajowód wygląda na kręty i pogrubiony, a w powiększonej części ampułkowej stwierdza się nagromadzony kontrast.
Laparoskopia
Przeprowadzane w celach diagnostycznych i terapeutycznych. Podczas operacji laparoskopowej ujawniają się pogrubiałe jajowody, fimbrie na ich końcach są obrzęknięte i przekrwione, ściana jajowodu jest cieńsza i przezroczysta, a jego jama wypełniona jest wodnistą treścią.
Oprócz metod badań instrumentalnych konieczne jest zbadanie pod kątem infekcji przenoszonych drogą płciową (chlamydie, myko- i ureaplazma, wirus cytomegalii, HPV i wirus opryszczki).
Leczenie
W przypadku wykrycia wodniaka zdecydowanie zaleca się kobiecie poddanie się leczeniu, gdyż im dłużej utrzymuje się ta patologia, tym intensywniej tworzą się zrosty w miednicy, co zmniejsza szanse na poczęcie i zwiększa ryzyko poronienia lub ciąży pozamacicznej. Niestety wiele pacjentek uważa tę chorobę za niegroźną (nie boli, więc nie jest niebezpieczna) i zwleka z wizytą u ginekologa. Czasami prowadzi to do nieodwracalnych konsekwencji: całkowitej niemożności poczęcia w sposób naturalny i konieczności skorzystania z zapłodnienia in vitro.
Ale jak leczyć tę patologię? Leczenie wodniaka odbywa się w dwóch etapach. Pierwszym etapem leczenia jest leczenie zachowawcze. Jeśli występuje ostry proces zapalny przydatków lub zaostrzenie przewlekłego. Przede wszystkim przepisuje się antybiotykoterapię. Czas trwania kursu i dawkowanie leków przeciwbakteryjnych dobierane są indywidualnie, biorąc pod uwagę zidentyfikowane patogeny i ich wrażliwość na leki.
Główną linią leczenia zachowawczego jest stymulacja układu odpornościowego. W tym celu przepisywane są środki immunomodulujące:
- immunofan;
- likopid;
- imudon;
- Tymalina;
- taktivin;
- zastrzyki z aloesu;
- immunologiczny;
- autohemoterapia (domięśniowe wstrzyknięcie własnej krwi żylnej kobiety).
Wskazane jest także przyjmowanie i pozajelitowe podawanie witamin w celu pobudzenia układu odpornościowego. Procedury fizjoterapeutyczne są szeroko stosowane, chociaż za ich pomocą nie można osiągnąć całkowitego wyleczenia wodniaka i resorpcji zrostów:
- magnetoforeza;
- elektrolity (wapń, magnez);
- elektryczna stymulacja jajowodów;
- wewnątrzpochwowy masaż wibracyjny.
Hirudoterapeuci są przekonani, że można pozbyć się tej choroby, stosując metodę leczenia pijawkami. Takie stwierdzenie nie ma podstaw w dowodach naukowych ani potwierdzonych danych statystycznych.
Tradycyjne metody
Większość pacjentów uważa, że wodniak można leczyć środki ludowe. Lekarze pozwalają na stosowanie tradycyjne metody, ale jedynie jako dodatek do pierwszego (zachowawczego) etapu terapii. Tradycyjna medycyna nie pomoże pozbyć się choroby, a jedynie wyeliminuje szereg objawów: zmniejszy ból, nieco spowolni postęp stanów zapalnych i zrostów oraz mniej więcej normalizuje cykl menstruacyjny. Wśród zalecanych środków ludowych dopuszczalne jest stosowanie:
- pobranie soku z dyni, ziemniaków i pokrzywy (osobno lub w mieszaninie);
- mikrolewatywa z Zioła medyczne(rumianek apteczny, nagietek, kora dębu);
- przyjmowanie mieszanki liści aloesu, masła i miodu;
- przyjmowanie naparu owsianego;
- zażywanie kąpieli jałowcowych (do wody wlewa się napar z jagód i gałązek jałowca; woda w wannie powinna być ciepła, ale nie gorąca);
- napar z adonis;
- napar z mieszanki ziół (rumianek, liść porzeczki, szałwia, dziurawiec).
Jeszcze raz przypominam, że metodami medycyny tradycyjnej nie da się osiągnąć całkowitego wyleczenia choroby.
Chirurgia
Drugim etapem leczenia tego powikłania jest interwencja chirurgiczna. Jeśli występuje wodniak, leczenie bez operacji nie ma sensu. Dopóki ognisko stanu zapalnego pozostaje w miednicy, zrosty będą się nadal tworzyć, ból będzie się utrzymywał, a szanse na zapłodnienie będą zmniejszone.
Obecnie laparoskopię stosuje się jako interwencję chirurgiczną w przypadku wodniaka. Laparoskopowe leczenie worka w rurce jest najdelikatniejszą i najskuteczniejszą interwencją chirurgiczną. Podczas laparoskopii, w zależności od stanu jajowodów, wieku pacjentki i jej chęci zajścia w ciążę, wykonuje się następujące rodzaje interwencji chirurgicznej w anatomii jajowodu:
- salpingo-owarioliza - wycina się zrosty wokół jajowodu i jajnika, przywraca się ich anatomiczne położenie, oddziela się także zrosty w świetle jajowodu;
- fimbrioliza i fimbryoplastyka – fimbrie końcowego odcinka jajowodu, które przylegają do jajnika, uwalnia się od zrostów, usuwa się przesięk zapalny z jajowodu, a w razie potrzeby wykonuje się operację plastyczną fimbrii;
- salpingostomia i salpingoneostomia - tworzą nowy otwór w odcinku ampułkowym jajowodu lub są wolne od zrostów otworu anatomicznego (minus salpingoneostomia - nowy otwór zamyka się bardzo szybko);
- tubektomia – usunięcie jajowodu/jajówek (wykonuje się u kobiet po 35. roku życia lub w przypadku braku możliwości przywrócenia drożności jajowodu i usunięcia wodniaka).
Jednak nawet w przypadku udanej operacji, polegającej na zachowaniu jajowodu i przywróceniu jego drożności, jajowod nie funkcjonuje już tak jak wcześniej. Kosmki nabłonka rzęskowego albo tracą ruchliwość, albo sam nabłonek zanika, a warstwa mięśniowa nie jest w stanie kurczyć się jak poprzednio, to znaczy perystaltyka rurki zostaje zakłócona, dlatego pacjenci są objęci grupą ryzyka ektopowego ciąża, a ciąża jest zalecana poprzez zapłodnienie in vitro.
Pytanie odpowiedź
Jak niebezpieczna jest ta choroba?
Obecność wodniaka zwiększa kilkakrotnie prawdopodobieństwo ciąży pozamacicznej. Ponadto hydrosalpinx prawie zawsze prowadzi do niepłodności. Zwiększająca się objętość workowata formacja w rurkach może pęknąć lub ropieć (pyovar).
Czy w przypadku tej choroby konieczne są jakieś ograniczenia?
Tak, zdecydowanie. Po pierwsze należy unikać aktywności fizycznej (wibracje, naprężenia, nagłe zmiany pozycji ciała: salta, schylanie się, skakanie). Po drugie, unikaj nadmiernej aktywności podczas stosunku płciowego, która zwiększa ból. Ponadto nie zaleca się opalania i odwiedzania solarium, a także odwiedzania łaźni, saun i gorących kąpieli, które mogą wywołać zaostrzenie procesu zapalnego. Niepożądane jest pływanie w basenie i otwieranie zbiorników, ponieważ lokalna hipotermia również spowoduje zaostrzenie. Zabrania się spożywania alkoholu, w tym napojów o niskiej zawartości alkoholu, który osłabia układ odpornościowy.
Jakie są rokowania dla ciąży po operacji laparoskopowej z powodu tej choroby?
Po przywróceniu drożności jajowodu i usunięciu wodniaka do poczęcia dochodzi w sposób naturalny i do ciąży dochodzi w 60–75%, a prawdopodobieństwo ciąży pozamacicznej nie przekracza 5%. Jeśli rurka zostanie usunięta, skuteczność zapłodnienia in vitro wynosi 30–35%.
Przez 3–4 tygodnie należy powstrzymać się od aktywności fizycznej i przestrzegać odpoczynku seksualnego. Należy także przestrzegać diety ograniczającej spożycie potraw pikantnych, marynowanych i słonych, smażonych i tłustych, fast foodów i konserw.
Hydrosalpinx (z języka greckiego) to stan patologiczny charakteryzujący się nadmiernym gromadzeniem się wysięku (płynu sączącego się z małych naczyń krwionośnych podczas stanu zapalnego) w jamie jajowodu.
Hydrosalpinx występuje, gdy wypływ płynu jest niemożliwy z powodu zablokowania światła rurki i może być zlokalizowany zarówno po lewej, jak i prawej stronie lub po obu stronach. Jeśli krążenie krwi i limfy jest upośledzone, jajowód staje się nieprzejezdny w pewnym obszarze, tworzą się w nim zrosty z powodu ostrego zapalenia jajowodu (zapalenie jajowodu).
Izolowane uszkodzenie samych jajowodów jest dość rzadkie. Z reguły jajniki i macica również ulegają zapaleniu.
Zapalenie jajowodu- jest zapaleniem macicy (jajowodów) jajowodów w wyniku infekcji jamy macicy i innych narządów miednicy. Grudkowe zapalenie jajowodów może być spowodowane infekcjami przenoszonymi drogą płciową, zwykle rzeżączką i chlamydią.
Istnieją proste hydrosalpinx, gdy w rurze w wyniku procesu adhezji pojawi się jedna zamknięta wnęka, oraz wodniak pęcherzykowy, jeśli światło rury jest podzielone na kilka wnęk.
Po utworzeniu ubytków w obecności procesu zapalnego wysięk (płyn) zaczyna gromadzić się w jajowodach. Ściana rury rozciąga się (do kilku cm średnicy) i staje się tak cienka, że widać przez nią ciecz. Czasami płyn w jajowodach jest wchłaniany przez ścianę jajowodu, a wodniak zmniejsza się. Ale po pewnym czasie, ze względu na obecność zrostów, pojawia się ponownie. Dlatego choroba charakteryzuje się przewlekłym nawrotowym (powtarzającym się) przebiegiem. Z reguły proces patologiczny zachodzi na obu jajowodach.
Sactosalpinx to to samo co hydrosalpinx , ale wysięk (surowiczy, krwawy lub ropny płyn przedostający się do jajowodu z małych naczyń krwionośnych) może wylewać się przez macicę z jamy powstałej w wyniku zrostów w jajowodzie. Choroba występuje w wyniku procesu zapalnego i tworzenia się zrostów w części brodawkowej jajowodu i z reguły tylko po jednej stronie.
Pyosalpinx Tennagromadzenie ropy w jajowodzie w wyniku przerostu części brodawkowej i macicznej jajowodu z ropnym zapaleniem jajowodu. Z biegiem czasu ściany pyosalpinx gęstnieją, a błona śluzowa ulega zniszczeniu. Piosalpinx jest prawie zawsze otoczony rozległymi fuzjami z sąsiednimi narządami - jajnikiem, siecią, tylną ścianą macicy i pętlami jelitowymi. Ropa w pyosalpinx jest początkowo płynna, ale z czasem staje się gęsta.
Ropa z pyosalpinx może przedostać się do odbytnicy (dobre rokowanie), rzadziej - do pęcherza, do pochwy (z utworzeniem przetoki jajowodowo-pochwowej) i do jamy brzusznej. W takim przypadku infekcja może spowodować rozlane zapalenie otrzewnej, wymagające pilnej laparotomii.
Objawy wodniaka (sactosalpinx)
Jednym z objawów wodniaka jest podwyższona temperatura ciała. W ostrym pozdrawiam, jeśli wydzielina (wysięk) uwalniana w rurce jest surowicza, wówczas choroba przebiega z podgorączkową temperaturą ciała 37,5°C, surowiczo-ropną - 38°C, ropną - do 39°C.
Procesowi zapalnemu towarzyszy osłabienie, pulsujący ból w okolicy pachwiny. Może wystąpić tachykardia (szybkie bicie serca).
W przypadku chronicznych (długoterminowych i powolnych) zapalenie jajowodu sklejanie fimbrii (fimbrii jajowodu) może przebiegać bezboleśnie. W takim przypadku wysięk zapalny stopniowo gromadzi się w rurze. Niewielkie nagromadzenie płynu w jajowodzie podczas nieaktywnego procesu z reguły nie powoduje bólu i można je przypadkowo wykryć podczas USG miednicy.
Objawem wodniaka (sactosalpinx) może być skurczowy ból w okolicy miednicy. , któremu towarzyszy obfity wyciek płynu z pochwy (z przełomem i odpływem wysięku). Płyn może być przezroczysty lub może mieć żółtawy odcień.
Częściej kobieta może zauważyć okresową lub stałą wodnistą wydzielinę z dróg rodnych – gdy sactosalpinx uchodzi do macicy i pochwy. Kiedy rurka pęka, pojawia się ostry ból w jamie brzusznej; gdy płyn ropieje (pyosalpinx), pojawia się osłabienie, zatrucie i podwyższona temperatura ciała (ból może nie występować, ponieważ wrażliwość mocno rozciągniętych ścian jajowodu jest zmniejszona). Zwraca się także uwagę na niezdolność kobiety do zajścia w ciążę.
Hydrosalpinx może tworzyć się w jajowodach po lewej, prawej stronie, a także po obu stronach. Wraz ze znacznym wzrostem jajowodu pojawia się ciągłe uczucie ciężkości, uczucie obcej formacji w odpowiednim obszarze pachwiny (lewej lub prawej). Dla chronicznie powolnego zapalenie jajowodu temperatura ciała i temperatura podstawowa z reguły nie są podwyższone.
Rozpoznanie choroby
Hydrosalpinx (sactosalpinx) zwykle diagnozuje się za pomocą histerosalpingografii (HSG). Jest to zabieg rentgenowski, podczas którego do jamy macicy wstrzykuje się nieprzepuszczalny dla promieni rentgenowskich płyn i ocenia się kształt macicy oraz drożność jajowodów. Jeśli rury nie są przejezdne, wówczas w rurze gromadzi się ciecz. Kiedy jajowody są drożne, płyn z końcowej części jajowodów wlewa się do jamy brzusznej.
Podczas USG narządów miednicy diagnozuje się obecność gładkiej, jednostronnej lub obustronnej formacji nowotworowej w obszarze przydatków macicy. Aby potwierdzić diagnozę, wykonuje się laparoskopię diagnostyczną. Wykonuje się małe nakłucie (5-10 mm) w okolicy brzucha i do jamy brzusznej wprowadza się cienki instrument optyczny - laparoskop, za pomocą którego bada się jajowody, jajniki i macicę.
W przypadku wykrycia wodniaka (sactosalpinx) poprzez dodatkowe nacięcia wprowadza się narzędzia mikrochirurgiczne, za pomocą których przeprowadza się niezbędne operacje polegające na usunięciu patologicznie zmienionych odcinków jajowodów, rekonstrukcji jajowodów, wypreparowaniu zrostów itp.
Leczenie wodniaka (sactosalpinx)
Terminowe wykrywanie i leczenie wodniak(Właściwie salpinx) wynika z ryzyka zaniku nabłonka rzęskowego (rzęskowego) jajowodów . Rytmiczne ruchy rzęsek wyściełających jajowód pomagają w przepychaniu komórki jajowej przez jajowody do jamy macicy. W przypadku zaniku rzęsek ryzyko ciąży pozamacicznej (jajowodów) i niepłodności znacznie wzrasta.
Ponadto patologia ta jest źródłem ciągłych infekcji, gdzie niczym w inkubatorze powstają idealne warunki do namnażania się bakterii. Przy długotrwałym istnieniu procesu patologicznego i braku odpowiedniego leczenia powstają zrosty, które ograniczają źródło stanu zapalnego. W ten sposób w miednicy powstaje proces adhezyjny, powodujący przewlekły ból (plastyczne zapalenie otrzewnej), co zwiększa ryzyko ciąży pozamacicznej i niepłodności.
W przypadku ostrego zapalenia jajowodów i powstania wodniaka (sactosalpinx, pyosalpinx) konieczna jest hospitalizacja. Przepisywane są antybiotyki, leki przeciwhistaminowe i przeziębienie stosowane w okolicy miednicy.
Metody leczenia wodniaka
Leczenie hydrosalpinxu (sactosalpinx) metodami zachowawczymi jest prawie niemożliwe. Wskazana jest laparoskopia chirurgiczna z wykorzystaniem narzędzi endowideochirurgicznych, która pozwala najskuteczniej przywrócić drożność jajowodu. Wykonuje się rekonstrukcyjną chirurgię plastyczną jajowodów. W przypadku pęknięcia lub ropienia (pyosalpinx) jajowód można częściowo lub całkowicie usunąć, ponieważ wysięk jest pożywką dla rozwoju bakterii. Wykonuje się kontrolną histerosalpingografię.
Natychmiast po operacji przeprowadza się fizjoterapię, aby zapobiec rozwojowi zrostów. Procedury fizjoterapeutyczne (magnetoforeza, foreza laserowa, elektromagnetoforeza) pozwalają na podanie leku bezpośrednio w miejsce zapalenia. Stosuje się również terapię błotną, ultradźwięki i diatermię.
Usunięcie jajowodów przed ciążą metodą IVF
Kobiety planujące ciążę z długotrwałym wodniakiem (sactosalpinx), po wstępnym przygotowaniu fizjoterapeutycznym wykonuje się laparoskopię w celu przywrócenia drożności jajowodów. Niestety, po regeneracji lamp, ich funkcja może zostać uszkodzona.
W rurce z wodniakiem zaburzone jest fałdowanie błony śluzowej rurki, niezbędne do normalnego funkcjonowania. Rzęski wewnątrz rurki, które napędzają jajo, nie regenerują się, a na rurce mogą tworzyć się blizny. Ponadto gwałtownie maleje liczba receptorów dla głównych hormonów estradiolu i progesteronu. Czynniki te często mogą prowadzić do ciąży pozamacicznej.
Jeśli patologia występuje w jednym jajowodzie, a drugi jest drożny, ciąża jest teoretycznie możliwa. Jednak obecność ogniska przewlekłej infekcji w miednicy znacznie zmniejsza ryzyko zajścia w ciążę, ponieważ proces zapalny jest toksyczny dla zarodka.
Jeśli jajowód zostanie usunięty, a drugi jajowód jest drożny i występuje regularna owulacja, szansa na samodzielne zajście w ciążę wynosi około 50%.
Usunięcie jednego lub obu jajowodów za pomocą laparoskopii nie zmniejsza popędu seksualnego kobiety, nie powoduje zaburzeń w funkcjonowaniu menstruacji, gospodarki hormonalnej i nie pociąga za sobą negatywnych konsekwencji dla innych funkcji organizmu.
Na obustronny wodniak Naturalne poczęcie nie jest możliwe. Wskazane jest usunięcie rurek przed zapłodnieniem in vitro. Jeśli masz wodniak po lewej lub prawej stronie, zaleca się najpierw go usunąć, a dopiero potem spróbować zajść w ciążę.
Hydrosalpinx i zapłodnienie in vitro
Naukowcy udowodnili, że płyn gromadzący się w jamie zmienionego jajowodu jest toksyczny dla zarodka, ponieważ zawiera mikroorganizmy, martwe komórki błony śluzowej jajowodów, limfocyty i inne czynniki toksyczne. Płynąc z jamy jajowodu do jamy macicy, płyn ten hamuje dalszy rozwój zarodka. Wysięk wypływający z jajowodu zawiera prostaglandyny i cytokiny, które zakłócają normalne funkcjonowanie endometrium i jego zdolność do zagnieżdżenia zarodka.
W przypadku ciężkiej choroby jajniki kobiety słabiej reagują na stymulację superowulacji w cyklu IVF.
Usunięcie jajowodów wraz z wodniakami przed zabiegiem IVF prowadzi do gwałtownego wzrostu częstości ciąż - od średnio 10% w przypadku wodniaka do 30 - 35% po usunięciu chorych jajowodów. Co więcej, rokowanie znacznie się poprawia właśnie w przypadku usunięcia jajowodów, a nie przy próbach przywrócenia drożności (tubostomia, fimbrioplastyka) zajętych jajowodów. Dlatego zapłodnienie in vitro w przypadku wodniaka jest wskazane dopiero po usunięciu jajowodów.
Wcześniej wyrażano obawy, że usunięcie jajowodów, nawet jeśli zostaną zmienione, może prowadzić do zakłócenia dopływu krwi i regulacji nerwowej jajników. Badania przeprowadzone przed zabiegiem po usunięciu zajętych jajowodów nie wykazały różnic w stanie jajników, reakcji jajników na stymulację, jakości uzyskanych komórek jajowych, szybkości zapłodnienia i jakości jajników. zarodki uzyskane pomiędzy grupami kobiet, z których u jednej usunięto wodniaki, a u drugiej wstępnie usunięto jajowody, były prawidłowe.
Przeprowadzone badania wskazują na konieczność usunięcia jajowodów wraz z wodniakiem (sactosalpinx) przed zabiegiem IVF.
Hydrosalpinx jest jedną z chorób jajowodów. Według statystyk około 10-30 procent przedstawicielek cierpi na tę patologię. Szczególnie ma to ogromny wpływ na planowanie ciąży, w której choroba stanowi przeszkodę.
Hydrosalpinx to choroba, w której dochodzi do niedrożności jajowodów.
Osobliwością tej patologii jest gromadzenie się płynu w rurach w wyniku zablokowania jajowodu wewnętrznego i zewnętrznego. Na tym tle powstaje coś w rodzaju torby.
Przenikanie zakaźnych patogenów następuje poprzez krwioobieg, który pochodzi z nerek, Pęcherz moczowy, jelita. Proces zapalny może być również wywołany patologiami ginekologicznymi.
Głównymi powodami rozwoju hydrosalpinxu są:
Do czynników predysponujących znacząco zwiększających ryzyko powstania patologii zalicza się:
- częste stresujące sytuacje;
- stres emocjonalny;
- cukrzyca;
- choroby tarczycy;
- nieprzestrzeganie zasad higieny osobistej.
Należy również zauważyć, że nie we wszystkich przypadkach zapalenie jajowodu lub zapalenie andeks może skutkować rozwojem wodniaka.
Ze zdrowym układ odpornościowy, a także terminowe leczenie, procesy zapalne w jajowodach są eliminowane i nie powodują żadnych nieprzyjemnych konsekwencji.
Klasyfikacja i objawy
Wyróżnia się trzy rodzaje chorób:
- prawostronny wodniak;
- leworęczny;
- dwustronna
Ponadto, w zależności od przebiegu choroby, procesy zapalne mogą mieć charakter ostry lub przewlekły.
Objawy kliniczne choroby będą w dużej mierze zależeć od przyczyny, która przyczyniła się do jej rozwoju. Jeśli prowokatorem wodniaka są procesy zapalne tkanek jajowodów, objawy będą bardziej wyraźne.
U pacjenta występują objawy zatrucia organizmu:

Kiedy w środkowej części rurki gromadzi się przesięk, ból będzie pulsujący.
Jeśli wodniak wystąpi na tle przewlekłego zapalenia jajowodów, objawy mogą się nie objawiać. Jedyne, co może martwić pacjentkę, to niemożność zajścia w ciążę. W takim przypadku obecność patologii zostanie wykryta dopiero podczas badania przyczyn niepłodności. Dokuczliwy może być ból podczas stosunku płciowego oraz uczucie ciała obcego w pachwinie.
Jeśli choroba ma postać wentylacyjną, kobieta może okresowo doświadczać wodnistej wydzieliny z pochwy.
Charakterystyczne objawy przewlekłego zapalenia jajowodów z manifestacją wodniaka to:
- nieregularne miesiączki;
- niemożność zajścia w ciążę;
- wydzielina z dróg rodnych;
- niewielki ból w okolicy biodrowej
W przypadku wlania płynu do miednicy ryzyko zrostów znacznie wzrasta. Towarzyszy temu zespół przewlekłego bólu miednicy.
Lekarze mówią nam, dlaczego kobiety odczuwają ból w okolicy pachwiny, obejrzyj wideo:
Diagnostyka
Kiedy pojawią się pierwsze objawy wskazujące na podejrzenie rozwoju wodniaka, należy natychmiast zwrócić się o pomoc lekarską. Po zbadaniu i przestudiowaniu historii choroby ginekolog będzie mógł postawić wstępną diagnozę.
Do ostatecznej diagnozy patologii można zastosować dodatkowe badania:
- Przeprowadzenie badania na fotelu ginekologicznym. Pochwę bada się obiema rękami, określa się wielkość jajników i macicy oraz wykrywa ból jajowodów;
- USG (badanie USG). Za pomocą tej metody można określić powstawanie płynu w miednicy;
- Histerosalpingografia. Określa drożność jajowodów poprzez wprowadzenie środka kontrastowego;
- Reakcja łańcuchowa polimerazy. Identyfikuje patologie przenoszone drogą płciową;
- Laparoskopia. Przeprowadzenie tej operacji jest nie tylko metodą diagnozowania wodniaka, ale jest również przeprowadzane w celach profilaktycznych i terapeutycznych.

Leczenie wodniaka
Po postawieniu diagnozy potwierdzającej obecność tej choroby kobieta musi przejść przepisany jej cykl leczenia.
Bardzo ważne jest, aby w odpowiednim czasie podjąć działania mające na celu wyeliminowanie patologii, w przeciwnym razie istnieje duże prawdopodobieństwo zaawansowanego procesu tworzenia się zrostów w miednicy, co w większości przypadków prowadzi do ciąży pozamacicznej, poronień lub niepłodności.
Środki lecznicze obejmują dwa etapy:
- metody konserwatywne;
- interwencja chirurgiczna.
Terapia lekowa
W przypadku procesów zapalnych w przydatkach lub zaostrzenia choroby konieczne jest przepisanie antybiotyków.
Czas trwania i dawkowanie są ustalane wyłącznie przez lekarza prowadzącego w każdym przypadku indywidualnie. Czynniki takie jak wrażliwość na leki i rodzaj patogenu.
Głównym celem leczenia zachowawczego jest przywrócenie i utrzymanie układu odpornościowego.
W tym celu przepisywane są leki immunomodulujące:

Mimo że za ich pomocą nie uda się całkowicie wyleczyć choroby, od dawna odnotowuje się ich dobroczynne działanie wraz z przyjmowaniem leków.
Metody fizjoterapeutyczne obejmują:
- elektroforeza;
- masaż wibracyjny pochwy;
- Przecinarka magnetyczna
Chirurgia
Jeśli interwencja chirurgiczna nie zostanie zastosowana w leczeniu wodniaka, nie będzie żadnego efektu.
 Dopóki źródło procesu zapalnego nie zostanie bezpośrednio stłumione, tworzenie zrostów w miednicy będzie kontynuowane. Sprzyja to utrzymywaniu się bólu i zwiększa ryzyko niepłodności.
Dopóki źródło procesu zapalnego nie zostanie bezpośrednio stłumione, tworzenie zrostów w miednicy będzie kontynuowane. Sprzyja to utrzymywaniu się bólu i zwiększa ryzyko niepłodności.
Obecnie powszechnie stosowana jest metoda taka jak laparoskopia. To delikatniejszy sposób. Podczas operacji można zastosować różne rodzaje interwencji chirurgicznej.
Wybór zależy od ogólnego stanu pacjenta, stopnia patologii i chęci zajścia w ciążę:
- Fimbryoplastyka. Głównym celem jest uwolnienie fimbrii końcowego odcinka jajowodu od powstałych zrostów. W razie potrzeby można wykonać ich operację plastyczną;
- Tubektomia. Wykonuje się resekcję jajowodów;
- Salpingostomia– w środkowej części jajowodu powstaje dodatkowy otwór;
- Salpingo-owarioliza– wycięcie zrostów zlokalizowanych na obwodzie jajników, przywrócenie ich położenia.
Należy zauważyć, że nawet jeśli operacja się powiedzie, jajowód nadal traci zdolność do normalnego funkcjonowania. W związku z tym ta kategoria pacjentów jest zagrożona ciążą pozamaciczną.
Tradycyjne metody leczenia
Przed zastosowaniem jakiejkolwiek tradycyjnej medycyny w leczeniu należy najpierw omówić to ze specjalistą. Jeśli kompleks zostanie nieprawidłowo wybrany, istnieje duże prawdopodobieństwo wystąpienia niekorzystnych konsekwencji, które mogą prowadzić do usunięcia jajowodów i niepłodności.
Napary i olejki ziołowe

Terapia sokowa
Aby utrzymać wycieńczony organizm, nie jest złym pomysłem picie świeżo wyciśniętych soków z młodych pokrzyw, ziemniaków czy dyni. Można do nich dodać także sok z marchwi.
Fitoterapia

Łaźnia
Z reguły kąpiel lecznicza powinna trwać trzydzieści minut. Temperatura wody mieści się w granicach 39-45 stopni. Aby przeprowadzić takie procedury, konieczne jest napełnienie pojemnika tylko do połowy.
- W osobnym pojemniku rozcieńczyć 8 łyżek glinki litrem wody. Gdy mieszanina zacznie pęcznieć, mieszaj ją, aby zapobiec tworzeniu się grudek. Po ostygnięciu płynu zanurz w nim dłonie na 15 minut, a następnie na ten sam czas tylko stopy. Procedurę należy powtarzać do 4 razy dziennie. Przerwa trwa trzy dni.
- Mieszankę gliny przygotowuje się według schematu opisanego powyżej i wlewa do wanny wypełnionej wodą. Całe ciało jest całkowicie zanurzone. Po zażyciu należy ubrać się ciepło i wypić dowolny napar ziołowy, np. napar z rumianku.