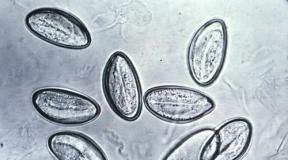
Doenças infecciosas: lista, modos de transmissão, sintomas, tratamento e prevenção. Infecção sanguínea. Agentes causadores de infecções sanguíneas. Prevenção de doenças Como a infecção se espalha pelo sangue
AIDS
AIDS significa “síndrome da imunodeficiência adquirida”. Prazo "síndrome" significa a presença de todo um complexo de manifestações, cuja causa é desconhecida, "adquirido" - Isso significa que não é congênito, mas apareceu após o nascimento, "Imunodeficiênciacit" - Esta é uma condição na qual as defesas ou imunidade do corpo são destruídas.
Embora o agente causador da doença, o vírus HIV, já tenha sido identificado, o termo AIDS continua a ser utilizado. O HIV destrói o sistema imunológico, tornando o corpo suscetível a diversas infecções e doenças. Essas infecções, assim como as doenças tumorais, são de natureza secundária, ou seja, se desenvolvem em decorrência de
condições favoráveis compartilhadas. O vírus não está diretamente relacionado a eles. As doenças surgem devido à destruição do sistema imunológico, que perde a capacidade de combater microrganismos.
O VIH não é perigoso através de contactos familiares normais. É encontrada em grandes quantidades nos espermatozoides e é transmitida apenas durante a relação sexual, principalmente anal: é extremamente rara em mulheres homossexuais. Também é transmitido através de secreções vaginais contaminadas, através de agulhas de injeção, através de transfusões de sangue contaminado e, finalmente, através do leite contaminado de uma mãe infectada com o vírus.
Inicialmente, a doença é assintomática. Os sinais podem levar meses ou até anos para aparecer. O HIV funciona da seguinte maneira.
- Infecção: O vírus entra no corpo e infecta as células. A pessoa sente-se bem e ainda não está doente com SIDA.
- Doença: a primeira fase se assemelha à mononucleose infecciosa. Alguns pacientes não passam por esta fase e iniciam a fase seguinte diretamente.
- Produção de anticorpos: Os anticorpos são produzidos para combater o vírus HIV, geralmente um ou dois meses após a infecção.
- Ocorrência de síndrome SPI Sim: esta síndrome é uma doença grave que indica que o sistema imunológico está significativamente comprometido.
- Detecção de SP Sim: A AIDS geralmente é descoberta quando uma infecção ou tumor raro se torna conhecido. A partir desse momento o paciente tem em média 1 ano de vida.
- Morte: ocorrem manifestações sucessivas de uma doença grave até que uma delas se torne a causa da morte.
Sinais de AIDS:
Sentir-se constantemente cansado - sem motivo aparente.
Febre, calafrios ou suores noturnos que aparecem sem motivo aparente e duram várias semanas.
Perda de peso sem motivo aparente - mais de 5 kg ou 10% do peso inicial em 1-2 meses.
Linfonodos aumentados no pescoço, axilas ou virilha, sem causa óbvia e com duração superior a 2 meses.
Manchas ou pápulas rosadas, vermelhas ou marrons, planas ou elevadas. Podem aparecer na mucosa nasal, na boca, nas pálpebras ou no ânus.
Manchas brancas ou outras manchas incomuns na boca.
Diarreia frequente.
Tosse seca constante, principalmente com asfixia.
A maioria desses sintomas também pode ser observada em outras doenças menos graves. Eles não significam necessariamente AIDS. No entanto, se você teve relações sexuais questionáveis ou esteve em situações em que poderia estar infectado, não espere que os sintomas apareçam. Os anticorpos produzidos durante a AIDS são formados no sangue apenas um mês após a infecção, portanto o teste imediato não é eficaz. A maioria das clínicas e hospitais realiza um exame dois meses após o tratamento. Se o resultado for negativo, o teste deve ser repetido após seis meses – talvez os anticorpos tenham começado a ser produzidos mais tarde.
Se o resultado for positivo, você pode entrar em contato com um grupo de ajuda, onde podem prestar atendimento psicológico melhor do que em instituições. Não tente combater a doença sozinho.
A AIDS é uma doença terrível que ceifa a vida de muitos jovens. Atualmente não existe vacina contra o vírus e o tratamento é ineficaz. A zidovudina (AZT), por exemplo, retarda a progressão da doença. Estão a ser realizadas pesquisas intensivas sobre formas de prevenir, diagnosticar precocemente e tratar a SIDA. ‘Até agora, o único método verdadeiro de prevenção para homens homossexuais é o contato com apenas um parceiro ou a abstinência completa. Os dados obtidos indicam que o número de relações casuais entre homossexuais diminuiu significativamente. Alguns jovens consideram a SIDA uma doença dos idosos. Eles acreditam que ao escolher um parceiro com menos de 25 anos e praticar exclusivamente sexo oral, ficam protegidos da infecção. No entanto, dois casos de infecção por AIDS dessa forma são definitivamente conhecidos. Tudo sugere que os jovens também terão de se limitar a um parceiro sexual.
Um problema grave é que entre as pessoas com orientação heterossexual o número de relacionamentos casuais não diminui. Em 1989, 749 mulheres e 386 homens desenvolveram SIDA como resultado de
contatos heterossexuais. O único meio fiável de protecção contra a ameaça da SIDA é a monogamia completa no sexo. Os preservativos protegem contra a infecção pelo vírus, mas não oferecem 100% de garantia.
Os hospitais agora controlam o sangue e seus derivados com muito rigor. Acredita-se que exames de sangue e transfusões sejam inofensivos. Mas, por exemplo, os toxicodependentes que se injectam por vezes utilizam agulhas contaminadas para se injectarem, pelo que neste grupo de risco o número de pessoas infectadas aumenta significativamente. A doença também começou a se espalhar entre estudantes e estudantes do ensino médio.
Até 31 de dezembro de 1988, havia 89.764 casos de SPI House notificados nos Estados Unidos, dos quais 90% ocorreram em homens. A idade média dos pacientes é de 37 anos. Entre os casos, cerca de 68% dos homens gays ou bissexuais não usavam drogas intravenosas, 17% haviam recebido injeções intravenosas, 2% haviam sido submetidos a transfusões de sangue no passado e 1% eram pessoas com hemofilia ou outras doenças do sangue.
Idade Média mulheres infectadas com AIDS - 35,7 anos. Algumas mulheres são infectadas por um parceiro doente após várias relações sexuais, outras não são infectadas mesmo depois de várias centenas. Inquéritos a mulheres cujos maridos sofriam de hemofilia e eram portadores do VIH mostraram que apenas 15% das mulheres estavam infectadas; 22 mulheres cujos parceiros não usaram preservativo foram infectadas; Em 14 mulheres cujos parceiros usaram preservativo o vírus não foi detectado.
Em Dezembro de 1988, havia 1.346 crianças com SIDA na América; 82% têm menos de 5 anos de idade, dos quais 40% têm menos de um ano. No final de Dezembro de 1988, 56% de todos os pacientes com SIDA e 85% daqueles diagnosticados com VIH antes de 1986 tinham morrido. As mortes por SIDA representaram 9% do total de mortes nas pessoas com idades entre os 25 e os 34 anos e 7% do total das mortes nas pessoas com idades entre os 34 e os 44 anos.
Quando a epidemia de SIDA foi declarada pela primeira vez nos Estados Unidos em 1981, quase todos os casos eram de homens brancos, homossexuais ou pessoas que tinham recebido transfusões de sangue. Em 1989, mais de 11% das novas doenças ocorreram em mulheres e 23% eram utilizadoras de drogas intravenosas.
Na década de 90, devido ao crescimento da dependência de drogas nos Estados Unidos, o vírus começou a se espalhar entre heterossexuais e mulheres. Afectou famílias inteiras, especialmente entre os negros pobres.
De acordo com o Centro de Combate doenças infecciosas, mais de 2 milhões de cidadãos americanos estão infectados com o vírus da AIDS. Esses números assustadores falam por si.
Em Julho de 1990, foi recebida informação da Grã-Bretanha de que tinha sido encontrada uma vacina contra o VIH. No entanto, ainda demorará muito até que os estudos clínicos confirmem a eficácia e segurança da vacina.
Hepatite
A hepatite (inflamação do fígado) A e B é causada por um vírus. O vírus é encontrado nas fezes e é transmitido através de alimentos e água contaminados. Às vezes, pode ser transmitido por contato sexual, raramente por transfusões de sangue contaminado. Mantenha a higiene pessoal. Evitarsexo anal e oral.
Os sintomas da hepatite viral A ocorrem 15 a 40 dias após a infecção. A temperatura sobe, aparece náusea, dor de cabeça, fraqueza, calafrios e perda de apetite. Após uma semana, a pele, as unhas e a parte branca dos olhos adquirem uma tonalidade amarelada, que dura cerca de 3 semanas; a urina é escura, as fezes são quase incolores. Algumas pessoas não apresentam esses sinais. O sistema imunológico começa a produzir anticorpos contra o vírus, que, no entanto, permanece no sangue e pode infectar outras pessoas. Essas pessoas são transportadoras doenças.
Os sintomas da hepatite viral B são semelhantes aos da hepatite A. No entanto, tornam-se aparentes muito repentinamente, 1 a 6 meses após a infecção, e a doença é mais grave. Em caso de lesão hepática grave, 5-20% dos pacientes morrem. A recuperação ocorre muito lentamente e, em 20% dos casos, a doença hepática torna-se crónica e leva à cirrose. Estão agora a ser desenvolvidos novos medicamentos, o que dá alguma esperança.
A hepatite viral A é transmitida através do sangue e seus produtos, bem como através do sêmen, saliva e fezes durante a relação sexual. Agora é classificada como uma doença sexualmente transmissível. Os viciados em drogas que usam agulhas sujas também são infectados. A prevalência da hepatite está a aumentar, provavelmente como resultado do número crescente de consumidores de drogas intravenosas. Homossexuais, pessoas com muitos parceiros sexuais, turistas e toxicodependentes estão especialmente em risco.
Existem aproximadamente 300.000 casos de hepatite viral nos Estados Unidos a cada ano, principalmente em jovens. Cerca de 25% têm doença celíaca
grave, mais de 100.000 necessitam de hospitalização. Todos os anos, 350-400 pessoas morrem de hepatite viral A. Portadores do vírus B são suscetíveis ao câncer de fígado. Acredita-se que 4.000 pessoas morram anualmente de cirrose causada pela hepatite B e mais de 1.000 morram de câncer de fígado associado à inflamação viral.
Após qualquer contato sexual questionável ou se algum sintoma aparecer, faça o teste imediatamente. Aos primeiros sinais de doença consulte um médico. Ao cuidar de pacientes com hepatites virais, observe atentamente as regras de higiene pessoal. Todas as coisas que o doente tocou - sabonete, toalhas, acessórios de barbear, etc. - podem estar contaminadas e não devem ser utilizadas por pessoas saudáveis.
As injeções de gamaglobulina fornecem proteção confiável por 5 anos. A segunda dose do medicamento é administrada um mês depois e a terceira dose 6 meses após a primeira. São necessárias três doses para uma proteção confiável contra a doença. Os homossexuais precisam fazer exames de sangue regulares para determinar seu nível de imunidade ou a presença do vírus.
Vaginite (inflamação da vagina)
A vagina não é estéril - contém muitos microorganismos inofensivos, assim como a uretra masculina. Fungos ou bactérias têm um ambiente favorável para o desenvolvimento aqui. Sob certas condições, estes fungos, Trichomonas (protozoários), podem desenvolver-se fortemente e causar inflamação. Seus sintomas são coceira, ardor, inchaço, ardor ao urinar e corrimento com odor desagradável.
A inflamação da vagina (vaginite) não é transmitida sexualmente. Antibióticos ou mudanças na dieta podem perturbar a flora vaginal e causar infecções fúngicas. Esta doença é considerada “puramente feminina”. Mas Trichomonas ou Gardnerella podem causar inflamação da uretra em um homem e também podem ser infectados por fungos. A cabeça do pênis dói e coça, e depois de alguns dias aparecem pequenas úlceras.
A falha em manter a higiene genital promove a reproduçãonúmero de microorganismos. Menos comumente, as bactérias entram na uretra ou na próstata. O homem não tem conhecimento da infecção porque não há sinais da doença. Ele é portador assintomático da doença. Se o parceiro estiver em tratamento, ele também deverá fazer tratamento.
Instruções
A AIDS é uma síndrome de imunodeficiência adquirida que se desenvolve como resultado da exposição a sistema imunológico vírus da imunodeficiência humana (HIV). As células do sistema imunológico, do sistema nervoso central e do sangue vermelho e branco são danificadas. A sífilis é uma doença sistêmica crônica causada por bactérias da espécie Treponema pallidum (treponema pallidum). É caracterizada por danos à pele, mucosas, órgãos internos, ossos e sistema nervoso com mudança sequencial nos estágios da doença. A hepatite viral é uma inflamação do tecido hepático causada por vírus relacionados a tipos diferentes e diferindo em características bioquímicas: vírus da hepatite A, vírus da hepatite B, vírus da hepatite C A brucelose é uma doença aguda ou crônica caracterizada por danos ao sistema nervoso, ossos e articulações. A hanseníase é uma doença crônica que afeta a pele, o sistema nervoso periférico, os olhos, as mãos e os pés.
A equinococose é uma doença causada por Echinococcus. Acompanhado de danos ao fígado, pulmões, cérebro, músculos, rins. A toxoplasmose é uma doença causada pelo Toxoplasma. Sintomas: febre, aumento do fígado, baço, dor de cabeça, vômitos. A filariose é uma doença helmíntica que afeta o tecido subcutâneo, membranas serosas, olhos e gânglios linfáticos. A leishmaniose é uma doença que ocorre com úlceras na pele e nas mucosas, com graves danos aos órgãos internos.
Dependendo do método de contato com o sangue contaminado, existe um risco alto, baixo e muito baixo de doenças. Se a pele for perfurada por um objeto pontiagudo que contenha sangue contaminado, ou se uma pessoa for mordida por um doente cuja saliva contenha sangue, existe um alto risco de infecção. Colocar sangue nos olhos, boca, nariz ou em um corte, abrasão ou arranhão indica um baixo risco de doença. O sangue que entra em contato com a pele saudável e intacta é considerado um risco muito baixo de infecção.
As medidas preventivas que visam reduzir a possibilidade de infecção por doenças transmitidas pelo sangue são: educação sanitária e educativa da população, prevenção, esterilização adequada de instrumentos médicos, objetos pontiagudos e cortantes, uso generalizado de seringas e agulhas descartáveis, uso de equipamentos de proteção individual por pessoal médico em contato com pessoas infectadas, monitoramento cuidadoso do sangue do doador.
No caso de infecções sanguíneas, os patógenos circulam em um círculo vicioso do sistema circulatório e, portanto, não têm saída livre do corpo do paciente.
Praga - uma doença infecciosa particularmente perigosa causada pelo bacilo da peste (bactéria do gênero J. pestis) é uma doença zoonótica transmitida por vetores. O bastão morre quando exposto a desinfetantes convencionais.
O período de incubação da peste é de 2 a 3 dias, raramente até 6 dias. Formas da doença: bubônica (os linfonodos inguinais são afetados), pulmonar, intestinal. Quando uma pessoa é infectada em focos naturais, desenvolve-se peste bubônica ou septicêmica, que pode ser complicada por peste pneumônica secundária. Com a transmissão aérea do patógeno de pacientes com peste pneumônica secundária, desenvolve-se a peste pneumônica primária.
A possibilidade de propagação do patógeno da peste está associada às seguintes características:
A) curto período de incubação da doença;
B) desenvolvimento rápido, muitas vezes desenvolvimento súbito de quadro clínico grave da doença e alta mortalidade;
C) a dificuldade de diagnóstico diferencial nos primeiros dias da doença;
D) a possibilidade de criação de focos de infecção persistentes em decorrência da presença de pulgas e roedores infectados nos mesmos.
Para surtos de peste, a forma mais perigosa de peste é a forma pneumônica da peste, mas são possíveis múltiplas ocorrências simultâneas da forma bubônica da peste. Estas epidemias começam com uma epizootia anterior (propagação da peste) entre roedores.
As portas de entrada da peste são a pele, as membranas mucosas dos olhos, o trato respiratório e o trato gastrointestinal. A doença começa de forma aguda: calafrios, forte dor de cabeça, aquecer, na forma bubônica - dor na virilha ou sob a axila, na forma pulmonar - falta de ar intensa, dor no peito, expectoração com sangue. O sono é perturbado, surgem dores nos músculos e nas articulações, taquicardia e aumento da falta de ar. No auge da doença, sinais de danos tóxicos ao sistema nervoso central e ao sistema cardiovascular vêm à tona. A forma pulmonar é a mais perigosa para o paciente e outras pessoas, muitas vezes terminando em morte. A forma intestinal ocorre quando se come carne de animais doentes.
Pacientes e pessoas em contato com ele estão sujeitos a isolamento imediato. Uma quarentena é estabelecida no surto. Desinfecção, desinfestação e desratização são amplamente realizadas. A vacinação tem grande importância entre as atividades realizadas. As pessoas de contato recebem terapia antibiótica.
No território da Rússia existem os seguintes focos naturais de peste: 1) região noroeste do Cáspio (a principal fonte é o esquilo terrestre); 2) Volga-Ural (gerbil); 3) Trans-Ural (gerbil); 4) Transcaucasiano (gerbil); 5) Gorno-Altai (esquilos e marmotas); 5) Transbaikal (tarbagany); 6) Tuvano.
Tifo. O agente causador é a riquétsia. A fonte da infecção é uma pessoa doente, o transmissor é um piolho corporal. O período de incubação é de 7 a 20 dias. Sintomas – calafrios, dor de cabeça, perda de consciência, delírio, a partir do 5º dia – erupção cutânea nas laterais do corpo.
O paciente deve ser hospitalizado. O surto é desinfetado e desinfestado, as pessoas que estiveram em contato com os doentes são higienizadas e monitoradas. As vacinações estão sendo realizadas.
Malária. O agente causador é a malária por Plasmodium, o portador é um mosquito. Não é transmitido diretamente de paciente para paciente, mas apenas através de um mosquito. O período de incubação é de 1 a 3 semanas, às vezes de 7 a 12 meses.
Os sintomas são ataques repentinos de calafrios, febre, sudorese, dores nas articulações, nos músculos e na região do baço. As crises duram de 6 a 10 horas e reaparecem com certa frequência, dependendo da forma - três dias, quatro dias, tropical. O paciente deve ser hospitalizado. Para prevenir a doença - identificação e tratamento de pacientes, bem como controle de mosquitos. Todos aqueles que estiveram doentes no ano passado recebem tratamento anti-recidiva na primavera e depois quimioprofilaxia durante todo o período de atividade do mosquito.
Encefalite transmitida por carrapatos. O agente causador é um vírus de filtro. O reservatório e os portadores são carrapatos, assim como esquilos, ratos, toupeiras, ouriços e alguns pássaros. O vírus é transmitido através de picadas de carrapatos. O período de incubação é de 10 a 14 dias. A doença é sazonal - primavera, verão - devido à atividade dos carrapatos nesse período.
Sintomas - forte dor de cabeça, temperatura elevada - 39-40 0, náuseas, vômitos, convulsões, inconsciência. Pode haver paralisia dos membros. Taxa de mortalidade – 25%. Após a recuperação, uma forte imunidade permanece. Prevenção – vacinação, proteção contra carrapatos, uso de produtos anticarrapatos. Ao trabalhar na floresta, são necessárias inspeções e inspeções mútuas a cada 1,5-2 horas.
AIDS– uma doença viral infecciosa transmitida através do sangue (transfusão de sangue infectado, injeções, em consultórios odontológicos, na maioria das vezes através de relações sexuais). Há pacientes que morrem rapidamente e pessoas infectadas que são portadoras do vírus. A doença faz com que o corpo perca sua imunidade e propriedades protetoras e, portanto, desenvolvem-se infecções indolentes - dor de garganta, pneumonia, perda repentina de peso e, em alguns pacientes, desenvolve-se sarcoma. Ainda não existem meios específicos de tratamento e prevenção. Os grupos de risco estão sendo verificados para tratamento da infecção pelo HIV, prevenindo a possibilidade de infecção, verificando doadores, seringas descartáveis, etc.
Tradicionalmente, o vírus da imunodeficiência humana (VIH) tem sido o foco principal dos agentes patogénicos transmitidos através do contacto com sangue contaminado, mas o aumento da incidência da hepatite C na América do Norte significa que a hepatite é agora a doença mais comum transmitida por esta via.
Atualmente, a infecção pelo vírus da hepatite B, que há quase 50 anos é considerada uma patologia ocupacional dos cirurgiões, leva menos frequentemente ao desenvolvimento da doença, que está associada à disseminação das vacinações e ao desenvolvimento de um regime de tratamento relativamente eficaz. em caso de contato com o vírus.
2. Qual é o risco comparativo de contrair VIH, VHB e VHC?
A) HIV. Atualmente, aproximadamente 1 milhão de pessoas nos Estados Unidos estão infectadas com o HIV. Observações recentes indicam que a transmissão do VIH em ambientes hospitalares é rara. Os profissionais de saúde representam apenas 5% de todos os pacientes com SIDA e a maioria deles tem outros factores além dos ocupacionais que provavelmente causaram a doença. O maior risco ocupacional foi observado entre enfermeiros e trabalhadores de laboratório.
Desde 1 de Janeiro de 1998, não houve um único caso documentado de transmissão do VIH de paciente para médico como resultado de contacto profissional.
b) VHB. Não há dúvida de que todos os cirurgiões estão expostos ao VHB durante a sua carreira profissional normal. Acredita-se que 1,25 milhão de pessoas nos Estados Unidos tenham hepatite B crônica. A injeção percutânea com agulha contaminada leva à doença aguda em aproximadamente 30% dos casos. Em 75% dos casos, a hepatite B está clinicamente oculta e 10% dos infectados permanecem portadores do vírus por toda a vida.
Muitos portadores, que são potencialmente infecciosos para outros, são assintomáticos com progressão mínima ou nenhuma progressão. Em aproximadamente 40%, a doença progride continuamente, levando à cirrose, insuficiência hepática ou mesmo carcinoma genocelular.
V) HCV. A hepatite C tornou-se a mais problema principal. Acredita-se que a hepatite C crônica afete aproximadamente 4 milhões de pessoas nos Estados Unidos. O risco de soroconversão por injeção percutânea com agulha infectada é de cerca de 10%, mas em 50% a doença aguda leva ao transporte crônico da infecção. O curso da hepatite C ainda existe opiniões diferentes No entanto, em quase 40% dos pacientes, a infecção crónica pelo VHC leva ao desenvolvimento de cirrose.
Neste último caso, existe um risco elevado de desenvolver cancro do fígado, cuja probabilidade chega a 50% em 15 anos.
3. A vacinação contra a hepatite B proporciona protecção completa contra a doença?
A vacinação eficaz contra a hepatite B está agora disponível para todos os cirurgiões e para o pessoal da sala de operações. A vacina contra a hepatite B é produzida utilizando tecnologia recombinante; não são destruídas partículas de vírus obtidas de pessoas infectadas. São administradas três doses da vacina, após as quais o título de anticorpos de superfície deve ser determinado para garantir o sucesso da vacinação.
Aproximadamente 5% das pessoas vacinadas não desenvolvem anticorpos e necessitam de vacinação de reforço. Algumas pessoas permanecem refratárias à vacinação e continuam em risco de hepatite B aguda. A vacinação não garante a imunização.
Segundo alguns estudos, 50% dos cirurgiões praticantes não têm imunidade suficiente ao VHB por vários motivos: falta de vacinação em cirurgiões mais velhos, mais de 5 anos após a vacinação, quantidade insuficiente de vacina recombinante ou vacinação inadequada e, finalmente, incapacidade de desenvolver uma resposta imunológica apropriada.
4. Existe risco de infecção de pacientes provenientes de cirurgiões infectados pelo VHB?
A transmissão do vírus da hepatite B do cirurgião para o paciente foi documentada. O exame de sangue dos cirurgiões que podem infectar pacientes geralmente é positivo para o antígeno E do vírus da hepatite B. O antígeno E é um produto da degradação do nucleocapsídeo viral e indica replicação ativa do vírus no fígado. A detecção do antígeno e indica títulos elevados do vírus e a infecciosidade relativamente alta do paciente.
O grande número de casos documentados de transmissão de hepatite B a pacientes por pessoas envolvidas em cirurgia pode causar problemas e limitações particulares nas atividades clínicas dos médicos que transmitiram esta infecção. Um dos últimos relatórios da Inglaterra relata a transmissão do vírus da hepatite B a um paciente, mesmo por um cirurgião com teste negativo do antígeno eletrônico do VHB.
EM Ultimamente Uma organização nacional está a apelar a restrições às actividades dos cirurgiões positivos para o antigénio E. A questão de saber se um cirurgião com hepatite B crónica pode continuar a exercer a profissão será discutida no futuro.
5. Qual a tática correta para contato percutâneo com sangue de paciente com hepatite B?
As táticas dependem do estado de vacinação do profissional de saúde. Se ele estiver vacinado e tiver título de anticorpos positivo, nada precisa ser feito. Se o profissional de saúde não estiver vacinado e não tiver anticorpos contra o VHB, ele deverá receber uma dose de imunoglobulina anti-VHB e iniciar a série de vacinação contra hepatite B.
Os profissionais de saúde que tenham sido anteriormente vacinados com sucesso contra a hepatite B, mas que não tenham títulos de anticorpos ou sejam negligenciáveis, devem receber uma dose de imunoglobulina anti-HBV e uma dose de reforço da vacina contra a hepatite B, porque na maioria dos casos de tal contacto o paciente não é conhecido. estar infectado ou não, então, em geral, os cirurgiões precisam saber se possuem anticorpos e repetir periodicamente a imunização contra hepatite B a cada 7 anos.
6. Qual a diferença entre o VHC e o VHB? Qual deles é mais perigoso?
A) Incidência nos EUA:
- HBV: aproximadamente 1,25 milhão de pacientes.
- HCV: aproximadamente 4 milhões de pacientes.
b) Caminho e consequências da infecção:
- HBV: vírus DNA transmitido pelo sangue; a forma aguda torna-se crônica em 10% dos casos.
- HCV: vírus RNA transmitido pelo sangue; a forma aguda torna-se crônica em 50% dos casos.
V) Prevenção:
- HBV: vacina recombinante eficaz.
- HCV: Atualmente não existe vacina.
G) Proteção após contato:
- VHB: para pessoas que não foram vacinadas e não possuem anticorpos contra o VHB, é aconselhável receber imunoglobulina anti-VHB.
- HCV: a eficácia clínica da imunoglobulina anti-HCV não foi comprovada. Entre os pacientes tratados por cirurgiões nos Estados Unidos, há mais pessoas com hepatite C crónica do que com hepatite B crónica, e não existe vacina contra a infecção pelo VHC. O risco de seroconversão para a hepatite C é de 10% versus 30% para a hepatite B, mas a infecção pelo VHC tem muito mais probabilidade de se tornar crónica (50% versus 10%). Portanto, a infecção pelo HCV representa uma ameaça muito maior para os cirurgiões.
7. Qual é o risco de um profissional de saúde ser infectado pelo VIH?
O primeiro caso de infecção pelo VIH num profissional de saúde foi registado em 1984. Até Dezembro de 1997, os centros epidemiológicos tinham recebido aproximadamente 200 notificações de exposição ocupacional. Um estudo destes casos revelou que 132 profissionais de saúde apresentavam factores de risco não profissionais e apenas 54 tinham transmissão documentada.
A transmissão da infecção foi confirmada se houvesse contato de um profissional de saúde com sangue ou fluidos biológicos de um paciente infectado, após o que foi observada a soroconversão do HIV. O risco ocupacional é certamente maior para enfermeiros e trabalhadores de laboratório. O número total de infecções não se compara ao grande número de exposições que parecem ter ocorrido desde o início da epidemia (início da década de 1980).
8. Existe menos risco de infecção pelo HIV ao realizar operações laparoscópicas?
Recentemente, a cirurgia laparoscópica em pacientes infectados pelo HIV é considerada um bom substituto para intervenções abertas. Este método reduz a probabilidade de contato com sangue e instrumentos cortantes, porém, devido a algumas de suas características, é possível que os cirurgiões sejam infectados de outras formas que não durante uma operação convencional. Ao desinsuflar o pneumoneritônio durante intervenções laparoscópicas, gotículas de sangue infectado pelo HIV são espirradas na sala de cirurgia. O risco de contaminação pode ser reduzido direcionando o ar para um sistema fechado e tomando as precauções adequadas ao trocar as ferramentas.
9. O uso de luvas duplas é um método eficaz de proteção?
Devido à possibilidade de pele ferida entrar em contato com sangue, aumenta o risco de infecção das pessoas que trabalham na sala de cirurgia com o vírus da hepatite ou HIV. Embora o uso de luvas duplas possa não prevenir danos à pele, foi demonstrado que reduz claramente a probabilidade de exposição ao sangue. Estudos de exposição ao sangue na sala de cirurgia mostraram que 90% da exposição ocorre na pele das mãos do cirurgião distal ao cotovelo, incluindo a área protegida por luvas. De acordo com um estudo, se um cirurgião usar dois pares de luvas, a probabilidade de sua pele entrar em contato com sangue diminui em 70%. A punção do par externo de luvas foi observada em 25% dos casos, enquanto a punção do par interno foi observada apenas em 10% (8,7% para cirurgiões e 3,7% para auxiliares). Foi observada perfuração do par interno de luvas durante operações com duração superior a 3 horas; sempre foi acompanhado de um furo no par externo. O maior dano ocorreu no dedo indicador da mão não dominante.

10. A entrada de gotículas nos olhos é uma grande ameaça para os cirurgiões?
Um estudo de centros epidemiológicos mostrou que aproximadamente 13% dos casos de transmissão documentados envolveram contato com mucosas e pele. O contato das gotículas com os olhos é frequentemente subestimado, embora esse tipo de contato seja o mais fácil de prevenir. Um estudo recente analisou 160 pares de protetores oculares usados por cirurgiões e assistentes. Todas as operações duraram 30 minutos ou mais. O número de gotículas foi contado nas telas, primeiro macroscópicas, depois microscópicas. Sangue foi encontrado em 44% das telas testadas. Os cirurgiões notaram respingos em apenas 8% dos casos. Apenas 16% das gotículas eram visíveis macroscopicamente. O risco de gotículas entrarem no olho foi maior para o cirurgião do que para o assistente e aumentou com o aumento do tempo operatório. Está comprovado que o tipo de intervenção também é importante: o risco é maior nas operações vasculares e ortopédicas. A proteção ocular deve ser obrigatória para todos que trabalham na sala de cirurgia, especialmente para aqueles que operam diretamente.
11. Com que frequência o sangue do cirurgião entra em contato com o sangue e fluidos corporais do paciente?
O contato com sangue é possível em caso de lesões na pele (injeções, cortes) e contato com a pele e mucosas (furação de luvas, arranhões na pele, entrada de gotículas nos olhos). O contato por lesão cutânea é observado em 1,2-5,6% dos procedimentos cirúrgicos, e o contato por contato com pele e mucosas - em 6,4-50,4%. As diferenças nos números relatados se devem a diferenças na coleta de dados, procedimentos realizados, técnica cirúrgica e cuidados. Por exemplo, os cirurgiões do Hospital Geral de São Francisco tomam precauções extremas, usando uniformes impermeáveis e dois pares de luvas. Não houve casos de transmissão de infecção a qualquer profissional de saúde através do contacto da sua pele intacta com sangue e fluidos biológicos infectados. No entanto, foi relatado que profissionais de saúde sem outros factores de risco foram infectados pelo VIH devido ao contacto com as suas membranas mucosas e pele com sangue infectado pelo VIH. A probabilidade de transmissão da infecção através desse contacto permanece desconhecida, uma vez que a seroconversão não foi observada em profissionais de saúde após contacto das suas membranas mucosas e pele com sangue infectado pelo VIH em estudos prospectivos.
O risco de infecção existe para todos que trabalham no centro cirúrgico, mas é muito maior para cirurgiões e primeiros auxiliares, pois são responsáveis por 80% das contaminações da pele e 65% das lesões.
12. A contaminação da pele é explicada apenas pela técnica cirúrgica?
A pele arranhada pode entrar em contato com sangue ou fluidos corporais, mesmo quando todas as precauções são tomadas. Infelizmente, nem todas as roupas de proteção oferecem proteção igual. Um estudo observou defeitos em 2% das luvas cirúrgicas estéreis imediatamente após desembalá-las.
13. Qual é a probabilidade de seroconversão após exposição do sangue de um profissional de saúde ao sangue de um paciente para VIH e VHB?
A chance de soroconversão após picada de agulha é de 0,3% para HIV e 30% para HBV.
14. Qual é a probabilidade de um cirurgião ser infectado pelo VIH no trabalho durante a sua carreira?
O risco de transmissão do HIV para um cirurgião pode ser calculado conhecendo a taxa de detecção do HIV em pacientes cirúrgicos (0,32-50%), a probabilidade de danos à pele (1,2-6%) e a probabilidade de soroconversão (0,29-0,50%) . Assim, o risco de contrair o VIH de um determinado paciente varia de 0,11 por milhão a 66 por milhão. Se um cirurgião realiza 350 cirurgias por ano durante 30 anos, seu risco de infecção ao longo da vida varia de 0,12% a 50,0%, dependendo das variáveis. Existem várias suposições feitas neste cálculo.
Cada pessoa deseja viver sua vida de maneira brilhante e interessante. Mas muitos nem querem pensar nas consequências. Uma vida sexual tempestuosa e ativa muitas vezes pode “proporcionar” muitas surpresas desagradáveis.
Atualmente, os cientistas conhecem mais de 20 tipos de DST de vários tipos. Se nos lembrarmos da longínqua década de 70, nossos pais tinham informações apenas sobre duas doenças que eram transmitidas “pela cama”.
Os vírus podem ser divididos em:
- Incurável
- Curável
Cientistas de todo o mundo estão a tentar criar medicamentos e antibióticos para curar estas doenças, mas muitos continuam a ser “assassinos”. Quase metade das pessoas que adoecem através de relações sexuais têm menos de 30 anos de idade.
As sete doenças sexualmente transmissíveis mais perigosas
Imunodeficiência do corpo, o último estágio fatal desta doença é chamado de AIDS. Os vírus no corpo podem se desenvolver de forma latente, mais lenta ou mais rapidamente. O corpo apresenta tumores e infecções multifocais causadas por bactérias e fungos protozoários. Podem não afectar uma pessoa saudável, mas são mortais para alguém infectado pelo VIH.

Uma pessoa saudável tem um sistema imunológico forte; um corpo doente tem um sistema imunológico enfraquecido que é incapaz de combater infecções. A AIDS não pode ser curada. É possível apoiar o sistema imunológico com medicamentos e medicamentos especiais, mas o custo desse tratamento é muito alto. Vias de transmissão: através de relações sexuais desprotegidas, através de sangue e seringas, em alguns casos de mãe para filho.
Uma DST causada pelo microrganismo Triponema pallidum. Uma pessoa com sífilis nem sabe da sua doença durante o primeiro mês. O período de incubação do vírus é de cerca de 30 a 35 dias. A doença se manifesta na pele na forma de eczema, manchas e feridas purulentas. Além disso, afeta órgãos internos, membranas mucosas, sistema nervoso e ossos.

Clamídia
Hoje é a doença mais comum. O agente causador da infecção é o organismo intracelular clamídia. Você pode se infectar com esta doença de várias maneiras: relação sexual desprotegida (instantaneamente), através da toalha e roupa de cama da paciente (através de secreções), durante o parto de mãe para bebê.
Um sinal de clamídia: desagradável abundante secreção purulenta do trato genital, dor aguda na parte inferior do abdômen, dor e dor na vagina podem ser acompanhadas por sangramento intenso e de curto prazo. Muitos dos pacientes que tiveram clamídia permanecem inférteis.

Esta doença pode provocar e desenvolver as seguintes doenças: aparecimento de aterosclerose, destruição óssea, dores na coluna, de complexidade variada doenças vasculares, diabetes, deterioração e perda de visão.
O agente causador da doença é um microrganismo perigoso, o gonococo. Os sinais da doença nos homens aparecem no 4º dia após a infecção. Esta doença pode ser reconhecida por uma dor aguda ao urinar. A abertura externa é coberta por uma densa película de muco e pus. Nas mulheres: no 5º dia você pode ver um muco desagradável com pus na vagina.

O peso aparece e É uma dor chata na parte inferior das costas, abdômen inferior. Muitas mulheres podem apresentar corrimento intermenstrual leve e sangramento. Se não for tratada e examinada, a gonorreia pode causar inflamação do útero, anexos e infertilidade.
A preensão pode ser transmitida não apenas pelo contato sexual, mas também por meio de itens pessoais (roupas de cama, pratos, talheres, toalhas, roupas íntimas, escova de dente, pano).
Os médicos chamam esta doença de “herpes tipo 2”. Esta grave doença viral afeta todo o corpo. O processo inflamatório começa nos lábios e depois se espalha para todas as outras membranas mucosas. Muitas vezes, com esta doença, a imunidade diminui. A doença se espalha instantaneamente para os órgãos genitais, olhos, intestinos, fígado e até mesmo para o cérebro. Este vírus não se desenvolve rapidamente e não pode ser removido do corpo. Vias de transmissão: durante a relação sexual, através do contato com áreas afetadas da pele das mãos e lábios.

Ureaplasmose
Os portadores são ureaplasma. Os sintomas da doença são sutis, desenvolvem-se lentamente e ficam ocultos. Muitos portadores deste vírus podem não levar a doença a sério. Sob estresse e diminuição da imunidade, o vírus começa a “funcionar” mais rápido. O ureaplasma pode interromper a atividade dos espermatozoides.

Esta doença é muito perigosa para mulheres grávidas. Muitos médicos sugerem livrar-se do feto. O período de incubação do vírus é de um a dois meses. Sinais de infecção urinária: leve sensação de queimação ao urinar, corrimento branco ou claro, inflamação dos órgãos genitais, dor durante o sexo.
Uma doença perigosa para toda a humanidade. Todos os anos, 3 milhões de pessoas em todo o mundo adoecem com este vírus. Este vírus é o mais resistente ao ambiente externo. O vírus persiste em uma mancha de sangue seco, em uma lâmina de barbear ou em uma agulha por até 10 dias.
No primeiro estágio de desenvolvimento do vírus, pode ser comparado ao estágio leve das infecções respiratórias agudas. Depois de alguns dias, a pessoa infectada perde apetite, falta de forças, letargia, dores nas articulações, dor de cabeça, a urina fica escura, aparecem sinais de náuseas e vômitos.

O curso crônico da doença é caracterizado por: dor no hipocôndrio direito, aumento do fígado, coceira na pele, alteração da cobertura corporal para uma cor menos natural (amarelo). Na forma crônica da Hepatite B, é necessário seguir rigorosamente todas as orientações do médico, seguir uma dieta especial e abandonar o tabaco e o álcool.
Relações sexuais desprotegidas – 80% de que a infecção ocorrerá instantaneamente. Relacionamentos aleatórios e desprotegidos (orais, anais) acarretam consequências terríveis. A prevenção deste tipo de doença só pode ser feita através de relações sexuais cuidadosas e protegidas. Lavar os órgãos genitais com água ou interromper a relação sexual não pode ser proteção contra DSTs. A ausência de sintomas de doença não significa que seu parceiro esteja completamente saudável. Confie, mas verifique seu parceiro.
Leia também...
- M. V. Koltunova linguagem e comunicação empresarial. Linguagem e comunicação empresarial Etiqueta e protocolo de comunicação empresarial
- O Último dos Moicanos Fenimore Cooper O Último dos Moicanos
- Frase descritiva para a palavra flor
- Mikhail Zoshchenko - Não minta: Conto de fadas Não minta gênero Zoshchenko