Cirugía de ostomía. Características de la operación para cerrar una colostomía y posibles complicaciones. Enciclopedia Ileostomía Tipos de ileostomía y sus características.
En una serie de enfermedades intestinales, el paso de las heces y su liberación por medios naturales es imposible. Luego los médicos recurren a la colostomía.
Colostomía: ¿qué es y cómo vivir con ella?
Una colostomía es una especie de ano artificial que los médicos fabrican en la pared abdominal. Se hace un agujero en el peritoneo y se sutura en él el extremo del intestino (generalmente el colon). Las heces, al pasar por los intestinos, llegan a la abertura y caen en la bolsa adherida a ella.
Por lo general, esta operación se realiza cuando es necesario circunvalar la parte rectal en el postoperatorio, en caso de lesiones traumáticas o tumores, inflamación, etc.
Foto de colostomía rectal.
Si no se puede restaurar el tracto intestinal inferior, se realiza una colostomía permanente. Las personas sanas pueden controlar fácilmente las deposiciones. Esto está garantizado por la actividad ininterrumpida de los esfínteres.
En pacientes con colostomía, las heces salen a través del ano formado artificialmente en forma de masas semiformadas o formadas, sin alterar la actividad intestinal.
Indicaciones de colostomía.
Una colostomía puede ser temporal o permanente. Los niños suelen someterse a un estoma temporal.
En general, las indicaciones de la colostomía son las siguientes:
- Incontinencia anorrectal;
- Bloqueo de la luz intestinal;
- paredes del colon como heridas de bala o mecánicas;
- Casos graves de patologías del colon como colitis isquémica, cáncer o peritonitis, y colitis ulcerosa inespecífica, abscesos de las paredes intestinales con perforación, etc.;
- Casos recurrentes de procesos cancerosos en y, o;
- La presencia de formas graves de proctitis posradiación, esto es especialmente común después del cáncer del canal cervical;
- Si son internos a la vagina o la vejiga;
- Como preparación preoperatoria para la prevención de la dehiscencia y supuración de la sutura;
- Para anomalías congénitas como patología de Hirschsprung, íleo meconial en recién nacidos o atresia del canal anal, etc. (si no es posible una intervención radical);
- Para resección rectosigmoidea, si después de la operación las suturas resultan ineficaces.
Tipos de estoma
Dependiendo de la localización, las colostomías se clasifican en varios tipos: transversales, ascendentes y descendentes.
- Colostomía transversal.
 Una transversostomía se forma en la zona superior del abdomen, en el colon transverso.
Una transversostomía se forma en la zona superior del abdomen, en el colon transverso.
Para evitar daño a los nervios, el estoma transversal se coloca más cerca del ángulo esplénico izquierdo.
Una colostomía transversa está indicada para obstrucciones intestinales o patologías oncológicas, lesiones traumáticas y diverticulitis y anomalías congénitas del colon.
Por lo general, estas colostomías se instalan temporalmente mientras dura el tratamiento. De forma permanente, los estomas transversales son necesarios cuando se extirpa una sección subyacente del intestino.
Los estomas transversales se dividen en dos tipos: de un solo cañón y de doble cañón.
- un solo barril o el estoma terminal es una incisión longitudinal del intestino grueso, por lo que solo se lleva a la superficie una abertura. Esta técnica suele ser permanente y se utiliza en la ectomía radical del colon descendente.
- De doble cañón Una colostomía implica extirpar un asa de intestino y hacer una incisión transversal en ella de tal manera que dos aberturas intestinales queden expuestas al peritoneo. Por un pasaje se excretan las heces y por el otro se suelen inyectar. medicamentos.
El intestino inferior puede seguir produciendo moco, que se liberará a través del orificio creado por el corte o el ano, lo cual es normal. Estas transversostomías suelen realizarse durante un período de tiempo determinado.
- Colostomía ascendente o ascendostomía.
Un estoma similar se encuentra en el colon ascendente, por lo que se localiza en el lado derecho del peritoneo. Esta zona se sitúa en la parte temprana del intestino, por lo que el contenido excretado será alcalino, líquido y rico en enzimas digestivas residuales.
Por lo tanto, es necesario limpiar la bolsa de colostomía con la mayor frecuencia posible y se recomienda al paciente que beba más para evitar la deshidratación, ya que la ascendostomía se caracteriza por la sed. Una colostomía ascendente suele ser una medida terapéutica temporal.
- Método de colostomía descendente y sigmoidea (descendostomía y sigmostoma).
Este tipo de colostomías se instalan en el lado izquierdo del peritoneo en su parte inferior, en realidad al final del colon. Por tanto, produce masas con propiedades físicas y químicas similares a las heces comunes.
Una característica distintiva de tales colostomías es la capacidad del paciente para regular las deposiciones. Esto se explica por el hecho de que en estas partes del intestino hay terminaciones nerviosas que permiten controlar el proceso de excreción de las heces. Esta localización de las colostomías permite su instalación durante mucho tiempo e incluso de forma permanente.
Ventajas y desventajas
 El procedimiento suele ser de naturaleza vital y proporciona al paciente una vida normal después de una intervención quirúrgica radical por cáncer de sigmoide o recto.
El procedimiento suele ser de naturaleza vital y proporciona al paciente una vida normal después de una intervención quirúrgica radical por cáncer de sigmoide o recto.
Este hecho es la principal ventaja indiscutible del ano creado artificialmente.
Además, los vendajes modernos, las bolsas de colostomía y otros dispositivos le permiten vivir cómodamente incluso con una colostomía permanente.
El método ciertamente tiene sus inconvenientes. Quizás el principal sea el factor psicológico, que muchas veces es la causa de una profunda depresión en el paciente. Pero los médicos también han aprendido a lidiar con esto: realizan trabajos explicativos con los pacientes, hablan sobre el cuidado adecuado del estoma, aclaran matices importantes, hablan sobre sensaciones, etc.
Para muchos, el olfato puede parecer un inconveniente más. Pero el problema es completamente solucionable, porque las modernas bolsas de colostomía están equipadas con cubiertas magnéticas, filtros antiolor y también hay a la venta desodorantes especializados. Por ello, hoy en día este tipo de accesorios nos permiten solucionar el problema de la irritación de la piel y la sustitución frecuente de la bolsa de colostomía.
Tipos de bolsas de colostomía
Las bolsas de colostomía vienen en tipos de uno y dos componentes. Los de dos componentes están equipados con bolsas de ostomía y una placa autoadhesiva, conectadas por una brida especial. Pero estas bolsas de colostomía son inconvenientes porque pueden causar irritación de la piel. Por lo tanto, al usarlos, se permite reemplazar la placa cada 2-4 días y la bolsa, diariamente.
Si hay sensación de picazón y malestar, se recomienda retirar inmediatamente la placa. Una ventaja indudable es que la bolsa de colostomía está equipada con un filtro especial que elimina gases y olores.
A diferencia de una de dos componentes, una bolsa de colostomía de un componente debe cambiarse cada 7-8 horas. Los de dos componentes implican el reemplazo solo de la bolsa y la placa se cambia solo una vez cada 3-4 días.
La bolsa de drenaje se debe vaciar cuando esté llena a 1/3 de su capacidad; para ello, inclínese un poco sobre el inodoro y abra el orificio de drenaje, luego de lo cual se debe lavar y secar la bolsa de heces. Antes de reutilizar la bolsa, revise el orificio de drenaje para asegurarse de que esté cerrado.
¿Cómo cuidar tu estoma en casa?
Una colostomía requiere cuidados muy cuidadosos, que comienzan desde el primer día después de la cirugía. Primero, una enfermera le enseña al paciente que cambia las bolsas de colostomía y limpia el estoma. En el futuro, el paciente cambia de forma independiente las bolsas fecales y trata la abertura del estoma.
Todo el proceso se lleva a cabo en varios algoritmos:
- Primero, se eliminan las heces;
- Luego, el orificio de salida se lava con agua tibia hervida, la piel alrededor se lava a fondo y luego se seca con servilletas de gasa;
- Trate la superficie de la piel con pasta Lassara o ungüento Stomagesiv, después de lo cual se aplica una gasa empapada en vaselina alrededor del estoma y se cubre con una venda esterilizada y un algodón. Cubra el área de tratamiento con una venda de gasa, que se cambia cada 4 horas.
- Cuando el estoma sane y esté completamente formado, podrá utilizar bolsas de colostomía. La formación y curación final está indicada por la boca que no sobresale de la piel y la ausencia de infiltrado inflamatorio. Solo con tal cuadro clínico se permite el uso de una bolsa de colostomía.
- Se recomienda cambiar las bolsas fecales por las tardes o por la mañana. Primero, retire con cuidado el receptáculo de heces usado, luego retire las heces restantes y lave el estoma. Luego se trata la boca y la piel que la rodea con un ungüento o pasta y luego se vuelve a fijar la bolsa de colostomía.
Normalmente, se utiliza pasta Coloplast que contiene una pequeña cantidad de alcohol para pegar el receptor. El producto no irrita ni siquiera la piel dañada por traumatismos e inflamación y además mejora la fijación del dispositivo.
Algunos pacientes, antes de pegar la bolsa de colostomía, tratan la piel con una película protectora especial, que la protege de la inflamación y la irritación.
Nutrición
 No existe una dieta especial especializada para pacientes con colostomía, por lo que después de la cirugía no se esperan cambios significativos en la dieta del paciente.
No existe una dieta especial especializada para pacientes con colostomía, por lo que después de la cirugía no se esperan cambios significativos en la dieta del paciente.
En la colostomía lo único que hay que tener en cuenta es el efecto de cada producto sobre los procesos digestivos.
- Se recomienda limitar los alimentos que favorecen la formación de gases, entre los que se incluyen los huevos y la cerveza, las bebidas carbonatadas y el repollo, las setas y las legumbres, la cebolla y el chocolate, por razones obvias.
- Alimentos como el ajo y los huevos, las especias y el pescado, la cebolla y el queso potencian significativamente el olor de los gases intestinales.
- La lechuga y el yogur, los arándanos rojos y las espinacas, el perejil, etc. tienen el efecto contrario.
Con la combinación adecuada de productos se pueden evitar muchas situaciones desagradables. Además, se recomienda masticar los alimentos con especial cuidado, comer con más frecuencia y poco a poco.
Para evitar un escape de gas no deseado, puede presionar ligeramente el estoma. Los pacientes con colostomía también deben controlar el consumo de laxantes y alimentos para el estreñimiento para evitar problemas como diarrea o estreñimiento.
Tipos de operaciones
La ubicación de la colostomía la determina el médico, teniendo en cuenta las características específicas. cuadro clinico cada paciente.
La presencia de cicatrices o cicatrices puede complicar significativamente la instalación de un estoma en el intestino, ya que es necesario tener en cuenta el estado del tejido adiposo y la capa muscular que, cuando se forman pliegues, con el tiempo pueden desplazar la colostomía.
Los pacientes pueden requerir cirugía para crear o cerrar una colostomía, así como una intervención quirúrgica con fines reconstructivos. Cada intervención tiene sus propias características individuales, lo que requiere un enfoque diferente hacia el paciente.
Cubrir
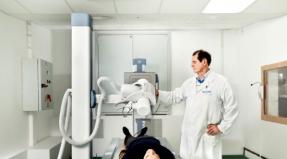
El procedimiento de colostomía se realiza bajo anestesia general en un quirófano esterilizado.
- Primero, el cirujano corta un área redondeada de tejido subcutáneo y piel en el lugar de la ubicación prevista del estoma.
- En la segunda etapa de la operación, los músculos se separan en la dirección de las fibras. Para evitar la compresión del intestino, el orificio se hace lo suficientemente grande. Además, la probabilidad de que el paciente aumente de peso se tiene en cuenta de antemano si el estoma se aplica durante un tiempo prolongado.
- Luego se saca el intestino a través de un asa y se hace la incisión necesaria.
- El intestino se sutura al tejido muscular del peritoneo y sus bordes se unen a la piel.
Desafortunadamente, todavía no ha sido posible inventar medios de drenaje en la boca del estoma, ya que el sistema inmune Incluye funciones protectoras y resiste activamente materiales extraños, provocando degeneración e inflamación de los tejidos.
Sólo la sutura quirúrgica del borde intestinal a la piel cura favorablemente, aunque sería mucho más fácil utilizar tubos especiales que salgan de la luz intestinal y se extraigan.
Clausura
 La cirugía para cerrar un estoma en el intestino se llama colostomía.
La cirugía para cerrar un estoma en el intestino se llama colostomía.
Una colostomía temporal generalmente se cierra entre 2 y 6 meses después de su colocación. Esta operación consiste en la eliminación de un ano creado artificialmente.
Un requisito previo para cerrar la operación es la ausencia de obstrucciones en las partes inferiores del intestino hasta el ano.
Aproximadamente a un centímetro del borde del estoma, el cirujano realiza una disección del tejido, separando lentamente los elementos. Luego se saca el intestino y se corta el borde con el agujero. Luego se suturan ambos extremos del intestino y se devuelven al peritoneo. Luego, utilizando contraste, se revisa la costura para detectar fugas, después de lo cual se sutura la herida capa por capa.
Cirugía reconstructiva
Por lo general, estas intervenciones se prescriben a pacientes a los que se les imponen colostomías temporales mientras se tratan las secciones subyacentes del intestino. Muchos pacientes creen que después del cierre del estoma las funciones intestinales se restablecen por completo, lo cual no es del todo cierto.
Incluso si la intervención quirúrgica reparadora es completamente exitosa, la ausencia de una determinada área en el intestino no puede dejar de afectar su funcionalidad posterior.
El período más óptimo para el cierre del estroma son los primeros 3 a 12 meses después de la cirugía. Sólo así se puede contar con una curación exitosa de los tejidos intestinales sin consecuencias para el organismo. De hecho, la cirugía reconstructiva es el cierre de un estoma o colostomía, cuya descripción se presenta anteriormente.
Dieta después de la cirugía
Después de una cirugía reconstructiva o cierre del estoma, se debe seguir una dieta estricta para que los procesos digestivos se recuperen rápidamente.
La dieta se reduce a excluir alimentos como:
- Condimentos o especias picantes como curry, ají, etc.;
- Cantidades excesivas de refrescos, kvas o cerveza;
- Productos formadores de gas como judías, ajos o coles, etc.;
- Alimentos grasos;
- Alimentos que provocan irritación de los tejidos intestinales, como grosellas o frambuesas, uvas o cítricos.
Si es necesario, el médico prescribe instrucciones dietéticas restrictivas individuales para el paciente.
Complicaciones
La colostomía es un procedimiento quirúrgico grave que puede causar muchas complicaciones.
- Secreciones específicas. Este moco es producido por los tejidos intestinales como lubricante para facilitar el paso de las heces. Normalmente, la consistencia de la secreción puede ser pegajosa o similar a la clara de huevo. Si hay impurezas purulentas o sanguinolentas en el moco, esto puede indicar el desarrollo de un proceso infeccioso o daño al tejido intestinal.
- Bloqueo del orificio del estoma. Normalmente, este fenómeno es el resultado de la adhesión de partículas de alimentos y se acompaña de heces acuosas, hinchazón del estoma, flatulencias o síntomas de náuseas y vómitos. Si se sospecha el desarrollo de tal complicación, se recomienda excluir los alimentos sólidos, masajear periódicamente el área abdominal cerca de la boca del estoma, aumentar el volumen de líquido consumido y tomar baños calientes con mayor frecuencia, lo que ayuda a relajar el abdomen. músculos.
- Hernia de paracolostomía. Esta complicación implica la protrusión del intestino a través de los músculos del peritoneo y se observa un bulto subcutáneo claro cerca de la boca del estoma. Vendas especiales de soporte, control de peso y evitar levantar y arrastrar objetos pesados te ayudarán a evitarlo. Por lo general, las hernias se eliminan mediante métodos conservadores, pero a veces no se puede prescindir de ello. Desafortunadamente, siempre existe la posibilidad de que se vuelva a formar el proceso de la hernia.
Además, con una colostomía, pueden desarrollarse otras complicaciones, como fístulas, prolapso o retracción del estoma, estenosis o isquemia de la colostomía, fuga de desechos digestivos hacia la cavidad abdominal o hacia la superficie de la piel, estenosis o evaginación y necrosis. procesos purulentos, etc.
Puede evitar tales problemas, lo principal es seguir estrictamente las recomendaciones médicas, especialmente la dieta y los requisitos higiénicos para el cuidado de una colostomía.
Vídeos sobre cómo cuidar una colostomía:
Una colostomía puede ser temporal o permanente. Los niños suelen someterse a un estoma temporal.
En general, las indicaciones de la colostomía son las siguientes:
- Incontinencia anorrectal;
- Bloqueo de la luz intestinal. formación de tumores;
- Lesiones traumáticas paredes del colon como heridas de bala o mecánicas;
- Casos graves de patologías del colon como diverticulitis o colitis isquémica, cáncer o peritonitis, poliposis y colitis ulcerosa, abscesos de las paredes intestinales con perforación, etc.;
- Casos recurrentes de procesos cancerosos en tejidos de la vejiga y el útero, canal cervical o recto;
- La presencia de formas graves de proctitis posradiación, esto es especialmente común después de la radioterapia para el cáncer de cuello uterino;
- Si hay internos fístula del recto a la vagina o la vejiga;
- Como preparación preoperatoria para la prevención de la dehiscencia y supuración de la sutura;
- Para anomalías congénitas como patología de Hirschsprung, íleo meconial en recién nacidos o atresia del canal anal, etc. (si no es posible una intervención radical);
- Para resección rectosigmoidea, si después de la operación las suturas resultan ineficaces.
Es bastante obvio que crear una fístula de colon para la descarga antinatural de heces es una medida muy extrema y se lleva a cabo por motivos de salud. Una colostomía puede ser temporal o permanente (estoma permanente).
Al cabo de 2-3 meses, en ausencia de complicaciones, el paciente operado puede volver a su actividad laboral normal, salvo que implique un trabajo físico intenso.
El punto principal en la rehabilitación es la actitud psicológica adecuada y el apoyo de los seres queridos.
Los pacientes con ostomías llevan una vida plena, asisten a conciertos, teatros, tienen relaciones sexuales, se casan y tienen hijos.
En las grandes ciudades existen sociedades para pacientes de ostomía, donde brindan todo tipo de ayuda y apoyo a estas personas. Internet proporciona una gran ayuda para encontrar información; las reseñas de pacientes que viven con una colostomía son muy importantes.
Una traqueotomía es un orificio creado artificialmente en el cuello al que se le retira un tubo, que se instala con el objetivo de recrear las funciones respiratorias humanas dañadas. Si hay alteraciones en el funcionamiento del sistema respiratorio y la imposibilidad de realizar un acto independiente de inhalación y exhalación, el paciente a menudo se somete a una ostomía traqueal de emergencia.
El epicistoma se elimina de Vejiga en la superficie de la pared abdominal usando un catéter especial. Las indicaciones para tal manipulación son la incapacidad del paciente para orinar de forma natural por diversas razones. Hay epicistostomías temporales y permanentes.
Las cirugías en el recto son extremadamente traumáticas.
Se están introduciendo nuevas técnicas en la práctica oncológica moderna para ayudar a preservar el acto de evacuación intestinal natural y prevenir las complicaciones postoperatorias típicas.
tamaño y localización de neoplasia maligna; características de la estructura celular de estructuras tumorales; Clasificación del cáncer según el sistema internacional TNM.
Resección y sus tipos.
Incontinencia anorrectal; Bloqueo de la luz intestinal por formación de tumores; Daño traumático a las paredes del colon, como heridas de bala o mecánicas; Casos graves de patologías colónicas como diverticulitis o colitis isquémica, cáncer o peritonitis, poliposis y colitis ulcerosa, abscesos de las paredes intestinales con perforación, etc.
(si no es posible realizar una intervención radical); Para resección rectosigmoidea, si después de la operación las suturas resultan ineficaces.
Dado que la cirugía para tumores malignos es una operación que salva vidas, la única contraindicación es la condición muy grave del paciente. Muy a menudo, estos pacientes llegan al hospital en estado grave (caquexia por cáncer, anemia), pero la preparación preoperatoria durante algún tiempo permite prepararlos.
A pesar de que es difícil predecir cómo se comportará el cuerpo después de la extirpación de un órgano, mucho depende del propio paciente y de su cuidado. Es necesario dejar de fumar y beber alcohol.
Durante varios días después de la cirugía, se les alimenta por vía intravenosa. Se les permite beber solo un poco de agua; después de 3 días, se introduce en la dieta té con una pequeña galleta hecha de harina de trigo, cuando el cuerpo se adapta, la dieta se amplía con sopa de puré y tortilla; se introducen verduras ralladas, soufflé de pescado; al décimo día se introducen nuevos productos, observando la reacción del organismo habrá que olvidarse para siempre de los alimentos fritos, grasos y ahumados.
antes de entrar Nuevo producto, debe consultar a su médico. Limita la harina, los almidones, las especias, leche entera, dulces.
Es importante que la dieta contenga proteínas, grasas, carbohidratos y se minimicen los azúcares. La comida se ingiere en pequeñas porciones cada 2 horas; es necesario beber al menos un litro de agua al día.
La ingesta de alimentos por la noche es limitada: solo se permite un vaso de kéfir bajo en grasas. A menudo se prescriben además complejos de vitaminas y minerales.
se permiten pescado y carne magros hervidos y magros; se permiten productos lácteos bajos en grasa, excepto leche entera, sopas vegetarianas, frutas sin azúcar y platos al vapor.
Extirpar el páncreas es una decisión difícil cuyo objetivo es salvar una vida.
Incluso si el pronóstico es favorable, la vida futura requerirá supervisión médica y medicación por el resto de la vida. Pero esta operación dio a muchas personas la oportunidad de vivir.
Preparación para la cirugía
Inscripción: 18/05/2015 Mensajes: 6
¡Hola! Por favor, dígame cómo restaurar rápidamente el funcionamiento del recto y su sensibilidad después de una operación para extirpar un estoma. Se produce una evacuación incontrolada y líquida por el ano. ¿Cuánto tiempo durará el vaciado incontrolado? ¿Qué ejercicios debes hacer, qué dieta?
Registro: 16/10/2003 Mensajes: 4.520
¿Cuánto tiempo lleva el recto “desempleado”?
Según tengo entendido, ¿no realizó ningún entrenamiento en el muñón rectal antes de la cirugía reconstructiva?
E inmediatamente antes de la operación (cuando empezaron a planificarla), ¿también?
¿Y por qué las heces están sueltas? ¿También fluyó líquido a través del estoma antes de la operación?
Quizás haya disbiosis, entonces significa que mejorará la microflora. Adsorbentes.
Muchas gracias por la respuesta.
Kishka estuvo desempleada durante seis meses.
Se coloca al paciente en una posición cómoda acostado boca arriba. Además de la preparación habitual de la piel, se afeita cuidadosamente la piel alrededor del ano artificial y se inserta una gasa esterilizada en la abertura de la colostomía.
Progreso de la operación.
Sosteniendo un trozo de gasa en la luz intestinal, se realiza una incisión ovalada a través de la piel y el tejido subcutáneo alrededor de la colostomía. El cirujano inserta su dedo índice en el estoma como guía para evitar cortar la pared intestinal o la abertura peritoneal mientras se separan la piel y el tejido subcutáneo mediante técnicas contundentes y cortantes.
En los casos en que el estoma ya lleva algún tiempo en vigor, antes de proceder al cierre, se debe extirpar el anillo de tejido cicatricial en la unión de la mucosa y la piel. Continuando sosteniendo el dedo índice en la luz del intestino, el cirujano hace una incisión con unas tijeras alrededor del borde del pliegue mucoso.
Esta incisión se realiza a través de la capa seromuscular hasta la submucosa, teniendo cuidado de crear capas separadas para el cierre. Tirando del borde de la mucosa con unas pinzas, se cierra en dirección transversal al eje longitudinal del intestino.
Utilice una sutura continua tipo Connell hecha de catgut fino o suturas discontinuas hechas de seda fina 0000 en una aguja francesa. Después de cerrar la membrana mucosa, la capa seroso-muscular previamente creada, libre de grasa, se une con suturas interrumpidas de Halstead hechas de seda fina.
Después de retirar el estoma, la herida se lava varias veces y se colocan toallas limpias alrededor de la herida. Se retiran todos los instrumentos y materiales, se cambian los guantes y se cierra la herida únicamente con instrumentos limpios.
La parte cerrada del intestino se sujeta por un lado, mientras se separa la fascia adyacente con unas tijeras curvas. La separación de la fascia del intestino se ve facilitada por la exposición de las suturas de seda colocadas previamente para asegurar el intestino durante la colostomía.
Con este método de cierre, no se abre la cavidad peritoneal. El cirujano comprueba la permeabilidad del intestino con el pulgar y el índice.
Si accidentalmente se hace un pequeño orificio en el peritoneo, se cierra con cuidado con suturas interrumpidas hechas de seda fina. La herida se lava repetidamente con solución salina tibia.
La línea de sutura se presiona con unas pinzas mientras se aproximan los bordes de la fascia suprayacente con suturas de seda 00 interrumpidas. Se puede retirar un drenaje de goma en la esquina inferior de la herida.
El tejido subcutáneo y la piel se cierran en capas como de costumbre. Algunas personas optan por no cubrirse la piel debido a la posibilidad de infección.
Después de una cirugía radical, muchos pacientes comen aproximadamente los mismos alimentos que antes de la cirugía. Sin embargo, algunos alimentos pueden causar molestias y por lo tanto deben incluirse en la dieta diaria sólo 2-3 meses después de la cirugía.
Dependiendo de la etapa del proceso, la ubicación del tumor y otras características, se prescribe uno de los tipos de intervención quirúrgica: resección (corte), extirpación (extirpación), amputación. La resección es la extirpación de un segmento del recto. . Para tumores malignos en el recto, se realiza resección anterior, abdominal-anal y resección de Hartmann.
La resección anterior está indicada cuando la neoplasia maligna se localiza en las porciones ampular superior o rectosigmoidea del recto. Como regla general, se realiza para tumores detectados en una etapa temprana.
La intervención quirúrgica consiste en movilizar y cortar parte del recto y el colon sigmoide con su posterior conexión. La anastomosis se crea manualmente mediante suturas discontinuas en dos filas o mediante un dispositivo especial.
Como resultado de dicha intervención quirúrgica, se conservan las funciones del esfínter anal, es decir, no se requiere la creación de una colostomía (un ano artificial) para el cáncer de las secciones ampulares superior y media de la misma. el recto.
Pruebas: análisis de sangre generales, análisis de orina, análisis bioquímico sangre, coagulograma, determinación de grupo sanguíneo y factor Rh. Estudio de marcadores de enfermedades infecciosas: hepatitis viral, sífilis, VIH.
Electrocardiograma. Radiografía de los órganos del tórax.
Examen de ultrasonido de los órganos abdominales. Examen por un terapeuta.
Para las mujeres: examen por parte de un ginecólogo. Para determinar con mayor precisión la extensión del tumor, se puede prescribir una resonancia magnética de los órganos pélvicos.
Se requiere una biopsia del tumor para determinar el alcance de la extirpación del tejido (para tipos de tumores menos diferenciados, se deben ampliar los límites del tejido extirpado).
oncología; necrosis (muerte) del tejido; prolapso rectal o prolapso del intestino sin la capacidad de retroceder el órgano y con la ineficacia de los métodos de tratamiento conservadores.
bazo, vesícula biliar, parte superior del estómago.
La operación para extirpar el páncreas es la siguiente. El médico abre la cavidad abdominal en la zona del páncreas. Dependiendo de la gravedad de la enfermedad, se extirpa parte del páncreas o el órgano completo, así como otros órganos dañados por la enfermedad. A continuación, se sutura la incisión y se asegura con grapas especiales.
Para evitar complicaciones después de la cirugía, al paciente se le prescribe una dieta estricta. En los primeros días posteriores a la cirugía el paciente deberá ayunar. Se le permite beber aproximadamente 1,5 litros de agua pura sin gas al día. La ingesta diaria de agua debe dividirse en varias porciones y beberse en pequeños sorbos.
Después de unos días, se permite incorporar a la dieta del paciente té sin azúcar y tortilla de clara de huevo al vapor. Puedes comer gachas de trigo sarraceno o arroz cocidas en agua o leche desnatada.
Después de una semana, puede agregar a su dieta una pequeña cantidad de pan, requesón bajo en grasa y mantequilla. Las sopas de verduras, especialmente las de repollo, serán beneficiosas. Antes de usar, se deben moler bien todos los ingredientes de la sopa.
El principio fundamental de la dieta después de la extirpación del páncreas es el contenido máximo de proteínas en los platos y la ausencia casi total de grasas y carbohidratos. Debes reducir tu consumo de sal a no más de 10 gramos por día y dejar de comer azúcar por completo. En cualquier caso, el paciente debe saber exactamente qué se puede comer con pancreatitis del páncreas.
Toda la dieta diaria debe dividirse en 5-6 comidas. Las porciones deben ser pequeñas. Deben consumirse lentamente, masticando bien. Los alimentos deben contener una gran cantidad de vitaminas. Además, se recomienda tomar vitaminas y minerales en comprimidos. Especial atención al régimen hídrico del cuerpo. La ingesta diaria de agua después de la cirugía debe ser de 1,5 a 2 litros.
Después de la extirpación del páncreas, debe dejar de fumar y beber alcohol por completo. Limite también el consumo de patatas, dulces, harinas, bebidas carbonatadas y café fuerte. No se recomienda estrictamente el consumo de alimentos grasos, fritos y ahumados.
Además de una nutrición adecuada y seguir una dieta estricta, conviene evitar cualquier estrés, ya que la extirpación de un órgano ya supone un gran estrés para el organismo.
Además, papel importante juegos de comida. Puedes vivir mucho tiempo sin páncreas si sigues una dieta estricta.
Los primeros días después de la operación el paciente se ve obligado a ayunar. Los médicos solo permiten beber agua mineral sin gas.
Es necesario beber un litro de líquido al día, pero no de una vez, sino en pequeñas porciones. Al cabo de unos días, se les permite beber un poco de té, sopa sin sal y una tortilla elaborada únicamente con proteínas, al vapor.
Puedes comer gachas de trigo sarraceno o arroz, pero hay que cocerlas en agua o leche. Después de una semana, puedes agregar un poco de pan, mantequilla y requesón a tu dieta.
También se permiten sopas de verduras sin repollo. Deben molerse completamente antes de su uso.
Tipos de estoma
La operación de ileostomía, como recordarás, se realiza por diversas indicaciones (cáncer, colitis ulcerosa, enfermedad de Crohn, traumatismos abdominales, divertículos, hemorragias, obstrucción intestinal, etc.), por lo que aquí consideraremos recomendaciones generales sobre nutrición y las sutilezas relacionadas. debido a su enfermedad, debe consultar con su médico.
En todos los casos, a menos que se le indique específicamente, debe evitar comer ciertos alimentos durante las primeras 4 a 6 semanas después de la ostomía.
Alimentos que deben excluirse de la dieta de un paciente con ileostomía
- La dieta no debe contener carnes ni aves con piel (salchichas, hot dogs, salchichas), carnes con especias, mariscos, mantequilla de maní, nueces, frutas frescas (excepto plátanos), jugos con pulpa, frutas secas (pasas, ciruelas pasas, etc.). .) .d.), frutas enlatadas, piñas enlatadas, bayas frescas o congeladas, hojuelas de coco;
- La dieta prohíbe “comer mucho”: verduras crudas, maíz crudo o hervido, champiñones, tomates, incluidos los guisados, palomitas de maíz, patatas asadas, verduras fritas, chucrut, frijoles, legumbres y guisantes;
- Evite los lácteos mezclados con frutas frescas (excepto plátanos), bayas, semillas y nueces. Rollos de nueces, semillas de amapola, salvado, semillas de sésamo, frutas o bayas secas, cereales integrales, granos de especias, bayas, hierbas como pimientos, clavos, semillas enteras de anís, semillas de apio, romero, semillas de comino y hierbas;
- La dieta no debe contener mermeladas, jaleas con semillas ni bebidas carbonatadas.
Con una colostomía, no hay problemas digestivos como ocurre con una ileostomía. En general, se debe llevar una “dieta regular, normal y equilibrada, con un volumen de líquido de aproximadamente 1,5 litros”.
Con una colostomía, las heces son más espesas y, por regla general, no requieren una dieta especial ni manipulación médica. La dieta implica la participación activa del paciente para determinar qué es adecuado para él y qué no.

El propio paciente comprende qué alimentos le provocan malestar, dolor abdominal y formación de gases, y los evita. El tema de la fibra en la dieta de los pacientes con colostomía se decide individualmente; en algunos pacientes la fibra mejora la función del estoma, mientras que en otros, por el contrario, provoca dolor abdominal y gases.
El estreñimiento con una colostomía no es infrecuente. A veces, la causa del estreñimiento durante una colostomía son los analgésicos narcóticos u otros medicamentos.
Además, el estreñimiento durante una colostomía puede deberse a la falta de líquido. Para el estreñimiento durante una colostomía, primero se recurre a una corrección dietética; agregar frutas y verduras a los alimentos generalmente ayuda a hacer frente a la retención de heces y no requiere terapia complementaria con laxantes.
A veces hay que hacer un enema para una colostomía. Esto se describe en el artículo sobre el cuidado de la colostomía.
Dependiendo de la localización, las colostomías se clasifican en varios tipos: transversales, ascendentes y descendentes.

Una transversostomía se forma en la zona superior del abdomen, en el colon transverso.
Para evitar daño a los nervios, el estoma transversal se coloca más cerca del ángulo esplénico izquierdo.
Una colostomía transversa está indicada para obstrucciones intestinales o patologías oncológicas, lesiones traumáticas y diverticulitis y anomalías congénitas del colon.
Progreso de la operación.
colostomía temporal de doble cañón
Lo más conveniente es formar una colostomía a partir del colon transverso o sigmoide, que tiene un mesenterio largo y es bastante fácil de extraer dentro de la herida;
La incisión de la colostomía se realiza por separado de la incisión de laparotomía principal.
La piel y la capa subcutánea se extirpan mediante una incisión circular. La aponeurosis se diseca transversalmente. Los músculos están separados. Se corta el peritoneo parietal y sus bordes se suturan a la aponeurosis. Esto crea un túnel para la extracción del intestino.
Se hace un agujero en el mesenterio del intestino movilizado y se inserta en él un tubo de goma. Al tirar de los extremos del tubo, el cirujano extrae un asa de intestino dentro de la herida.
En lugar del tubo se inserta una varilla de plástico o vidrio. Los extremos del palo se colocan en los bordes de la herida, el asa del intestino parece colgar de él. El asa intestinal se sutura al peritoneo parietal.
Después de 2-3 días, cuando el peritoneo parietal y visceral se han fusionado, se hace una incisión en el asa retirada (se perfora y luego se corta con un cuchillo eléctrico). La longitud de la incisión suele ser de 5 cm. La pared posterior sin cortar del intestino forma el llamado "espolón", un tabique que separa la rodilla proximal y distal del estoma.
Con una colostomía de doble cañón correctamente formada, toda la materia fecal se elimina a través del extremo aductor hacia el exterior. La mucosidad se puede liberar a través del extremo distal (salida) del intestino y se pueden administrar medicamentos a través de él.
El asa del intestino está muy separada de la piel y otras capas de la pared abdominal. Se refrescan los bordes del defecto intestinal y se sutura el defecto.
Se sumerge un asa de intestino en la cavidad abdominal. El peritoneo y la pared abdominal se suturan en capas.
La porción ostomizada del intestino se separa de la piel. Se aplican pinzas intestinales a ambos extremos del bucle.
Se reseca una sección de intestino con un asa expuesta y se realiza una anastomosis terminoterminal o terminolateral.
La razón más común para una colostomía permanente es el cáncer del recto ampular inferior y medio. Con tal localización del tumor, es casi imposible realizar una cirugía preservando el esfínter anal.
En este caso, el tratamiento según criterios oncológicos se considera radical: el propio tumor y los ganglios linfáticos regionales se extirpan lo más ampliamente posible. Si no hay metástasis a distancia, el paciente se considera curado, pero... tendrá que vivir sin recto.
Por tanto, la calidad de vida del paciente depende directamente de la calidad de la colostomía formada.
Después de colocar el estoma, el intestino tarda algún tiempo en sanar. Por tanto, el paciente recibe únicamente nutrición parenteral durante varios días. Se le permite beber líquido cada dos días.
Al tercer día después de la cirugía, se le permite ingerir alimentos líquidos y semilíquidos.
Tomará algún tiempo adaptarse a un estoma (desde varios meses hasta un año).
La pared intestinal expuesta a la piel estará hinchada durante algún tiempo después de la operación. Irá disminuyendo gradualmente de tamaño (se estabilizará en unas pocas semanas). La membrana mucosa del intestino excretado es roja.
Tocar el estoma durante el cuidado no causa dolor ni molestias, ya que la mucosa casi no tiene inervación sensible.
La primera vez después de la cirugía, las heces se expulsarán de forma continua. Poco a poco, podrás lograr su liberación varias veces al día.
No existe una dieta especial para pacientes con ostomía. La comida debe ser variada y rica en vitaminas.
Es recomendable comer en horarios estrictamente definidos 3 veces al día. La mayor parte de la comida debe consumirse por la mañana, seguida de un almuerzo menos denso y una cena más ligera. Beba suficiente líquido (al menos 2 litros). Los alimentos deben masticarse bien.
Tras unos meses de adaptación, el propio paciente aprenderá a determinar su dieta y a seleccionar aquellos productos que no le causen molestias. En un primer momento es recomendable ingerir alimentos que no contengan toxinas (carne hervida, pescado, papillas de sémola y arroz, puré de patatas, pasta).
Las personas con ostomías, como todos los demás, pueden experimentar estreñimiento o diarrea. Por lo general, los alimentos dulces, salados, que contienen fibra (verduras, frutas), el pan integral, las grasas, los alimentos fríos y las bebidas mejoran la peristalsis. Las sopas mucosas, el arroz, las galletas blancas, el requesón, los purés de cereales y el té negro reducen la peristalsis y retienen las heces.
Se deben evitar los alimentos que provocan una mayor formación de gases: legumbres, verduras y frutas con piel, repollo, bebidas carbonatadas, productos horneados, leche entera. Algunos alimentos producen un olor desagradable al digerirse, lo cual es muy importante en caso de una posible liberación involuntaria de gases por el estoma. Estos son huevos, cebollas, espárragos, rábanos, guisantes, algunos tipos de queso, cerveza.
Colostomía transversal.
gastrostomía; intestinal: ileostomía, colostomía;
La forma es convexa y retraída. Los hay de un solo cañón y de dos cañones. Dependiendo de la duración del uso: temporal y permanente.
Cada pocas horas, se debe lavar el tubo exterior con una solución de bicarbonato de sodio (4%) para eliminar cualquier resto de moco de la cavidad. Para prevenir la formación de inflamaciones y enfermedades de la piel, es necesario tratar el área alrededor del traqueosoma.
Para ello, humedezca bolas de algodón en un recipiente con una solución de furatsilina. Luego, con unas pinzas, secan el área de piel alrededor de la traqueotomía.
Después de lo cual se aplica ungüento de zinc o pasta de Lassara. El tratamiento se completa aplicando toallitas esterilizadas.
Asegure el vendaje con cinta adhesiva. Se recomienda periódicamente succionar el contenido de la tráquea, ya que a menudo los pacientes con traqueostomía no pueden toser por completo, lo que provoca un estancamiento de la mucosidad y, como resultado, dificultad para respirar.
Para realizar esta manipulación es necesario sentar al paciente en la cama y realizar un masaje manual en el pecho. Vierta 1 ml de bicarbonato de sodio (2%) en la tráquea a través del tubo para diluir la mucosidad.
Luego debe insertar un catéter traqueobronquial en el tubo. Al colocar una succión especial, se elimina la mucosidad de la tráquea.
El cuidado adecuado del estoma es extremadamente importante, ya que la interrupción de sus funciones puede provocar un paro respiratorio.
Se retira una gastrostomía del área abdominal para proporcionar nutrición a la persona en los casos en que el paciente no puede comer alimentos por sí solo. Así, la nutrición líquida o semilíquida se introduce directamente en el estómago.
Muy a menudo, esta condición es temporal, por ejemplo, en caso de lesiones graves y en el período postoperatorio. Por lo tanto, la gastrostomía en casos raros es permanente.
Cuando se restablece la función de ingesta independiente de alimentos, la sonda de gastrostomía se cierra quirúrgicamente.
Estoma gástrico: ¿qué es y en qué casos se establece? Cuando se aplica una gastrostomía, se saca un tubo de goma destinado directamente a transportar alimentos al estómago. Durante la alimentación, inserte un embudo para mayor comodidad y, entre comidas, sujete el tubo con un hilo o una pinza para la ropa.
Con una gastrostomía, el objetivo principal del cuidado es tratar la piel alrededor del orificio para prevenir la inflamación de la piel, la dermatitis del pañal y las erupciones cutáneas. El área de piel alrededor del estoma se trata primero con una solución de furatsilina usando bolas de algodón y pinzas, y luego con alcohol. Después de lo cual se lubrica con ungüento aséptico. El procedimiento se completa aplicando un vendaje.
El tratamiento del cáncer después de la cirugía para el diagnóstico de cáncer de recto (o lesiones malignas repetidas del recto) se reduce a aliviar los síntomas y prolongar la vida del paciente.
Método quirúrgico.
En la unidad de cuidados intensivos, una persona vuelve de la anestesia a un estado normal. Después de la operación, al paciente se le recetan analgésicos para aliviar las molestias y el dolor en la cavidad abdominal.
El médico puede prescribir anestesia inyectable (epidural o espinal). Para ello, se introducen en su cuerpo medicamentos que alivian el dolor mediante goteros.
Se coloca un drenaje especial en la zona de la herida quirúrgica, que es necesario para drenar el exceso de líquido acumulado, y al cabo de un par de días se retira.
Dependiendo de qué tipo de cirugía de colon se realice, el paciente tendrá un período de recuperación, tratamiento y plan de rehabilitación diferente después de la operación. Para evitar complicaciones y consecuencias peligrosas, se recomienda a los pacientes que se sometan a procedimientos de preparación y limpieza acordados con el médico, y si el paciente siente molestias, es necesario informarlo de inmediato.
Ejercicios de respiración
La rehabilitación incluye la realización de ejercicios de respiración. El paciente realiza inhalaciones y exhalaciones bajo la supervisión de un médico, porque afectan su bienestar y una ejecución incorrecta provocará un empeoramiento de la afección, náuseas y vómitos.
Los ejercicios de respiración son importantes en los casos en que el paciente ha tenido una operación importante y necesita un largo período de recuperación. Una respiración adecuada evitará el desarrollo de neumonía y problemas respiratorios.
Después de la cirugía de colon, el médico prescribe medicamentos que ayudan a eliminar el dolor y la inflamación. Se trata de fármacos analgésicos que se clasifican por tipo, en función de la intensidad del efecto.
Fisioterapia
La actividad física ayudará a restaurar la función de los órganos, mejorar la digestión, regular el peso y mejorar la condición durante el proceso de rehabilitación. Cuanto antes el paciente comience a moverse, más fácil será poner en marcha el cuerpo.
Pero hay que recordar que no a todo el mundo se le recomienda realizar los ejercicios de inmediato. Si el estado del paciente es grave o moderado, el médico recomendará primero realizar ejercicios ligeros de calentamiento, pero se realizan acostado, sin esfuerzo.
Cuando la salud del paciente mejora, las náuseas disminuyen, la temperatura baja, el médico seleccionará otro conjunto de actividad física. Debe obligarse a calentar con regularidad, luego la recuperación será más rápida.
Aproximadamente en uno de cada tres pacientes, que es el 25% del total, se detectan metástasis a distancia cuando se detecta cáncer. En el 19% de los pacientes, el cáncer se detecta en las etapas 1-2. Y sólo 1,5 pacientes conocen el diagnóstico durante los exámenes preventivos. Una gran cantidad de neoplasias ocurren en la etapa 3. Aproximadamente el 40-50% de los pacientes son portadores de tumores con metástasis a distancia.
El pronóstico de supervivencia del cáncer de recto es de 5 años. Esto incluye alrededor del 60% de los pacientes con cáncer.
Los residentes de EE.UU., Canadá y Japón son los más afectados por la enfermedad. EN Últimamente El cáncer de recto se ha convertido en un cáncer muy extendido en la Federación de Rusia.
Así, según las estadísticas, de cada 100 mil habitantes, 16 mil padecen cáncer de recto. Moscú y San Petersburgo se convirtieron en focos de morbilidad.
No hay una respuesta clara a la pregunta "¿Cuántas personas viven con una enfermedad como el cáncer colorrectal?" Los pacientes viven exactamente mientras el tumor se acerca a los límites de la capa mucosa.
Si no cruza la frontera, el 88% de los pacientes podrán vivir más de 5 años. Sin embargo, no debemos olvidar que el único factor pronóstico es la presencia/ausencia de metástasis regionales.
Por tanto, la probabilidad de metástasis regionales en los jóvenes es mucho mayor que en otros pacientes con este tumor.
examen médico; examen endoscópico del recto - rectoscopia; examen digital rectal del ano.
Una vez cada seis meses, se recomienda someterse a las siguientes medidas de diagnóstico: examen de ultrasonido de los órganos abdominales y examen fluorográfico de los pulmones. Si hay síntomas sospechosos de reanudación de la enfermedad, es importante, sin esperar a que se produzcan exacerbaciones, someterse a un diagnóstico completo mediante tomografía computarizada y resonancia magnética.
Cáncer de recto
El cáncer colorrectal es uno de los cánceres más comunes del tracto gastrointestinal. Esta patología ocupa el 4º lugar en la estructura nacional de incidencia de tumores malignos en hombres (5,7%) y el 2º lugar en mujeres (7,2%).
La tasa de recuperación del paciente después de la cirugía depende del tipo de cirugía y del volumen de intestino extirpado.
Ejercicios de respiración
A todos los pacientes quirúrgicos siempre se les prescriben ejercicios respiratorios: inhalaciones forzadas, exhalaciones o inflado de un globo. Estos ejercicios ayudan a ventilar adecuadamente los pulmones y previenen el desarrollo de complicaciones (bronquitis, neumonía). Los ejercicios de respiración deben realizarse con la mayor frecuencia posible, especialmente si el período de reposo en cama es prolongado.
Anestesia
La duración de la toma de analgésicos y su tipo depende de la gravedad del síndrome de dolor, que a menudo está determinada por el tipo de operación (laparotomía o laparoscópica). Después de las intervenciones abiertas, los pacientes generalmente reciben analgésicos narcóticos intramusculares (por ejemplo, droperidol) durante los primeros 1 a 2 días, luego se los transfiere a medicamentos no narcóticos (ketorolaco).
Después de las operaciones laparoscópicas, la recuperación es más rápida y, mientras aún están en el hospital, muchos pacientes son transferidos a medicamentos en tabletas (ketanov, diclofenaco).
Las suturas postoperatorias se inspeccionan y procesan todos los días y el vendaje también se cambia con frecuencia. El paciente debe vigilar las cicatrices y tratar de no rascarse ni mojarse. Si los puntos comienzan a soltarse, enrojecerse e hincharse, sangrar o el dolor es demasiado intenso, debe informar inmediatamente al personal médico.
Fisioterapia
El trato con cada paciente es estrictamente individual. Por supuesto, tanto el paciente como el médico están interesados en la verticalización temprana (la capacidad de ponerse de pie) y en la marcha independiente. Sin embargo, el paciente recibe permiso incluso para sentarse en la cama sólo cuando su condición realmente lo permite.
En un principio se le asigna una serie de tareas para realizar estando acostado en la cama (algunos movimientos con brazos y piernas). Luego se amplía el esquema de entrenamiento, se introducen gradualmente ejercicios para fortalecer la pared abdominal (después de que el cirujano se asegura de que los puntos estén intactos).
Cuando el paciente comienza a caminar de forma independiente, el conjunto de ejercicios incluye caminar por la sala y el pasillo por una duración total de hasta 2 horas.
Fisioterapia
Es extremadamente raro prescindir de la cirugía.
Inmediatamente después de la operación, el paciente es ingresado en la unidad de cuidados intensivos, donde se controlarán cuidadosamente las funciones del corazón, la respiración y el tracto gastrointestinal durante 1 a 2 días.
Se inserta un tubo en el recto, a través del cual se lava la luz intestinal con antisépticos varias veces al día.
Dentro de 2-3 días el paciente recibe nutrición parenteral, después de unos días es posible ingerir alimentos líquidos con una transición gradual a alimentos sólidos durante dos semanas.
Para prevenir la tromboflebitis, se colocan medias elásticas especiales en las piernas o se utilizan vendas elásticas.
Se recetan analgésicos y antibióticos.
Principales complicaciones tras la cirugía rectal
Sangrado. Daño a órganos vecinos. Complicaciones inflamatorias supurativas. Retención urinaria. Dehiscencia de suturas anastomóticas. Hernias postoperatorias. Complicaciones tromboembólicas.
Si se va a realizar una extirpación completa del recto con la formación de una colostomía permanente (ano antinatural), se debe advertir al paciente con antelación. Este hecho suele sorprender al paciente, a veces hasta el punto de rechazar categóricamente la operación.
Durante las primeras 4 a 6 semanas después de la cirugía rectal, el consumo de fibra gruesa es limitado. Al mismo tiempo, el problema de prevenir el estreñimiento se vuelve urgente.
Se permite comer carne y pescado hervidos, chuletas al vapor, pan de trigo duro, sopas con caldo suave, gachas, purés de verduras, verduras guisadas, guisos, productos lácteos, teniendo en cuenta la tolerancia a la leche, platos de pasta, huevos, purés de frutas, gelatinas. .
Bebidas: té, infusiones de hierbas, sin gas. agua mineral.
El volumen de líquido es de al menos 1500 ml por día.
Poco a poco, se puede ampliar la dieta.
El problema de prevenir el estreñimiento es urgente, por lo que se puede comer pan integral, verduras y frutas frescas, caldos ricos en carne, frutos secos y dulces en pequeñas cantidades.
Los pacientes con colostomía suelen experimentar molestias con el exceso de gases, por lo que deben estar atentos a los alimentos que pueden provocar un aumento de gases: leche, pan integral, frijoles, guisantes, nueces, bebidas carbonatadas, cerveza, productos horneados, pepinos frescos, rábanos, repollo, cebollas y algunos otros productos.
Incluso en ausencia de complicaciones, el proceso de rehabilitación después de la extirpación del páncreas lleva un largo período de tiempo, pero el pronóstico es favorable. Después de la operación, se prescribe una dieta estricta, grandes cantidades de medicamentos e inyecciones de insulina.
El cuerpo tardará mucho en recuperarse. El paciente será atormentado por sensaciones dolorosas durante mucho tiempo. Sin embargo, se pueden minimizar tomando analgésicos. El apoyo moral de familiares y amigos puede ser mucho más importante para el paciente.
Necrosis pancreática aguda. Estado de muerte casi instantánea del parénquima del órgano debido a la liberación de enzimas proteolíticas.
En realidad, el hierro se "derrite" bajo la influencia de su propio jugo. Si el paciente no se somete a una cirugía inmediata, morirá a causa de un shock séptico.
Neoplasma maligno. El cáncer más común es el de la cabeza del páncreas.
En las primeras etapas de la enfermedad, puede limitarse a la resección de la parte afectada del órgano, pero con la rápida progresión de la enfermedad es necesario extirparla por completo. Abuso de alcohol.
Es muy raro encontrar daños tan pronunciados en la glándula por derivados del estándar. En la mayoría de los casos, los pacientes padecen problemas hepáticos y de várices esofágicas.
Sin embargo, hay situaciones en las que el alcoholismo provoca la necrosis del parénquima. Obstrucción de los conductos excretores con piedras.
La pancreatitis calculosa rara vez causa la extirpación completa de un órgano, pero puede agravar significativamente la condición del paciente. Es necesario realizar eliminación de cálculos y tratamiento sintomático.
Es importante comprender que la pancreatectomía es un paso extremadamente radical. Es imposible predecir con precisión sus consecuencias. Por eso es posible decidirlo sólo en una situación crítica en la vida de una persona. Si existe la más mínima posibilidad de salvar un órgano, debes intentar hacerlo.
Estricto cumplimiento de la dieta. Sin un control cuidadoso de su dieta, será imposible lograr resultados satisfactorios.
Está prohibido ingerir alimentos grasos, fritos o ahumados. Básicamente, solo se pueden comer alimentos dietéticos que sean de fácil digestión.
Dado que se les ha extirpado el principal órgano digestivo y necesitan comer, los pacientes deben reemplazar artificialmente las sustancias proteolíticas con tabletas. Formación de diabetes mellitus tipo 1.
Esta consecuencia de la eliminación de la glándula se desarrolla en el 100% de los pacientes. Requiere tratamiento con inyecciones de insulina y una dieta estricta.
Desórdenes psicológicos. Uno de los puntos más importantes a trabajar.
A menudo, las personas que se han sometido a una cirugía no quieren existir así. Se retraen y se aíslan de los demás y se sienten inferiores.
En esta etapa es necesario ayudar a estos pacientes, hacerles comprender que muchas personas en el mundo viven bien con el mismo problema.
Artículos Relacionados
Extirpar el páncreas es una solución radical. ¿En qué condiciones se justifica la cirugía para extirpar la glándula?
¿Puede una persona vivir sin páncreas? ¿Cómo afectará la cirugía a su calidad de vida? ¿Qué hacer después de la eliminación? Las respuestas a estas y otras preguntas se presentan en el artículo.
Hay extirpación parcial y completa del órgano. En caso de daño importante a un órgano o tumor grande, cuando la extirpación parcial no ayuda, se extirpa toda la glándula.
Hay dos tipos de operaciones de eliminación. Si el tumor se localiza en la cabeza de la glándula, se extirpa la cabeza con un fragmento del intestino delgado.
A menudo es necesario extirpar parte del estómago con la vesícula biliar y los ganglios linfáticos. Si la formación está en la cola, se eliminan la cola, el cuerpo de la glándula y el bazo con los vasos.
Es difícil predecir de antemano cómo será la operación.
sangrado; infección; pancreatitis.
Incluso si no hay complicaciones, es necesaria una rehabilitación a largo plazo. Para que el cuerpo se recupere, se necesita tiempo y un estricto cumplimiento de las instrucciones del médico. Después de la extirpación de órganos, a menudo se observa una producción insuficiente de hormonas.
Además de la condición física, es importante la actitud psicológica. Es difícil sobreestimar la necesidad de apoyo moral, porque la cirugía es estresante para el cuerpo.
La extirpación del páncreas conduce a diabetes mellitus, desordenes metabólicos. El nivel moderno de la medicina permite a una persona vivir incluso sin un órgano tan importante.
En este caso, es necesario seguir una dieta estricta, controlar el estado de salud, realizar pruebas frecuentes, realizar una terapia de reemplazo hormonal de por vida (preparaciones enzimáticas: insulina o glucagón) y respetar el reposo en cama.
Si el páncreas se extirpó sólo parcialmente, la parte restante del órgano compensa la función perdida.
Quizás no necesite insulina ni hormonas y pueda limitarse a una dieta, un estilo de vida saludable y el control del azúcar en sangre.
3 Riesgo de complicaciones
A pesar de seguir todas las instrucciones médicas, pueden aparecer complicaciones en el postoperatorio. Muy a menudo, aparece irritación de la piel (o dermatitis periostomal).
Puede aparecer una erupción cerca del tubo excretor, acompañada de picazón o ardor. Como regla general, tales complicaciones se observan en pacientes que no aprendieron de inmediato cómo hacer frente correctamente a la tarea que tenían entre manos: procesar un agujero artificial.
No se debe descartar una reacción alérgica a los fármacos utilizados durante el tratamiento.
Ventajas y desventajas
El procedimiento suele ser de naturaleza vital y proporciona al paciente una vida normal después de una intervención quirúrgica radical por cáncer de sigmoide o recto.
Este hecho es la principal ventaja indiscutible del ano creado artificialmente.
Nutrición
Para que los macro y microelementos se absorban mejor, es necesario masticar bien los alimentos, lo que no solo mejorará la digestión, sino que también reducirá la probabilidad de obstrucción del tracto gastrointestinal. Consuma comidas pequeñas de 5 a 6 veces al día. La dieta debe incluir grasas, vitaminas, proteínas, carbohidratos y minerales.
No existe una dieta especial especializada para pacientes con colostomía, por lo que después de la cirugía no se esperan cambios significativos en la dieta del paciente.
En la colostomía lo único que hay que tener en cuenta es el efecto de cada producto sobre los procesos digestivos.
La dieta del paciente debe ser completa, conteniendo una determinada cantidad de hidratos de carbono, proteínas y grasas. Los alimentos incluidos en la dieta deben ser ricos en vitaminas y minerales, por eso las frutas y verduras son tan necesarias.
Los alimentos picantes, ácidos y grasos están completamente excluidos de la dieta del paciente y los platos de carne son limitados. Es importante el papel de un desayuno completo y la masticación minuciosa de cada trozo.
Las comidas deben incluir al menos cinco comidas y se debe controlar el tamaño de las porciones: deben ser pequeñas.
Cualquier paciente percibe con alegría el cierre de una colostomía, porque tiene la posibilidad, aunque no de forma inmediata, de enviar sus necesidades a través del ano, situado al final del recto, y no al estómago, y hacerlo por su cuenta. pedido. Sin embargo, para lograr la tan esperada normalización de las heces, es necesario hacer un largo camino para restaurar el funcionamiento del intestino grueso. ¿Cómo se realiza la operación para cerrar una colostomía y cuándo terminará el período de la vida asociado con muchos inconvenientes, llamado vida después de una colostomía?
Una colostomía tiene algunas ventajas sobre una ileostomía:A diferencia de una ileostomía, una colostomía es una abertura para extraer las heces del intestino grueso.
- Aunque incontrolable, las ganas de defecar son una oportunidad para prepararse mentalmente en unos minutos.
- Las heces prácticamente están formadas: la piel alrededor del estoma sufre menos irritación.
- El curso de la operación para aplicar una colostomía, al igual que el curso de la operación para cerrarla, consta de menos etapas.
- La dieta no es tan estricta.
- El período de recuperación dura entre 2 y 3 veces menos que si se cierra un estoma para el intestino delgado.
 El curso de la operación para cerrar una colostomía consta de las siguientes etapas:
El curso de la operación para cerrar una colostomía consta de las siguientes etapas:
- Con un estoma de doble cañón, se realiza una incisión entre dos orificios, y con un estoma de un solo cañón, la longitud de la incisión depende de la longitud de la incisión longitudinal del colon, que se realizó antes de la colostomía.
- Se extrae la sección del intestino donde se realizó la ostomía.
- En el caso de un cilindro doble, se suturan los orificios y en un cilindro simple, se conectan los extremos funcionales del intestino. Como regla general, el cierre de un estoma terminal (tipo de un solo barril) se realiza con la eliminación de una sección del intestino que se cortó longitudinalmente, más un 10-15% más allá de esta longitud, y esto ya es una resección del intestino, es decir, el intestino no funcionará como antes de la ostomía. Las consecuencias se expresan en deposiciones rápidas entre 15 minutos y 2 horas después de comer. En consecuencia, para aumentar la digestibilidad. sustancias útiles, debe comer varias veces más o cambiar a comidas frecuentes y ricas en calorías 5 veces al día o más. Por lo tanto, el procedimiento para cerrar un estoma doble es más fácil para el cirujano y el paciente que para cerrar un estoma único.
- Se cose cuidadosamente el tejido muscular y se aplica la sutura superior. Las suturas se aplican con hilos autoabsorbentes como el catgut.
- Se comprueba el grado de estanqueidad de la sección intestinal.
La operación puede incluir pasos adicionales, como trasplantar una sección del recto u otra sección del intestino grueso si hay un donante adecuado disponible.
La operación para extirpar una colostomía dura en promedio entre 100 y 120 minutos y, en algunos casos, hasta 3 horas. A pesar de que la cirugía reconstructiva está encomendada únicamente a profesionales, debido a las características fisiológicas del cuerpo de algunos pacientes, por ejemplo, problemas cardíacos, colostomía y eliminación del estoma, se puede realizar en 2 etapas con un descanso de varios días. Si el paciente no puede soportar la acción. anestesia general, la colostomía no se cierra hasta que el corazón pueda soportar la carga requerida.
Es posible restaurar completamente la funcionalidad anterior de los intestinos en el 40% de los casos. A menudo, tras cerrar una colostomía, pueden surgir complicaciones tanto en la zona del estoma donde se realizaron las acciones quirúrgicas, como en el funcionamiento del intestino después de un largo período. Las principales complicaciones surgen al retirar una colostomía terminal (colostomía terminal, ya que este tipo no es temporal).
 Al retirar el estoma de un solo cilindro y de dos cilindros, pueden ocurrir las siguientes complicaciones:
Al retirar el estoma de un solo cilindro y de dos cilindros, pueden ocurrir las siguientes complicaciones:
- Perforación o rotura del intestino en la zona del estoma.
- Prolapso rectal.
- Supuración o inflamación en la zona del antiguo estoma.
- La aparición de obstrucción en la zona de la ostomía debido a la acumulación de heces en la zona de las suturas.
- si los músculos del esfínter se han atrofiado o dañado;
- después de un largo ciclo de quimioterapia;
- si el epitelio velloso está atrofiado o dañado en más del 50%, es posible estasis fecal seguida de sepsis;
- si durante el estoma se extirpó más del 30% del tracto intestinal, excepto la salida del recto.
Recuperación
Como regla general, las complicaciones descritas anteriormente surgen cuando los procedimientos de restauración no se realizan correctamente en el período postoperatorio, que puede durar desde varias semanas hasta varios meses.
La fecha de finalización del complejo de rehabilitación postoperatoria solo puede ser anunciada por el médico tratante después de diagnosticar la afección intestinal.
La rehabilitación postoperatoria incluye una dieta adecuada y una rutina diaria estricta.
La dieta se ve así:- los primeros 3-5 días después de la cirugía: goteros con las sustancias necesarias;
- 5-12 días – papilla líquida con azúcar;
- 12-21 días – los alimentos, excepto las verduras y frutas crudas, se introducen gradualmente en la dieta;
- El repollo crudo, las cáscaras de manzana, los alimentos fritos y picantes, así como las legumbres y el maíz no deben consumirse durante 90 días o más después de la cirugía.
Si algunas enfermedades no se tratan, el paciente puede desarrollar complicaciones que sólo pueden eliminarse mediante cirugía.
En tales casos, los expertos recurren a un método llamado.
¿Lo que es?
Por colostomía se suele entender como un ano artificial. Durante la cirugía, los médicos lo conectan a la pared abdominal y lo sacan a través del peritoneo. Las heces resultantes se mueven a lo largo del tracto intestinal, llegan al pasaje designado y caen en una bolsa especializada.
A menudo, dicha intervención quirúrgica se realiza en el momento en que es necesario circunvalar el área rectal en la etapa postoperatoria, en caso de lesión, formación de tumores y desarrollo de procesos inflamatorios.
Si no es posible normalizar completamente el intestino inferior, la colostomía se vuelve permanente. Una persona sana puede controlar fácilmente los procesos de vaciado del canal digestivo. El esfínter es responsable de esto.
Un paciente con una colostomía defeca a través de un dispositivo artificial. En este caso, la funcionalidad digestiva del órgano no se ve afectada.
Indicaciones para el uso
La operación para cerrar una colostomía puede ser de corta duración o continua. En la infancia, a menudo se instala una colostomía de corta duración.
Las indicaciones de uso incluyen:
- obstrucción del pasaje intestinal con tumores;
- lesiones en las paredes intestinales como resultado de disparos o daños mecánicos;
- la presencia de patologías graves en forma de diverticulitis, tumores cancerosos, colitis isquémica, poliposis, colitis ulcerosa, abscesos de las paredes intestinales, perforación;
- recurrencia de cáncer en las estructuras del tejido urinario y uterino, canal cervical o recto;
- la presencia de proctitis complicada después del tratamiento con radiación para el cáncer del canal cervical;
- formación de interna a la vagina o la vejiga;
- medidas preparatorias preoperatorias contra la dehiscencia y supuración de la sutura;
- desarrollo de anomalías congénitas en forma de enfermedad de Hirschsprung, obstrucción por meconio en recién nacidos, subdesarrollo del ano;
- realizar resección rectosigmoidea cuando las suturas son inestables.
Las operaciones intestinales se pueden realizar con urgencia cuando la condición del paciente se complica por consecuencias adversas.

tipos de cirugia
La ubicación de la colostomía la determina únicamente el médico en función de los síntomas y los resultados de las pruebas. La presencia de cicatrices puede complicar la colocación de una ostomía. También vale la pena considerar el estado de la capa de grasa y las estructuras musculares.
Los pacientes pueden someterse a una colostomía o cierre. La intervención también se lleva a cabo mediante un método reconstructivo. Cada forma de manipulación tiene sus propias particularidades y requiere un enfoque específico.
Cubrir
Este tipo de manipulación se realiza bajo anestesia general.
- El esquema de funcionamiento es el siguiente:
- El médico hace una pequeña incisión que toca no solo la piel, sino también el tejido subcutáneo.
- La segunda etapa se basa en la separación de las estructuras musculares según la dirección de las fibras. Para evitar apretar el canal digestivo, el agujero se agranda. Además de todo esto, se tiene en cuenta el peso del paciente y la duración del estoma.
- Se saca el intestino con asas y se hace una pequeña incisión en ellas.
- Después de esto, se sutura el intestino a la fibra muscular del peritoneo y los bordes se fijan a la piel.
El sistema inmunológico resiste durante mucho tiempo, ya que percibe todas las manipulaciones como cuerpos extraños. Esto puede provocar agotamiento e inflamación del tejido, por lo que se requiere un tratamiento regular.

Clausura
Las cirugías para cerrar un estoma comúnmente se denominan colostomías. Una colostomía de corta duración se cierra sólo de dos a seis meses después de la aplicación. Este tipo de cirugía implica la eliminación de un meato anorrectal creado artificialmente.
La condición principal es la ausencia de barreras desde las áreas inferiores del tracto intestinal hasta el ano.
El esquema de operación se basa en lo siguiente:
- Aproximadamente a un centímetro del borde del estroma se disecan las estructuras tisulares y se separan los elementos adhesivos. Todos los movimientos deben ser lentos y cuidadosos.
- Luego se saca el intestino y se corta el borde junto con el agujero.
- Después de esto, se suturan ambos extremos del intestino y se devuelven al área abdominal.
- Usando contraste, se verifica que la costura esté ajustada. Si todo es normal, se sutura la herida.
Manipulaciones reconstructivas y restauradoras.
Este tipo de intervención quirúrgica se prescribe para pacientes con una colostomía temporal, que se aplica en las partes inferiores del intestino. Muchos pacientes piensan que una vez cerrado el estoma, la funcionalidad digestiva vuelve completamente a la normalidad. Pero no es así.
Incluso si todo ha ido bien, puede suceder que alguna zona haya perdido su capacidad de funcionar.
Se considera que el período más óptimo para cerrar una colostomía son los primeros tres a doce meses después del procedimiento. Sólo en tales casos se puede esperar lograr un endurecimiento exitoso de los tejidos intestinales sin complicaciones.

Seguir una dieta después del procedimiento.
La vida después de una colostomía implica seguir una dieta estricta para restaurar la función intestinal.
Una nutrición adecuada excluye de la dieta:
- condimentos y especias picantes;
- consumo excesivo de bebidas carbonatadas, kvas y cerveza;
- productos formadores de gas en forma de judías, ajo y col;
- alimentos grasos y fritos;
- Alimentos que provocan irritación de las estructuras del tejido intestinal. Estos incluyen grosellas, frambuesas, uvas y cítricos.
Para que la rehabilitación sea más rápida, se excluye por completo la ingesta de alimentos durante los dos primeros días. Solo puedes mojar tus labios con agua tibia.
Si el estado del paciente es normal, se deben introducir agua y alimentos licuados en la dieta. Es mejor comer poco a poco, pero con frecuencia. Los alimentos deben hervirse o cocerse al vapor. Al mismo tiempo, los platos deben contener un mínimo de sal.

Consecuencias adversas
La colostomía es uno de los procedimientos más serios. Por lo tanto, pueden ocurrir algunas complicaciones graves durante la operación.
Secreción de naturaleza específica.
Las estructuras del tejido intestinal producen moco, que actúa como lubricante para facilitar el movimiento de las deposiciones. Cuando se extrae una sección del ano y se realiza una colostomía, se libera una mucosidad pegajosa, similar a la clara de huevo.
Pero después de la liquidación del órgano, pueden surgir complicaciones en forma de vetas purulentas o sanguinolentas. Este proceso indica infección o daño al tejido intestinal.
Bloquear los orificios del estoma
Las consecuencias adversas pueden incluir el bloqueo del orificio del estoma. Este fenómeno se produce como resultado de la adhesión de partículas de alimentos. Luego, el paciente se quejará de heces blandas, hinchazón del estoma, flatulencias, náuseas y vómitos.
Si el paciente sospecha el desarrollo de complicaciones, se recomienda excluir por completo los alimentos sólidos de la dieta y también masajear la zona abdominal cerca de la boca del estoma. Las medidas reconstituyentes incluyen consumir grandes cantidades de líquido y tomar baños calientes. Estos procesos ayudarán a relajar las estructuras de los músculos abdominales.

hernia de paracolostomía
Este tipo de complicación implica la protrusión del canal intestinal a través del tejido muscular peritoneal. En este caso, se forman bultos debajo de la piel cerca de la boca del estoma.
Los vendajes especiales que sostienen los músculos abdominales ayudarán a evitar el desarrollo de consecuencias adversas. También debes controlar cuidadosamente tu peso y evitar levantar objetos pesados.
A menudo, las hernias se eliminan mediante métodos conservadores. Pero en algunas situaciones se requiere una intervención quirúrgica urgente.
El postoperatorio puede provocar otras complicaciones desagradables en forma de fístulas, prolapso o anomalía de la colostomía, estrechamiento del intestino, isquemia, fuga de desechos hacia la zona abdominal, obstrucción del tracto digestivo, necrosis tisular y procesos purulentos.
Es posible restablecer el funcionamiento del órgano y evitar el desarrollo de complicaciones graves, pero sólo en esa situación si se siguen todas las recomendaciones del médico. Las recomendaciones médicas incluyen medidas higiénicas obligatorias en el área de la colostomía y el cumplimiento de una dieta estricta.
Lea también...
- ¿Me casaré? Adivinación en línea. Adivinación para un nuevo conocido. Adivinación con naipes Adivinación por un amigo
- Morozov Nikolay Aleksandrovich Nikolay Morozov Narodnaya Volya
- Puedes cocinar patatas fritas en el microondas Cómo hacer tus propias patatas fritas en el microondas
- Pepinos encurtidos crujientes en frascos