Co to jest Mycoplasma hominis i jak się przenosi? Objawy mykoplazmozy u mężczyzn Oznaki uszkodzenia układu moczowo-płciowego
W przypadku zakażenia Mycoplasma hominis objawy nie zawsze pojawiają się. Drobnoustrój ten może długo żyć w drogach moczowo-płciowych, nie wywołując reakcji zapalnych.
Ale w pewnych momentach populacja bakterii wzrasta. W rezultacie powodują zapalenie cewki moczowej, zapalenie pęcherza moczowego i zapalenie wewnętrznych narządów płciowych u mężczyzn i kobiet.
Zaostrzenie mykoplazmozy występuje na tle niedoboru odporności i antybiotykoterapii. Może się to zdarzyć w czasie ciąży lub w przypadku innych infekcji przenoszonych drogą płciową.

- Pierwsze objawy
- Objawy zapalenia cewki moczowej
- Objawy zapalenia pęcherza moczowego
- Objawy u dzieci
- Objawy powikłań
- Objawy uszkodzenia stawów
- Objawy niepłodności
- Objawy HIV
Okres inkubacji Mycoplasma hominis
Mykoplazmy przenoszone są poprzez kontakt seksualny. Nie udowodniono przenoszenia wirusa w gospodarstwach domowych.
Dzieci mogą zarazić się od matek w macicy lub podczas porodu.
Najczęstszą drogą zakażenia jest droga płciowa. Następnie objawy Mycoplasma hominis nie pojawiają się natychmiast. Muszą minąć co najmniej 2-3 tygodnie, zanim wystąpią procesy zapalne w drogach moczowo-płciowych.
Czasami objawy pojawiają się znacznie dłużej. Ponieważ Mycoplasma hominis jest uważana za bakterię oportunistyczną.
Aby wystąpiła patogenność, wymagane są pewne warunki. Mycoplasma hominis często występuje w drogach moczowo-płciowych klinicznie zdrowych osób.
Pierwsze objawy
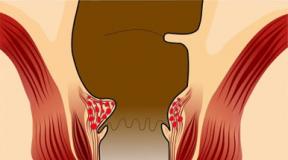
Początkowe objawy zwykle pojawiają się w cewce moczowej. Mykoplazmy kolonizują cewkę moczową.
Pierwszym objawem może być dyzuria. To zespół objawów wskazujących na zaburzenia układu moczowego.
Mogłoby być:
- szybciej
- bolesny
- trudny
Częste oddawanie moczu obserwuje się z powodu podrażnienia receptorów cewki moczowej.
A podczas rozprzestrzeniania się na mykoplazmę, hominis na szyję Pęcherz moczowy możliwe są silne, niekontrolowane pragnienia. Pacjent często chodzi, ale ilość wydalanego moczu jest niewielka.
Podczas przechodzenia moczu przez cewkę moczową może wystąpić ból.  Dzieje się tak na skutek podrażnienia uszkodzonej błony śluzowej cewki moczowej.
Dzieje się tak na skutek podrażnienia uszkodzonej błony śluzowej cewki moczowej.
U mężczyzn zdarzają się przypadki, gdy po zakażeniu Mycoplasma hominis oddawanie moczu staje się trudne. Jest to spowodowane obrzękiem cewki moczowej.
U mężczyzn jest cieńszy niż u kobiet. Dlatego w przypadku obrzęku możliwy jest powolny strumień moczu.
Mykoplazmy mogą również infekować prostatę. Zwłaszcza jeśli istnieją już ogniska przewlekłego stanu zapalnego.
Skutkiem jego obrzęku mogą być także trudności w oddawaniu moczu. Czasami w moczu wykrywane są ślady krwi.
Mycoplasma hominis charakteryzuje się wydzieliną z narządów płciowych. Zwykle nie są intensywne. Często pozostają niezauważone przez pacjenta. Ponieważ wydzielina jest śluzowa i nie ropna.
Kobiety mogą je mylić z różnymi fizjologicznymi wydzielinami z pochwy. Różnią się jednak tym, że mają nieprzyjemny zapach.
Pojawiają się na tle procesu zapalnego. W połączeniu z innymi objawami zapalenia cewki moczowej.
Objawy zapalenia cewki moczowej
Cewka moczowa staje się punktem wejścia infekcji w przypadku zakażenia u mężczyzn i kobiet. Chociaż u kobiet błona śluzowa pochwy może również ulec zapaleniu.
W przypadku zapalenia cewki moczowej osoby zakażone mykoplazmą cierpią na następujące objawy:
- ból podczas oddawania moczu
- wydzielina z cewki moczowej
- zaczerwienienie w obszarze wylotu
- ból podczas stosunku płciowego, w efekcie – odmowa życia intymnego
W nocy gromadzi się wydzielina. Mogą powodować sklejanie się ścian cewki moczowej. Pierwsze oddanie moczu po nieprzespanej nocy może być trudne.
Objawy zapalenia pęcherza moczowego
Czasami Mycoplasma hominis prowadzi do rozwoju zapalenia pęcherza moczowego. 
Częściej objawy tej choroby występują u kobiet. Ich cewka moczowa jest znacznie krótsza niż u mężczyzn. Dlatego Mycoplasma hominis wznosi się do pęcherza. Powoduje zapalenie pęcherza moczowego.
Objawy tej choroby są następujące:
- ból w dolnej części brzucha
- obecność śluzu lub ropy w moczu (nici są wykrywane podczas badania)
- częste oddawanie moczu
- uczucie zalegania moczu w pęcherzu
Może wystąpić fałszywa potrzeba oddania moczu. Mogą wystąpić natychmiast po kolejnej wizycie w toalecie.
Zapalenie pęcherza moczowego wywołane mykoplazmą ma zwykle łagodny przebieg kliniczny. Nie wydziela się duża ilość ropy. Nie ma oznak zatrucia.
Pacjenci nie mają podwyższonej temperatury ciała, nie mają osłabienia ani bólu głowy. Nie występuje odruchowe zatrzymanie moczu w wyniku skurczu wypieracza. W ten sposób objawy zapalenia pęcherza moczowego wywołanego zakażeniem Mycoplasma hominis różnią się od nieswoistego zapalenia bakteryjnego.
Objawy zapalenia jelita grubego wywołanego przez Mycoplasma hominis u kobiet
U kobiet Mycoplasma hominis może powodować zapalenie pochwy. Ten patologiczny proces nazywa się zapaleniem jelita grubego. W przypadku mykoplazmozy może występować zarówno w postaci ostrej, jak i przewlekłej.
Kobieta skarży się na swędzenie pochwy. W tym samym czasie może wystąpić stan zapalny zewnętrznych narządów płciowych. Pojawia się wydzielina.
Podczas badania wykrywa się zaczerwienienie błony śluzowej pochwy. Możliwe są małe, punktowe krwotoki.
Stosunek seksualny staje się bolesny. Dlatego kobiety często odmawiają intymności. Jeśli podczas stosunku płciowego nie odczuwa się bólu, pojawia się on po jego zakończeniu. 
Objawy kliniczne mogą ulec poprawie nawet bez leczenia. Ale Mycoplasma hominis pozostaje w organizmie. W każdej chwili może spowodować ponowne zapalenie pęcherza.
Objawy uszkodzenia jąder u mężczyzn
Mycoplasma hominis czasami atakuje jądra u mężczyzn. Zazwyczaj takie zapalenie orchiepididymitis występuje podostro lub przewlekle. Towarzyszy im dokuczliwy ból w mosznie.
Bolesne odczucia są często trwałe, chociaż mogą się nasilić po:
- aktywność fizyczna
- stosunek seksualny
- ucisk mechaniczny na mosznę, nawet niewielki
Podczas badania palpacyjnego stwierdza się obrzęk wyrostka robaczkowego i jądra.
Często wykrywa się obrzęk. Może wystąpić zaczerwienienie skóry moszny. Jego fałdy są wygładzone.
W ejakulacie może znajdować się krew.
Objawy u dzieci
Dzieci mogą zarazić się mykoplazmozą poprzez stosunek płciowy, jeśli zaczną stosunki intymne przed 18. rokiem życia. W tym przypadku ich objawy są takie same jak u dorosłych pacjentów. Różnica polega jednak na tym, że objawy kliniczne są zwykle bardziej wyraźne.
U dzieci Mycoplasma hominis rzadko powoduje jakiekolwiek objawy. Znacznie częściej zapalenie cewki moczowej, zapalenie pęcherza moczowego lub zapalenie jelita grubego występuje w ostrej postaci.
Noworodki również cierpią na mykoplazmozę. Zakażają się przez łożysko w macicy. Możliwe jest również przeniesienie infekcji podczas porodu.
U dzieci Mycoplasma hominis może atakować różne narządy. Oczy, nerki i płuca mogą ulec zapaleniu. Dlatego mykoplazmoza jest bardzo niebezpieczna dla kobiety w ciąży.
Objawy powikłań
Podstępność mykoplazmozy polega na tym, że często ma ona łagodny przebieg. Chorobie albo nie towarzyszą żadne objawy, albo ma minimalne objawy kliniczne.
Pacjent przez długi czas nie odwiedza lekarza. Patologia może trwać latami. W rezultacie pojawiają się komplikacje. Czasami są dość ciężkie.
Mykoplazmy mogą powodować niepłodność u obu płci. Mogą wywołać chorobę Reitera. Są to odczynowe procesy zapalne, które atakują głównie stawy. Ale mogą również wpływać na inne narządy.
Objawy uszkodzenia stawów
Reaktywne zapalenie stawów to proces zapalny, który atakuje stawy, gdy ognisko zapalne jest zlokalizowane w innej części ciała. Czasami rozwija się na tle długotrwałej mykoplazmozy. Ryzyko patologii znacznie wzrasta, gdy przewlekłe ognisko zapalne zlokalizowane jest w gruczole krokowym u mężczyzn.
Najczęściej zapalenie dotyczy tylko jednego stawu. Z reguły jest to duży staw kończyna dolna. Rzadziej dochodzi do zapalenia stawów rąk: łokcia, barku.
Czas trwania reaktywnego zapalenia stawów wywołanego przez Mycoplasma hominis wynosi średnio sześć miesięcy. Co więcej, stan zapalny trwa nadal, nawet jeśli mykoplazmoza została już wyleczona. Przecież nie jest to spowodowane przez same bakterie.
Ta „szalejąca” odporność powoduje uszkodzenie stawów. Po ustąpieniu stanu zapalnego, po pewnym czasie może on powrócić. Dzieje się tak w 50% przypadków. U 20% pacjentów dochodzi do stanu zapalnego rozcięgna podeszwowego lub ścięgna Achillesa.
Patologia objawia się bólem podczas chodzenia.
W przypadku mykoplazmozy reaktywne procesy zapalne mogą wpływać na skórę.
Czasami pojawia się rogowacenie i wrzody w jamie ustnej.
W rzadkich przypadkach zapalenie nerek, struktur układu sercowo-naczyniowego lub mózg.
Objawy niepłodności
Mycoplasma hominis może powodować niepłodność zarówno u mężczyzn, jak iu kobiet. Staje się to możliwe, gdy proces zapalny jest zlokalizowany w wewnętrznych narządach płciowych.
U kobiet mykoplazma może powodować zapalenie macicy.
Kiedy funkcjonalna i podstawna warstwa endometrium jest zaangażowana w proces patologiczny, pojawia się zapalenie błony śluzowej macicy.
Może mieć charakter przewlekły. W tym przypadku proces wzrostu endometrium zostaje zakłócony. Staje się cienki i nie uzyskuje niezbędnej trójwarstwowej struktury kilka dni po owulacji. W związku z tym endometrium nie może przyjąć zarodka.
Nawet jeśli jajo zostanie zapłodnione i dotrze do macicy, po prostu umiera, ponieważ nie można go wszczepić w błonę śluzową macicy. Bardzo często Mycoplasma hominis, jeśli zostanie wykryta w endometrium, jest częścią flory mieszanej. Zdarzają się przypadki, gdy bakteria ta spowodowała stan zapalny jajowody.
Przy długotrwałym przebiegu zapalenia jajowodów ich drożność może być upośledzona. Jest to obarczone niepłodnością jajowodów. Rozwija się tylko wtedy, gdy dotknięte są obie rurki. Jeśli tylko jeden z nich stanie się nieprzejezdny, ciąża jest możliwa, ale jej prawdopodobieństwo jest zmniejszone.
Uszkodzenie jajowodów przez Mycoplasma hominis jest również niebezpieczne, ponieważ zwiększa ryzyko ciąży pozamacicznej. Jeśli zapłodnione jajo jest przyczepione do rurki, można je następnie usunąć. Co więcej, nie jest to najgorszy wynik ciąży jajowodowej.
Jeśli nie zostanie zdiagnozowana, zagraża życiu kobiety. Przecież rura może pęknąć w każdej chwili.
Niepłodność występuje w przypadku mykoplazmozy u mężczyzn.
Kiedy prostata jest uszkodzona, produkcja wydzieliny zostaje zakłócona. Konieczne jest utrzymanie żywotnej aktywności męskich komórek rozrodczych. Jakość nasienia pogarsza się, a ciąża staje się niemożliwa.
Kiedy jądra ulegają zapaleniu, spermatogeneza zostaje zakłócona.
Jest to proces powstawania plemników. W przypadku mężczyzn powinno to trwać nieprzerwanie. Kiedy jest zaburzona, liczba plemników w ejakulacie maleje, a wzrasta odsetek morfologicznie nieregularnych form komórek rozrodczych.
Czasami Mycoplasma hominis powoduje obustronne zapalenie nasieniowodu. W tym przypadku rozwija się obturacyjna niepłodność męska.
Plemniki produkowane są przez jądra. Ale nie mogą dostać się do cewki moczowej, a zatem do pochwy kobiety. Ponieważ „rurki”, którymi poruszają się komórki rozrodcze, zostają zablokowane w wyniku długotrwałego procesu zapalnego.
Mycoplasma hominis bez objawów
Bardzo często Mycoplasma hominis występuje bezobjawowo.
Dlatego rozpoznanie mykoplazmozy ustala się tylko wtedy, gdy:
- istnieje proces zapalny
- nie zidentyfikowano żadnych innych patogenów niż mykoplazma, które mogłyby ją wywołać
Sam fakt wykrycia mykoplazm nie jest wskazaniem do leczenia. Wielu wenerologów uważa, że skoro nie ma objawów, to nie ma się czym martwić.
W rzeczywistości Mycoplasma hominis jest niebezpieczna, nawet jeśli nie występuje zapalenie dróg moczowo-płciowych, a oto dlaczego:
- choroba może uaktywnić się w dowolnym momencie
- każda dodatkowa infekcja będzie znacznie poważniejsza
- mykoplazma może rozprzestrzeniać się na wewnętrzne narządy płciowe
- nosiciel Mycoplasma hominis zaraża inne osoby
- z mykoplazmozą u kobiet często pogarsza się w czasie ciąży i zagraża jej normalnemu przebiegowi
Z tych powodów w przypadku wykrycia Mycoplasma hominis lepiej jest natychmiast podjąć leczenie. Nie należy czekać na objawy lub samoistną aborcję z rozpoczęciem leczenia.
Kiedy objawy ustąpią po leczeniu
Jeśli występują objawy mykoplazmozy, to po leczeniu znikają one dość szybko. Sam przebieg terapii trwa od 10 do 14 dni. Ale po 3-5 dniach antybiotykoterapii wydzielina może ustać.
Znikają objawy dysuryczne i objawy zapalenia cewki moczowej. Nie oznacza to, że należy przerwać leczenie. Przebieg antybiotyków należy zakończyć do końca.
Każdy choroba zakaźna, w tym mykoplazmozę, leczy się przez tyle dni, ile trwają objawy, plus kolejne 3-4 dni.
Objawy HIV
Bardzo często mykoplazmy łączą się z innymi chorobami przenoszonymi drogą płciową. Mykoplazmoza może również wystąpić na tle wirusa HIV. Jeśli wirus niedoboru odporności nie spowodował jeszcze wyraźnych zaburzeń odporności, choroba będzie postępować jak zwykle.
Mycoplasma hominis może przez długi czas nie dawać objawów. Lub ma minimalne objawy kliniczne.
Ale przy ciężkim niedoborze odporności choroba postępuje szybko. Populacja mykoplazmy rośnie. Rozciąga się do dolnych odcinków układu moczowo-płciowego. Rozwija się zapalenie pęcherza moczowego, zapalenie jajowodów, zapalenie jąder i zapalenie gruczołu krokowego. Pojawiają się inne infekcje.
Zwiększa się ryzyko powikłań mykoplazmozy.
Po leczeniu objawy Mycoplasma hominis powróciły
Zdarza się, że dana osoba przeszła leczenie przeciw mycoplasma hominis i objawy ustąpiły. Ale czas mija i pojawiają się ponownie.
Dlaczego to się dzieje?
Powody są następujące:
- Pacjent nie powrócił do pełnego zdrowia
- Nie przeszedł diagnostyki kontrolnej i nie był przekonany, że mycoplasma hominis nie występuje już w jego układzie moczowo-płciowym
- Osoba ponownie została zarażona
Możesz odgadnąć przyczynę, wykonując badanie krwi. Wykrycie przeciwciał klasy G wskaże, że infekcja nie ustąpiła.  Ponieważ nie są syntetyzowane bezpośrednio po zakażeniu.
Ponieważ nie są syntetyzowane bezpośrednio po zakażeniu.
Produkcja tych immunoglobulin zajmuje dużo czasu. Jeśli nie wykryto przeciwciał G, ale wykryto immunoglobuliny M, najprawdopodobniej mówimy o ponownej infekcji. W każdym przypadku konieczne jest poddanie się drugiemu cyklowi terapii.
Jeśli jest to zaostrzenie starej infekcji, lekarz może zmienić lek. Zwłaszcza jeśli nawrót nastąpił w krótkim czasie od poprzedniego stanu zapalnego. Jeśli infekcja nawróci, nie ma konieczności zmiany antybiotyku.
Jednak przed rozpoczęciem leczenia należy upewnić się, że to Mycoplasma hominis ponownie spowodowała objawy. Aby to zrobić, należy zbadać nie tylko mykoplazmozę, ale także inne choroby przenoszone drogą płciową.
W naszej klinice możesz wykonać niezbędne badania i poddać się leczeniu. Pracują tu doświadczeni wenerolodzy, którzy pomogą Państwu pozbyć się wszelkich infekcji dróg moczowo-płciowych.
Jeśli podejrzewasz Mycoplasma hominis, skontaktuj się z autorem tego artykułu, wenerologiem z Moskwy z wieloletnim doświadczeniem.
Mycoplasma hominis jest jednym z 16 rodzajów mykoplazm, które można znaleźć w organizmie. Jest klasyfikowany jako warunkowo patogenny, ale w pewnych warunkach może wywoływać patologię, której leczenie odbywa się w warunkach ambulatoryjnych. Rozważmy przyczyny, oznaki i metody zwalczania patogenu.
Mykoplazmoza - przyczyny
Mykoplazma u kobiet jest zawsze obecna w mikroflorze pochwy. Jego stężenie jest niskie i powoduje chorobę. Wraz z pogorszeniem się odporności miejscowej i rozwojem procesu zapalnego obserwuje się zwiększony wzrost i reprodukcję tego drobnego mikroorganizmu. Następujący pacjenci są predysponowani do wystąpienia mykoplazmozy:
- kobiety o dużej aktywności seksualnej;
- współistniejące patologie układu moczowo-płciowego – rzęsistkowica, rzeżączka;
- kobiety w ciąży.
Mycoplasma hominis jest mniej patogenna niż inne typy. Ale mikroorganizm często znajduje się w rozmazie, gdy wykrywane są inne choroby układu moczowo-płciowego: zapalenie cewki moczowej, zapalenie pęcherza moczowego, odmiedniczkowe zapalenie nerek. Lekarze nazywają takie patologie bezpośrednio czynnikiem prowokującym, który powoduje szybki wzrost warunkowo patogennej mikroflory.
W jaki sposób przenoszona jest Mycoplasma hominis?
Do pierwotnego zakażenia mykoplazmą dochodzi podczas porodu. W trakcie rozwoju płodu wzdłuż kanału rodnego matki, która jest nosicielką tego drobnoustroju, obserwuje się przenikanie patogenu do dróg moczowo-płciowych dziewcząt. Ponadto możliwe jest również zakażenie wewnątrzmaciczne przez łożysko (bardzo rzadko). Rozważając Mycoplasma hominis i drogi przenoszenia patogenu, lekarze na pierwszym miejscu stawiają drogę płciową. Stosunek płciowy bez zabezpieczenia z nosicielem drobnoustrojów prowadzi do zakażenia. Czynnikami predysponującymi do tego są:
- częsta zmiana partnerów seksualnych;
- rozwiązłe stosunki seksualne.
Mykoplazma u kobiet – objawy
Mykoplazmoza u kobiet, której objawy wymieniono poniżej, ma ukryty przebieg. Z tego powodu kobiety dowiadują się o obecności choroby po pewnym czasie od zakażenia. Często mikroorganizm wywołuje inne choroby układu moczowo-płciowego, podczas diagnozy których wykrywane są mykoplazmy. Te mikroorganizmy często prowokują:
- zapalenie macicy i przydatków;
- odmiedniczkowe zapalenie nerek.
Bezpośrednie objawy tych patologii często wskazują na mykoplazmozę. Mikoplazmozie, której objawy nie pojawiają się natychmiast po zakażeniu, towarzyszy obfita wydzielina z dróg rodnych. Zjawisko to powoduje uczucie pieczenia, które nasila się podczas oddawania moczu. Dyskomfort i nieprzyjemne doznania mogą również towarzyszyć stosunkowi seksualnemu. Cechą choroby wywoływanej przez Mycoplasma hominis jest występowanie okresów remisji – kiedy objawy znikają na jakiś czas, a następnie pojawiają się ponownie.

Mykoplazmoza - okres inkubacji
Mykoplazmoza u kobiet objawia się po 3-55 dniach. Ten długi okres inkubacji wyjaśnia trudność w zdiagnozowaniu choroby we wczesnych stadiach. Objawy choroby są bardziej wyraźne u mężczyzn. Często patologię diagnozuje się podczas wspólnego badania małżonków przed planowaniem ciąży. Oczywiste objawy choroby u kobiet pojawiają się dopiero w okresie zaostrzenia chorób zapalnych układu moczowo-płciowego. Niektóre panie mogą ignorować okresowe pieczenie bez szukania pomocy medycznej.
Wydzielina z mykoplazmozy
Rozmnażaniu się w układzie rozrodczym patogenu, takiego jak mykoplazma, objawy choroby, o których mowa powyżej, towarzyszy pojawienie się wyładowań świetlnych. Jednocześnie ich charakter może być inny. Częściej jest to wydzielina śluzowa o małej objętości. Ich spontaniczne zniknięcie krótki okres stwarza złudne poczucie wyzdrowienia. Pojawienie się patologicznej wydzieliny po 2-3 tygodniach w większej objętości często zmusza dziewczynę do konsultacji z ginekologiem.
Mycoplasma hominis – diagnostyka
Diagnoza patologii przeprowadzana jest kompleksowo. Analiza mykoplazmozy pozwala zidentyfikować patogen nawet przy niskich stężeniach. Pobiera się wymaz z pochwy, szyjki macicy i cewki moczowej. Badanie to poprzedzone jest badaniem kobiety na fotelu ginekologicznym, podczas którego lekarz może zauważyć zmiany w obrębie szyjki macicy. Zmiany te stają się bezpośrednio powodem do kompleksowego zbadania pacjenta.
Analiza mykoplazmy
Wysiew mykoplazmy przeprowadza się poprzez pobranie materiału z cewki moczowej, pochwy i szyjki macicy. Po pobraniu materiału jest on badany pod mikroskopem i oceniany. Dodatkową metodą diagnozowania patologii, która pomaga zidentyfikować patogen w niskich stężeniach, jest PCR. Reakcja ta wykrywa obecność DNA patogenu w próbce krwi, dzięki czemu patologię można zdiagnozować nawet przy braku klinicznych objawów choroby.

Mykoplazma jest w normie
Rozmaz na mykoplazmę określa obecność mikroorganizmów oportunistycznych. Jednak niewielka ich ilość jest dozwolona i jest normalna. Z tego powodu podczas diagnozy ginekolog zwraca uwagę na stężenie mykoplazm w wynikach analizy. Graniczy stan prawidłowy wynosi 104 CFU/ml. Podczas wykonywania PCR pacjent otrzymuje wynik pozytywny – mykoplazmy są obecne we krwi (nosicielstwo lub ostre stadium mykoplazmozy) i wynik negatywny – mykoplazm nie ma. Analizę tę stosuje się jako analizę uzupełniającą.
Mykoplazma – leczenie
Mykoplazma u kobiet, której objawy i leczenie zależą bezpośrednio od rodzaju patogenu, często jest rozpoznawana w późnym stadium. Wymaga to długotrwałej terapii. Podstawą leczenia są leki przeciwbakteryjne mające na celu zahamowanie wzrostu i rozwoju patogenu. Leki dobierane są z uwzględnieniem wrażliwości, dlatego recepta realizowana jest na podstawie wyników badań laboratoryjnych.
Aby wykluczyć Mycoplasma hominis, leczenie przeprowadza się kompleksowo. Obydwoje partnerzy seksualni muszą przejść kurs. Oprócz antybiotyków i zabiegów fizjoterapeutycznych w leczeniu mykoplazmozy stosuje się następujące grupy leków:
- immunomodulatory;
- przeciwgrzybicze;
- przeciwpierwotniakowe.
Mykoplazmoza – leczenie, leki
Schemat leczenia mykoplazmozy ustalany jest indywidualnie. Przepisując kurs, lekarze biorą pod uwagę ciężkość choroby, jej stadium i obecność współistniejących patologii ginekologicznych. Przed leczeniem mykoplazmozy określa się rodzaj patogenu. Podstawą terapii są preparaty tetracyklinowe:
- tetracyklina;
Makrolidy są również skuteczne w walce z mykoplazmą, do których zalicza się:
- klarytromycyna;
- Azytromycyna.
Lekarze często przepisują fluorochinolony jako alternatywne środki przeciwbakteryjne:
- cyprofloksacyna;
- Ofloksacyna.
Przebieg antybiotyków trwa 3-7 dni. Jednocześnie przepisywane są leki przeciwgrzybicze w celu zahamowania wzrostu i reprodukcji infekcji grzybiczych, które występują w wyniku długotrwałego stosowania antybiotyków. W takim przypadku przepisuje się:
- klotrimazol;
- Nystatyna.
Na ostatnim etapie, aby przywrócić i normalizować mikroflorę pochwy, użyj:
- Wagilak;
- Gynoflor.

Mykoplazmoza - konsekwencje u kobiet
Przedwczesne wykrycie Mycoplasma hominis u kobiet może wywołać choroby układu moczowo-płciowego. Ze względu na brak wyraźnych objawów po zakażeniu Mycoplasma hominis, patogen wykrywa się w trakcie diagnozowania istniejącej choroby układu rozrodczego. Często mykoplazmoza utajona powoduje zaburzenia w układzie rozrodczym takie jak:
- zrosty w miednicy;
- poporodowe zapalenie błony śluzowej macicy;
- ciąża pozamaciczna;
- bezpłodność.
Unikanie przypadkowych związków intymnych i stosowanie antykoncepcji barierowej pomaga chronić przed infekcją. Kobieta powinna regularnie badać się u ginekologa, dobrze się odżywiać i monitorować swój stan. układ odpornościowy. Konieczna jest terminowa eliminacja ognisk zapalnych w tkankach układu moczowo-płciowego.

Charakterystyka mykoplazmy
 Patogenne właściwości mykoplazmy są związane z obecnością antygenów, toksyn, enzymów agresywnych i adhezyn. Te ostatnie są wykorzystywane przez drobnoustroje do wczesne stadia do mocowania na komórkach nabłonkowych. Toksyny przenikają do krwi, przyczyniając się do rozwoju leukopenii, krwotoku i obrzęku. Najbardziej chorobotwórcza jest Mycoplasma hominis, która u kobiet najczęściej powoduje stany zapalne narządów płciowych. Jak przenosi się mykoplazmoza?
Patogenne właściwości mykoplazmy są związane z obecnością antygenów, toksyn, enzymów agresywnych i adhezyn. Te ostatnie są wykorzystywane przez drobnoustroje do wczesne stadia do mocowania na komórkach nabłonkowych. Toksyny przenikają do krwi, przyczyniając się do rozwoju leukopenii, krwotoku i obrzęku. Najbardziej chorobotwórcza jest Mycoplasma hominis, która u kobiet najczęściej powoduje stany zapalne narządów płciowych. Jak przenosi się mykoplazmoza?
Metody infekcji

Istnieją różne drogi zakażenia, z których najczęstsza jest przenoszona drogą płciową. Możliwe jest przeniesienie zakażenia podczas rozwoju płodu lub porodu. Ponieważ mikroorganizm jest niestabilny w środowisku zewnętrznym, jego rozprzestrzenianie się za pomocą środków domowych jest niemożliwe.
Czynnikami prowokującymi, które przyczyniają się do zwiększonej proliferacji bakterii, są:
- długotrwałe stosowanie leków przeciwbakteryjnych i hormonalnych;
- stres;
- stany niedoborów odporności;
- alkoholizm;
- zaburzenia endokrynologiczne;
- bakteryjne zapalenie pochwy;
- interwencje chirurgiczne.
 Ryzyko infekcji jest wysokie, jeśli dana osoba uprawia rozwiązłość i nie używa prezerwatywy. Najczęściej chorobę diagnozuje się u kobiet nieprzestrzegających zasad higieny osobistej, homoseksualistów i osób chorych na inne choroby przenoszone drogą płciową.
Ryzyko infekcji jest wysokie, jeśli dana osoba uprawia rozwiązłość i nie używa prezerwatywy. Najczęściej chorobę diagnozuje się u kobiet nieprzestrzegających zasad higieny osobistej, homoseksualistów i osób chorych na inne choroby przenoszone drogą płciową.
Objawy
Bakteria może spowodować natychmiastowy rozwój choroby lub może pozostać w organizmie nie dając żadnych objawów. Jeśli istnieje taki czy inny powód, aktywuje się mykoplazma, powodując pojawienie się wyraźnych objawów. objawiające się stanem zapalnym:
- cewka moczowa;
- Pęcherz moczowy;
- prostata;
- nerka

U kobiet najczęściej stwierdza się:
- zapalenie pochwy;
- zapalenie szyjki macicy;
- zapalenie błony śluzowej macicy;
- zapalenie jajowodu.
Długotrwały przebieg procesu zapalnego może prowadzić do niepłodności. Konieczne jest terminowe rozpoczęcie leczenia mykoplazmozy układu moczowo-płciowego.
Głównymi objawami zakażenia u mężczyzn są ból i pieczenie w kanale moczowym, uczucie ciężkości w okolicy pachwiny, promieniujące do odbyt, problemy z erekcją.
Aktywacja mykoplazmy u kobiet w ciąży może przyczynić się do uszkodzenia mózgu, nerek, skóry i narządów wzroku płodu. Zakażone dziecko ma niską masę ciała ze względu na upośledzony przepływ krwi. Śmierć może nastąpić w pierwszych dniach po urodzeniu. Zakażenie w pierwszym trymestrze znacząco zwiększa ryzyko samoistnego poronienia. W przypadku infekcji okołoporodowej rozwija się zapalenie opon mózgowo-rdzeniowych lub zapalenie płuc.
Jak wykryć patogen
 Rozpoznanie zakażenia mykoplazmą rozpoczyna się od badań laboratoryjnych, badania pacjenta i wywiadu lekarskiego. Testy serologiczne umożliwiają wykrycie bakteryjnego DNA. Materiałem do analizy jest wydzielina z pochwy, wymaz z cewki moczowej i mocz. Preparat barwi się i bada pod mikroskopem. Jeśli podczas PCR wykryje się DNA czynnika zakaźnego, mówimy o obecności mykoplazmozy układu moczowo-płciowego.
Rozpoznanie zakażenia mykoplazmą rozpoczyna się od badań laboratoryjnych, badania pacjenta i wywiadu lekarskiego. Testy serologiczne umożliwiają wykrycie bakteryjnego DNA. Materiałem do analizy jest wydzielina z pochwy, wymaz z cewki moczowej i mocz. Preparat barwi się i bada pod mikroskopem. Jeśli podczas PCR wykryje się DNA czynnika zakaźnego, mówimy o obecności mykoplazmozy układu moczowo-płciowego.
Test ELISA pomaga wykryć przeciwciała przeciwko mykoplazmie we krwi. Wynik uważa się za ujemny, jeśli wszystkie typy wskaźników mają znak (-). W obecności przeciwciał klasy IgG mówimy o powstaniu odporności na bakterię. Jeśli obecne są specyficzne komórki typu 2, konieczna jest dalsza diagnostyka i leczenie. Brak przeciwciał we krwi po terapii świadczy o jej skuteczności. Aby określić wrażliwość na leki przeciwbakteryjne, wydzielinę narządów płciowych umieszcza się na pożywce.
Środki terapeutyczne
Za najskuteczniejsze uważa się antybiotyki o szerokim spektrum działania (doksycyklina), makrolidy (azytromycyna), fluorochinolony (Cifran), środki przeciwpierwotniakowe (Trichopol) i miejscowe środki antyseptyczne (czopki metronidazolowe). Maść Oflokain stosowana jest w leczeniu narządów płciowych u mężczyzn. Aby zapobiec kandydozie, która często występuje podczas leczenia infekcji bakteryjnych, przepisuje się nystatynę, flukonazol, klotrimazol. Probiotyki służą normalizacji mikroflory pochwy.
Interferon i Polyoksydonium przywracają funkcje układu odpornościowego i zwiększają odporność organizmu. W przypadku bólu przepisywane są niesteroidowe leki przeciwzapalne. Dodatkowo zaleca się przyjmowanie multiwitamin. Podlewanie wywarem z rumianku i szałwii Miramistin pomaga złagodzić ten stan. Obydwoje partnerzy powinni być leczeni z powodu mykoplazmozy w tym samym czasie. W przeciwnym razie ryzyko ponownej infekcji pozostaje, a terapia staje się bezużyteczna. Miesiąc po zakończeniu kuracji przeprowadza się badanie kontrolne.
Zapobieganie mykoplazmozie układu moczowo-płciowego obejmuje leczenie zdrowy wizerunekżycie. Należy odmówić przypadkowych kontaktów seksualnych, przestrzegać zasad higieny intymnej i używać prezerwatywy podczas seksu z nieznanym partnerem. Aktywacji infekcji mykoplazmą zapobiega się poprzez terminową eliminację ognisk infekcji w organizmie. W przypadku mykoplazmozy nie należy samoleczyć; jeśli dana osoba wykazuje objawy choroby, powinna udać się do lekarza i rozpocząć przyjmowanie leków.
18 713
Mykoplazmoza i ureaplazmoza to proces zapalny narządów układu moczowo-płciowego, wywołany odpowiednio przez mykoplazmy lub ureaplazmy.
Jak dochodzi do zakażenia mykoplazmą i ureaplazmą?
- Zakażenie może nastąpić poprzez każdy rodzaj kontaktu seksualnego bez zabezpieczenia (pochwowy, ustny, analny) z nosicielem infekcji. W zależności od stanu organizmu (przede wszystkim układu odpornościowego) prawdopodobieństwo przeniesienia mykoplazmy i ureaplazmy podczas jednorazowego stosunku płciowego bez zabezpieczenia wynosi 5-60%. Kobiety są najczęściej bezobjawowymi nosicielkami zakażenia, natomiast mężczyźni zarażają się poprzez kontakt seksualny.
- Możliwe jest także przeniesienie patogenu w macicy lub podczas porodu z zakażonej matki. Prawdopodobieństwo infekcji sięga 50-80%.
- Codzienna droga zakażenia (na siłowni, na basenie, przez ręcznik, naczynia, brudne ręce itp.) jest praktycznie niemożliwa, ponieważ mykoplazmy nie mogą żyć poza ciałem.
- Zwierzęta również nie mogą być źródłem i nosicielem mykoplazmy i ureaplazmy.
Co dzieje się po zakażeniu mykoplazmami i ureaplazmami?
Sam fakt przeniesienia patogenu nie oznacza, że koniecznie doprowadzi on do choroby.
W zależności od tego, czy mykoplazmy powodują choroby, czy pokojowo współistnieją z ludźmi, wyróżnia się je:
- Przenoszenie mykoplazm lub ureaplazm. W tym przypadku mykoplazmy są przedstawicielami naturalnej mikroflory organizmu i nie powodują żadnych zmian w drogach moczowo-płciowych. Nie objawia się to klinicznie.
- Rozwój choroby - mykoplazmoza lub ureaplazmoza. Z reguły dzieje się to wraz ze spadkiem odporności miejscowej i ogólnej. W tym przypadku w narządach układu moczowo-płciowego rozwija się proces zapalny.
Jakie są rodzaje mykoplazmozy i ureaplazmozy?
Jeżeli mimo wszystko przeniesienie patogenu doprowadziło do rozwoju choroby, wówczas w zależności od czasu jej wystąpienia i nasilenia objawów wyróżnia się:
- Świeże, tj. nowa mykoplazmoza lub ureaplazmoza. W zależności od nasilenia objawów może mieć charakter ostry lub powolny.
- Przewlekły, który charakteryzuje się przebiegiem bezobjawowym i czasem trwania choroby dłuższym niż 2 miesiące. Przewlekła infekcja może okresowo się nasilać pod wpływem różnych czynników.
Objawy mykoplazmozy i ureaplazmozy.
Ponieważ Mykoplazma i ureaplazma to bakterie spokrewnione, a charakter infekcji i objawy są bardzo podobne.
Okres wylęgania może trwać od 2 do 5 tygodni, po czym pojawiają się pierwsze oznaki infekcji.
Mykoplazmoza i ureaplazmoza charakteryzują się brakiem wyraźnej odpowiedzi immunologicznej organizmu, brakiem objawów infekcji, długim przewlekłym przebiegiem i brakiem stabilnej odporności. Wszystko to tłumaczy się charakterystyką samych patogenów - mykoplazm i ureaplazm.
Mykoplazmoza i ureaplazmoza nie mają żadnych specyficznych objawów, które konkretnie by na nie wskazywały. Wszystkie objawy kliniczne są prawie takie same jak w przypadku innych infekcji układu moczowo-płciowego.
Jednak ostre objawy mykoplazmozy i ureaplazmozy są niezwykle rzadkie.
Najczęściej obserwuje się usunięte lub utajone formy tych infekcji z szybką przewlekłością procesu.
W takim przypadku zwykle nie pojawiają się żadne skargi lub są one tak nieznaczne i szybko znikają bez żadnego leczenia, że po prostu nie zwraca się na nie uwagi. Ale w pewnych warunkach organizmu, na przykład pod wpływem stresu, poprzednie objawy pojawiają się ponownie.
Charakterystyczną cechą mykoplazmozy jest to, że jako monoinfekcja występuje jedynie u 10-15% pacjentów, w pozostałych przypadkach występuje wraz z innymi drobnoustrojami. Spośród nich w 25 - 30% przypadków - razem z chlamydią. Mykoplazmy często można spotkać w przypadku rzęsistkowicy, rzeżączki i chlamydii, wyróżnia się tzw. infekcje mieszane: mykoplazma-rzęsistkowica, mykoplazma-chlamydia, mykoplazma-rzeżączka.
A jeśli początkowo mykoplazmoza i ureaplazmoza występują jako niskoobjawowe zapalenie cewki moczowej lub zapalenie sromu i pochwy, to gdy staje się przewlekłe, proces zapalny wpływa na głębsze partie - jajowody, jajniki, prostatę, jądra.
Objawy mykoplazmozy i ureaplazmozy u kobiet:
Rzadko obserwuje się objawy świeżej mykoplazmozy i ureaplazmozy u kobiet. Najczęściej są to bezobjawowi nosiciele mykoplazm.
Ale nawet jeśli choroba wystąpi, proces zapalny w narządach moczowo-płciowych podczas zakażenia mykoplazmą u kobiet jest łagodny i często prawie nam nie przeszkadza. Świeża mykoplazmoza objawia się zapaleniem cewki moczowej, pochwy i szyjki macicy. Jednak patologiczna wydzielina z pochwy w tych chorobach nie zawsze występuje. Ponadto bez testów nie da się ich odróżnić od normalnego wyładowania.
Jeśli jednak uskarżanie się się zdarzają, często wyglądają tak:
- Lekka, przezroczysta wydzielina z pochwy, może trochę większa niż zwykle.
- Lekki ból i pieczenie podczas oddawania moczu.
- Brązowawe plamienie przed lub po menstruacji.
- Ból w podbrzuszu i podczas stosunku płciowego.
- Lekkie swędzenie zewnętrznych narządów płciowych.
- Wizyta u lekarza z reguły wiąże się z powikłaniami mykoplazmozy, na przykład niepłodnością, poronieniem, nieregularnymi miesiączkami, zapaleniem jajników itp.
Ureaplazmy w przeciwieństwie do mykoplazm nie mają zdolności do głębokiej inwazji, dlatego uszkadzają jedynie powierzchowny nabłonek zewnętrznych narządów płciowych.
Objawy ureaplazmozy i mykoplazmozy u mężczyzn
U mężczyzn nosicielstwo występuje znacznie rzadziej niż u kobiet, a świeża mykoplazmoza powoduje zapalenie cewki moczowej i napletka. Zakażenia te również nie budzą szczególnego niepokoju u mężczyzn, jednak objawy choroby pojawiają się częściej i są bardziej wyraźne niż u kobiet.
- Umiarkowany ból i pieczenie w okolicy penisa, nasilające się podczas oddawania moczu lub stosunku płciowego.
- Zaczerwienienie i podrażnienie gąbek cewki moczowej.
- Lekka przezroczysta wydzielina z cewki moczowej.
- Nieprzyjemne odczucia lub bolesność w okolicy jąder.
- Dokuczliwy ból i dyskomfort w dolnej i głębokiej części brzucha, a także w okolicy krocza.
- Może wystąpić pewne osłabienie siły działania.
Powikłania mykoplazmozy układu moczowo-płciowego, ureaplazmozy.
- Poronienie (poronienie samoistne lub przedwczesny poród). Często związane z procesami autoimmunologicznymi. Zakażenie mykoplazmą prowadzi w 70 - 80% przypadków do przerwania ciąży.
- Powikłana ciąża - późna zatrucie, wielowodzie, zagrożenie poronieniem, przedwczesne odklejenie się łożyska i jego nieprawidłowe przyczepienie. Częściej wiąże się z procesami autoimmunologicznymi.
- Zapalenie cewki moczowej, zapalenie pęcherza moczowego, odmiedniczkowe zapalenie nerek, kamica moczowa.
- Zapalenie błony śluzowej macicy, zapalenie jajowodu, zapalenie jajowodu i jajowodów, zapalenie przydatków, zapalenie szyjki macicy i nadżerka szyjki macicy.
- Zapalenie spojówek.
- Choroby autoimmunologiczne (najczęściej zapalenie stawów kolanowych, skokowych i biodrowych).
- Zapalenie najądrza z dokuczliwym bólem w pachwinie, kroczu, mosznie, powiększeniem najądrza i zaczerwienieniem skóry moszny.
- Zapalenie gruczołu krokowego z częstym bolesnym oddawaniem moczu, bólem w podbrzuszu i kroczu, zmniejszoną erekcją i potencją, bolesnym, usuniętym wczesnym orgazmem. Jeżeli w wydzielinie gruczołu krokowego znajduje się więcej niż 104 jednostki tworzące kolonie na 1 ml mykoplazm lub ureaplazm, oznacza to, że patogeny te powodują zapalenie gruczołu krokowego.
- Niepłodność kobieca i męska. U kobiet z długotrwałym przebiegiem procesu zapalnego dochodzi do zmian w jajowodach i błonie śluzowej macicy. U mężczyzn spermatogeneza zostaje zaburzona: zmniejsza się liczba plemników i ich ruchliwość, pojawiają się w nich formy niedojrzałe i zmiany morfologiczne.
- Zakażenie wewnątrzmaciczne płodu.
- Mykoplazmy i ureaplazmy są zdolne do wywoływania zmian chromosomalnych w komórkach, w tym w komórkach płciowych (plemniku i komórkach jajowych). Może to powodować samoistne poronienia, a także nieprawidłowości chromosomalne u płodu wady wrodzone rozwój.
Na wizycie u ginekologa nawet całkowicie zdrowa kobieta może otrzymać wyniki badań, które wykażą mykoplazmę. Warunkowo patogenna flora, którą lekarze biorą pod uwagę tylko w przypadku wysokich mian, jest dość powszechna.
Jeśli wzrost flory jest bardzo aktywny i istnieją przesłanki do obniżenia układu odpornościowego, wówczas diagnozuje się mykoplazmozę. Zastanówmy się, co to jest i jakie metody leczenia mogą pokonać te mikroorganizmy.
Powoduje
Dlaczego mykoplazma występuje u kobiet i co to jest? Mykoplazma jest uważana za najmniejszą formę organizmów należących do rodziny Mycoplasmataceae. Uważa się, że jest to skrzyżowanie organizmów jednokomórkowych z wirusami i bakteriami wielokomórkowymi.
Mimo to naukowcy mają tendencję do uważania ich (mykoplazm) bardziej za wirusy, ponieważ nie mają błony komórkowej. W rodzinie Mycoplasmataceae występują dwa rodzaje mikroorganizmów, mykoplazma i ureaplazma, które mogą powodować rozwój wielu różnych chorób.
Źródłem zakażenia jest osoba z jawną lub bezobjawową mykoplazmozą. Zakażenie przenoszone jest drogą kropelkową (w przypadku mykoplazmozy układu oddechowego), drogą płciową (w przypadku mykoplazmozy układu moczowo-płciowego) i wertykalną (z matki na płód - częściej w przypadku mikoplazmozy układu moczowo-płciowego).
Okres inkubacji choroby wynosi od 3 dni do 5 tygodni, średnio 15-19 dni.
Objawy mykoplazmy u kobiet
 Z reguły obecność mykoplazm w organizmie charakteryzuje się wymazanymi, mało objawowymi postaciami. Około 10-20% kobiet nie odczuwa żadnych wyraźnych objawów mykoplazmy, dopóki stresująca sytuacja, taka jak poronienie lub ciężka hipotermia, nie aktywuje infekcji, często prowadząc do dość poważnych powikłań.
Z reguły obecność mykoplazm w organizmie charakteryzuje się wymazanymi, mało objawowymi postaciami. Około 10-20% kobiet nie odczuwa żadnych wyraźnych objawów mykoplazmy, dopóki stresująca sytuacja, taka jak poronienie lub ciężka hipotermia, nie aktywuje infekcji, często prowadząc do dość poważnych powikłań.
Mykoplazmoza układu moczowo-płciowego u kobiet objawia się to jako:
- (gardnereloza);
- mykoplazmowe zapalenie cewki moczowej;
- zapalenie macicy, jajowodów i jajników;
- mykoplazmoza jest często łączona z i.
Podstępność mykoplazmy u kobiet polega na tym, że choroba może przebiegać całkowicie bezobjawowo przez wiele lat. W tym okresie kobieta jest nosicielką infekcji i może przenieść ją na swoich partnerów seksualnych.
Diagnostyka
Diagnostyka mykoplazmozy układu moczowo-płciowego opiera się na metodzie PCR (reakcja łańcuchowa polimerazy), która polega na określeniu DNA mykoplazm. Stosują także klasyczną metodę hodowli, polegającą na wysianiu materiału na podłoże płynne i ponownym zasianiu go na podłożu stałym.
Mykoplazmy identyfikuje się na podstawie fluorescencji kolonii po dodaniu specyficznych surowic odpornościowych. Serologiczne metody wykrywania mykoplazm to reakcja wiązania dopełniacza (CFR) i pośrednia reakcja aglutynacji (IRGA).
Jako materiał do badania laboratoryjne U kobiet pobiera się wymaz z szyjki macicy, przedsionka pochwy, cewki moczowej i odbytu oraz pierwszą porcję moczu rano.
Leczenie mykoplazmy u kobiet
Diagnozując mykoplazmę u kobiet, lekarz prowadzący przepisuje schemat leczenia składający się z kompleksowej terapii, w tym:
- Leki antybakteryjne(ze względu na oporność mykoplazmy na penicylinę, na mykoplazmozę stosuje się antybiotyki z grupy tetracyklin, a także makrolidy; czas trwania tego leczenia wynosi do 2 tygodni);
- Leczenie miejscowe (czopki, douching);
- Immunomodulatory (leki te wzmacniają efekt leki zastosować w leczeniu cykloferon lub lykopid);
- Przestrzeganie diety zaleconej przez lekarza;
- Fizjoterapia.
Niestety organizm ludzki nie jest w stanie wykształcić odporności na tę infekcję, dlatego oboje partnerzy seksualni muszą być leczeni lekami jednocześnie. Średnio przebieg leczenia mykoplazmozy wynosi 10 dni. Następnie po 2 lub 3 tygodniach pacjentowi przepisuje się hodowlę bakteryjną, a po 30 dniach - PCR.

Forma przewlekła
W leczeniu postaci przewlekłych, zorientowanych na układ odpornościowy i terapia miejscowa. Celem terapii zorientowanej na układ odpornościowy jest skorygowanie stanu niedoboru odporności, który spowodował przebieg przewlekły choroby i nasiliła się na jej tle. Jest przepisywany z uwzględnieniem parametrów immunogramu.
Terapię miejscową prowadzi się jednocześnie z antybiotykoterapią ogólnoustrojową przez 5-7 dni. Zazwyczaj leki etmotropowe, przeciwzapalne i enzymy (trypsyna, chymotrypsyna itp.) są przepisywane w postaci instalacji lub przy użyciu wacików z gazy bawełnianej do leczenia pochwy. Bezpośrednio po jej zakończeniu zaleca się poddanie się kuracji probiotykami w celu przywrócenia mikroflory.
Konsekwencje
Długotrwały przebieg mykoplazmozy bez objawów prowadzi do rozwoju endometrium - zapalenia błony śluzowej macicy. U kobiet chorych na mykoplazmowe zapalenie błony śluzowej macicy często dochodzi do poronień i utraty ciąży.
Z macicy M. hominis i M. genitalium mogą wraz z rozwojem rozprzestrzeniać się na jej przydatki. Następnie w jajowodach pojawiają się zrosty, które mogą prowadzić do ciąży pozamacicznej.