როგორ ტარდება IVF: პროცედურისთვის მომზადების ეტაპები და შესაძლო გართულებები. ეკო სტატისტიკა წარმატებული ორსულობის შესახებ უფრო ეფექტურია ეკო უმბერტო პროცედურების ჩატარება
"როგორ მივიღოთ წარმატებული IVF?" ეს არის კითხვა, რომელიც აწუხებს ყველა ქალს, რომელსაც აწუხებს უშვილობა. ხელოვნური განაყოფიერების პროცესი საკმაოდ შრომატევადია, ის მოითხოვს დიდ ძალისხმევას მომავალი მშობლებისგან და ხშირად მნიშვნელოვანი ფულის ინვესტიციები.
წარმატებული IVF-ის შანსების გასაზრდელად, მკაცრად უნდა დაიცვათ ექიმის ყველა რეკომენდაცია და პროცედურის წესები. თუ ექიმი ან მომავალი მშობლები შეცდებიან, წარმატებული ჩასახვის ალბათობა შეიძლება მნიშვნელოვნად შემცირდეს. მოდით შევხედოთ IVF-ის ეფექტურობას და როგორ გავზარდოთ იგი.
პირველ რიგში, უნდა გესმოდეთ, რამდენად ეფექტურია ინ ვიტრო განაყოფიერების მეთოდი. ამჟამად, ეს ART მეთოდი ყველაზე ეფექტურია, განსაკუთრებით დამატებითი პროცედურების შემთხვევაში, როგორიცაა ICSI და PIXI.
მაგრამ, სამწუხაროდ, IVF არ იძლევა 100%-იან შედეგს, ვინაიდან ნაყოფის საშვილოსნოში იმპლანტაციაზე გავლენას ახდენს მრავალი განსხვავებული ფაქტორი. და მაშინაც კი, თუ ექიმმა შექმნა საუკეთესო ხარისხის ემბრიონები, ისინი მაინც არ შეიძლება იმპლანტირებული საშვილოსნოში.
სტატისტიკის მიხედვით, ორსულობა ხდება შემთხვევათა დაახლოებით 50%-ში IVF-ის დროს 30 წლამდე ასაკის ქალებში. თუ ქალი 35 წლისაა, მაშინ წარმატების ალბათობა არ აღემატება 30%-ს, 40 წლის შემდეგ კი ბავშვის საკუთარი კვერცხუჯრედის გამოყენების შანსი 10-20%-ია.
შედეგზე ასევე გავლენას ახდენს ის ფაქტი, რომელ დღეს კეთდება IVF და ემბრიონის გადატანა, რამდენად ჯანმრთელია ქალი და რამდენად მაღალია მამაკაცის სპერმა. მეუღლეთა ასაკი ნამდვილად დიდ გავლენას ახდენს, რადგან რეპროდუქციული უჯრედები 35-38 წლის შემდეგ იცვლება და მათი ხარისხი უარესდება.
IVF-ის ეფექტურობაზე დიდ გავლენას ახდენს ნაყოფის იმპლანტაციის პროცესი. სუპეროვულაცია, პუნქცია და განაყოფიერება დადებითად მთავრდება შემთხვევების 99%-ში, მაგრამ ემბრიონის გადატანის შემდეგ ისინი მაინც შეიძლება მოკვდნენ შემდეგი მიზეზების გამო:
- ჰორმონალური დისბალანსის გამო;
- მიზეზი შეიძლება იყოს ძალიან თხელი ენდომეტრიუმი;
- ანთებითი დაავადებები;
- იმპლანტაცია არ ხდება საშვილოსნოში ნაწიბურების და პოლიპების არსებობისას.
იმპლანტაციის დროს სირთულეების თავიდან ასაცილებლად, რეკომენდებულია გაეცნოთ IVF მომზადებისა და ჩატარების წესებს და დაიცვან ისინი.
IVF წესები
"როგორ გავზარდოთ იმპლანტაციის შანსები IVF-ით?" არის კითხვა, რომელსაც პაციენტები ყოველთვის სვამენ ექიმებს. სირცხვილია ბევრი ფულის და დროის დაკარგვა და ამავე დროს არ მიიღოთ დიდი ხნის ნანატრი ორსულობა. თუ ქალი თანახმაა IVF-ზე, მან უნდა გაიგოს, რომ შეიძლება შედეგი არ იყოს. თუ პაციენტს სურს დარწმუნდეს, რომ კლინიკა დაეხმარება, მას უფლება აქვს გარანტიით გაიაროს IVF.
მოდით განვიხილოთ, რა წესების დაცვაა საჭირო იმისათვის, რომ საბოლოოდ მივაღწიოთ წარმატებულ IVF-ს:
- პროტოკოლში შესვლამდე მამაკაცმა და ქალმა უნდა გაიარონ გამოკვლევა და განკურნონ ყველა დაავადება.
- IVF-ის ჩასატარებლად საჭიროა იყოთ პასუხისმგებელი კლინიკის არჩევისას. Მნიშვნელოვანი როლიპროცედურის შედეგად როლს ასრულებს ემბრიოლოგის მუშაობა. თუ ექიმი გამოუცდელია, მაშინ დიდია იმის ალბათობა, რომ გადასატანად უხარისხო ემბრიონები გამოიყენონ.
- IVF პროცესის დროს რეკომენდებულია ICSI მეთოდის გამოყენება, რაც ზრდის მაღალი ხარისხის ემბრიონის მიღების შანსს. და მაღალი ხარისხის ემბრიონები უფრო ადვილია საშვილოსნოში იმპლანტაცია.
- ასევე კარგი იდეა იქნება პრეიმპლანტაციის გენეტიკური დიაგნოსტიკის ჩატარება, რათა გადასატანად კარგი ბლასტოციტები შევარჩიოთ. თუ ექიმი შემთხვევით ჩაუნერგავს ემბრიონს გენეტიკური პათოლოგიით, ის მოკვდება.
- რეპლანტაციის შემდეგ რეკომენდებულია შემანარჩუნებელ თერაპიას მიმართოთ. როგორც წესი, ექიმები პროგესტერონს უნიშნავენ, რომელიც აუმჯობესებს ენდომეტრიუმს და ხსნის საშვილოსნოს ტონუსს, რათა ემბრიონი ნორმალურად მიმაგრდეს.
- აუცილებელია დედებში სისხლის შედედების მომატების გამორიცხვა. ეს პრობლემა ხშირად იწვევს საშვილოსნოსა და ნაყოფს შორის სისხლის მიმოქცევის დარღვევას, რაც იწვევს ადრეულ აბორტს.
რეკომენდებულია IVF-ის ჩატარება ხუთდღიანი ბლასტოციტების გამოყენებით. მხოლოდ უძლიერესი ემბრიონები გადარჩება ბლასტოცისტამდე და პათოლოგიური უჯრედები იღუპებიან, ამიტომ ორსულობის შანსი უფრო მაღალია. მაგრამ აღსანიშნავია, რომ თუ ხუთდღიანი ემბრიონების გადატანა არ გამოიღებს შედეგს, ექიმმა შეიძლება დანიშნოს სამდღიანი ემბრიონის გადატანა მომდევნო პროტოკოლში. ბუნებრივ პირობებში უჯრედი უკეთესად განვითარდება და მაინც ფესვებს იღებს.
თქვენ უნდა გესმოდეთ, რომ ემბრიონის გაშენება ხელოვნურ პირობებში ხდება. მიუხედავად იმისა, რომ ინკუბატორში მნიშვნელობა და ტემპერატურა ახლოსაა შიგნით არსებულ გარემოსთან ფალოპის მილები, მაგრამ ჯერ კიდევ ვერ მოხერხდა იგივე იდეალური პირობების შექმნა. აქედან გამომდინარე, არსებობს შანსი, რომ მეტი ემბრიონი გადარჩება, რათა მიაღწიოს საშვილოსნოს შიგნით ბლასტოცისტს და საბოლოოდ ისინი წარმატებით იმპლანტირებული იყოს.
ასევე ძალიან მნიშვნელოვანია IVF-სთვის მომზადების პერიოდში და გადატანის შემდეგ შენარჩუნება სწორი სურათიცხოვრება. აუცილებელია წონის ნორმალიზება, სწორად ჭამა, ტყვია ჯანსაღი იმიჯიცხოვრება. ქალი რეგულარულად უნდა დაკავდეს მსუბუქი სპორტით. სპერმის ხარისხის გასაუმჯობესებლად მამაკაცმა სჯობს იგივე რეკომენდაციები დაიცვას.
რა თქმა უნდა, კვება და ფიზიკური აქტივობა არ მოქმედებს ემბრიონის იმპლანტაციაზე. მაგრამ ექიმები მაინც გირჩევენ სწორი ცხოვრების წესს ემბრიონის გადატანის შემდეგ, რათა ზიანი არ მიაყენონ არ დაბადებულ ბავშვს.
როგორ გავზარდოთ წარმატებული IVF-ის შანსები (ვიდეო)
IVF მეთოდმა ანუ ინ ვიტრო განაყოფიერებამ მისი აღმოჩენის შემდეგ მილიონობით უნაყოფო წყვილს მისცა რეალური შანსი გახდნენ ნამდვილი მშობლები. ეფექტურია სხვადასხვა ფორმისთვის და უშვილობის შემთხვევაში, IVF ზოგჯერ ბავშვის დაორსულების ერთადერთი გზაა.
ტერმინი "ინ ვიტრო" სიტყვასიტყვით ნიშნავს "განაყოფიერებას სხეულის გარეთ" ან ინ ვიტრო, ანუ კონცეფცია ხდება სხეულის გარეთ - როგორც ბევრი ამბობს, "ინ ვიტრო". უნაყოფობის მკურნალობის ამ მეთოდს მიმართავენ, თუ ქალისა და მამაკაცის სასქესო უჯრედების შეხვედრა „ბუნებრივ გარემოში“ (ქალის სასქესო ტრაქტში) ფიზიკურად შეუძლებელია. ამ კუთხით მნიშვნელოვანი პუნქტი რჩება ქალის უნარი გააჩინოს და გააჩინოს ბავშვი.
ჩვენ გირჩევთ წაიკითხოთ:IVF მეთოდი არის კვერცხუჯრედის სპერმატოზოიდით განაყოფიერების ორგანიზაცია, რის შედეგადაც წარმოიქმნება ემბრიონი, რომელიც საშვილოსნოში ირგვება მის „ბუნებრივ გარემოში“. დადასტურებულია, რომ ინ ვიტრო განაყოფიერების შედეგად დაბადებული ბავშვები არაფრით განსხვავდებიან ბუნებრივად ჩასახული ჩვილებისგან: ინ ვიტრო ჩასახვა არანაირად არ მოქმედებს მათ ჯანმრთელობასა და ინტელექტუალურ შესაძლებლობებზე.
Შენიშვნა:გასათვალისწინებელია, რომ ამ პროცედურას აქვს ჩვენებების ჩამონათვალი და უკუჩვენებების მთელი სია. IVF არ ტარდება მხოლოდ წყვილის მოთხოვნით; ეს არის ძალიან რთული პროცედურა, რომელიც ნაჩვენებია მძიმე უნაყოფობის დროს, რომელიც არ პასუხობს კონსერვატიულ და ქირურგიულ მკურნალობას.
IVF-ის ჩვენებები უნაყოფობისთვის
გარკვეული რეპროდუქციული პათოლოგიებისა და პირობების არსებობა ქალში ან მამაკაცში შეიძლება იყოს IVF პროგრამის მითითება.
Ესენი მოიცავს:

უნაყოფობა გაურკვეველი მიზეზების გამო. დაახლოებით ყოველ მე-10 უნაყოფო წყვილში მიზეზის დადგენა შეუძლებელია. თუ უნაყოფობის მკურნალობის სხვა მეთოდები არაეფექტურია, ასევე ნაჩვენებია IVF.
უკუჩვენებები IVF-ზე
 მიუხედავად იმისა მაღალი ტექნოლოგიადა თანამედროვე რეპროდუქტოლოგიის ფართო შესაძლებლობები, სამწუხაროდ, ასევე არსებობს უკუჩვენებები უნაყოფობის IVF პროცედურაზე.
მიუხედავად იმისა მაღალი ტექნოლოგიადა თანამედროვე რეპროდუქტოლოგიის ფართო შესაძლებლობები, სამწუხაროდ, ასევე არსებობს უკუჩვენებები უნაყოფობის IVF პროცედურაზე.
ისინი კლასიფიცირებულია:
- აბსოლუტური
- ნათესავი
IVF-ს აბსოლუტური უკუჩვენებები მოიცავს:
- საშვილოსნოს განვითარების პათოლოგიები (არარსებობა, ორრქიანი საშვილოსნო, „ჩვილის საშვილოსნო“, ორმაგი საშვილოსნო);
- საშვილოსნოს ყელის კიბო, საშვილოსნოს ანომალიები, საკვერცხის კიბო;
- სისტემური დაავადებები - ლეიკემია, გულის დეფექტები, ჰიპერპარათირეოზი, გაფანტული სკლეროზი, აპლასტიკური ანემია, კარდიომიოპათია, შაქრიანი დიაბეტი გართულებებით, თირკმლის უკმარისობა, ლიმფოგრანულომატოზი, ინსულტის ისტორია;
თუ არსებობს აბსოლუტური უკუჩვენებები, IVF არ არის მიზანშეწონილი, რადგან არსებობს პირდაპირი საფრთხე დედის სიცოცხლეზე, რადგან მისი დაავადება შეიძლება პროგრესირდეს ან თავად პროცედურა არაეფექტური იყოს.
შედარებითი უკუჩვენებების ჩამონათვალი მოიცავს:
- საშვილოსნოს კეთილთვისებიანი სიმსივნეები;
- ჰეპატიტი, სიფილისი, აქტიური ტუბერკულოზი და ა.შ.
- ინფექციური დაავადებები მწვავე ეტაპზე;
- ქრონიკული პათოლოგიების გამწვავება.
ფარდობითი უკუჩვენებების შემთხვევაში IVF შესაძლებელია თერაპიის დასრულების შემდეგ, ან დაავადება გადავიდა რემისიის სტადიაში.
Მნიშვნელოვანი: მხოლოდ ექიმს აქვს უფლება გადაწყვიტოს არის თუ არა IVF უშვილო წყვილისთვის შესაფერისი თუ განიხილება ალტერნატიული ვარიანტები(სუროგაცია, შვილად აყვანა). დასკვნას იძლევა რამდენიმე სპეციალისტი, რომლებიც ერთობლივად იღებენ გადაწყვეტილებას თითოეული ცალკეული წყვილის შემთხვევაში.
მზადება IVF-სთვის
ამ პროცედურისთვის ქალებისა და მამაკაცების მომზადების ეტაპი იწყება 3-6 თვით ადრე. IVF-მდე ქალმა უნდა გაიაროს უნაყოფობის გამოკვლევა, რომელიც მოიცავს შემდეგ პროცედურებს:

მამაკაცს ენიშნება შემდეგი დიაგნოსტიკური პროცედურები:
- სპერმოგრამა (ძალიან ინფორმაციული კვლევა, რომელიც იძლევა სრულ სურათს პარტნიორის სპერმის მდგომარეობის შესახებ და საშუალებას გაძლევთ შეაფასოთ მისი ნაყოფიერების დონე);
- სკროტუმის, პროსტატის ჯირკვლის ულტრაბგერა;
- ურეთრიდან გამონადენის მიკროსკოპია;
- კარიოტიპირება;
- სპერმის დნმ ფრაგმენტაცია;
- ანდროლოგის კონსულტაცია;
- გენეტიკური კონსულტაცია;
- უროლოგის კონსულტაცია.
უნაყოფობის ზოგადი ტესტები მამაკაცებსა და ქალებში არის კვლევები უროგენიტალური ინფექციების არსებობისთვის.
- ანტისხეულები Treponema pallidum-ის მიმართ;
- M, G ანტისხეულები აივ-ის, ჰეპატიტის, ჰერპესის, ციტომეგალოვირუსის მიმართ;
- ტესტები ტრიქომონას, კანდიდას სოკოზე, მიკოპლაზმაზე, გონოკოკზე, ქლამიდიაზე, ურეაპლაზმაზე.
შენიშვნა: სრული გამოკვლევის პროგრამის შემდეგ ქალს უტარდება ჰორმონალური სტიმულაცია მედიკამენტებით. მათი ამოცანაა უზრუნველყონ საკვერცხეებში ფოლიკულების ზრდა და მომწიფება. ამავდროულად, რამდენიმე მათგანი ერთდროულად მწიფდება და არა მხოლოდ 1, როგორც ფიზიოლოგიურ ციკლში. ეს აუცილებელია რამდენიმე ემბრიონის განაყოფიერებისთვის, ვინაიდან IVF-ის წარმატების მაჩვენებელი არ არის 100%. ასეთი სტიმულაციის ხანგრძლივობა 14 დღემდეა და ის შეიძლება განხორციელდეს 3 პროტოკოლის საფუძველზე (გრძელი, მოკლე, სუპერგრძელი).
IVF პროცედურა

ინ ვიტრო განაყოფიერება თავისთავად რამდენიმე ეტაპად ხდება:
- კვერცხების მიღება. ჰორმონალური სტიმულაციის შემდეგ ფოლიკულებს აგროვებენ ქალს ულტრაბგერითი ხელმძღვანელობით. ეს კეთდება ტრანსვაგინალური ან ლაპაროსკოპიული წვდომით საკვერცხის პუნქციის სახით. კვერცხუჯრედი ფოლიკულურ სითხესთან ერთად ამოღებულია თითოეული ფოლიკულიდან პუნქცია ნემსის გამოყენებით.
- მამაკაცის სპერმის მიღება და მათი ფრთხილად მომზადება.
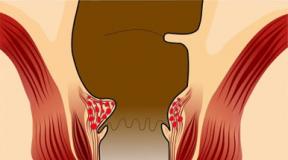
- ემბრიონის გაშენება. სპერმა სპეციალურად მუშავდება და უერთდება კვერცხუჯრედს (1 კვერცხუჯრედზე 300000-მდე მამრობითი უჯრედი). მასალა მოთავსებულია ინკუბატორში 6 დღემდე, სადაც არის მკვებავი საშუალება, რომელიც უზრუნველყოფს მომავალი ემბრიონის განაყოფიერებას და განვითარებას.
- ემბრიონის გადანერგვა საშვილოსნოს ღრუში. დასრულებული ემბრიონი იმპლანტირებულია საშვილოსნოს ფუნდუსში სტერილური კათეტერის გამოყენებით საშვილოსნოს ყელის არხის მეშვეობით. პროცედურა სრულიად უმტკივნეულოა და ტარდება ულტრაბგერითი კონტროლის ქვეშ.
- ემბრიონის მხარდაჭერა. ქალს ეძლევა წამლები ემბრიონის იმპლანტაციისა და განვითარებისათვის ოპტიმალური პირობების შესაქმნელად.
- ორსულობის დიაგნოზი. ტრანსფერის სტადიიდან 12 დღის შემდეგ მიზანშეწონილია ჩატარდეს სისხლის ტესტი hCG-ზე, რომელიც ითვლება ყველაზე საიმედოდ ორსულობის ადრეული დიაგნოსტიკის თვალსაზრისით.
IVF მცდელობების დასაშვები რაოდენობა
IVF-ს აქვს მხოლოდ დაახლოებით 33% წარმატების მაჩვენებელი, ამიტომ კითხვა მცდელობების რაოდენობის შესახებ ჩნდება ყველა წყვილისთვის, რომელიც გადაწყვეტს ამის გაკეთებას, რადგან თავად პროცედურა არ არის იაფი. ეს საკითხი მხოლოდ ექიმის კომპეტენციაშია, თითოეულ შემთხვევაში ინდივიდუალურად გადაწყვიტოს პროცედურების რაოდენობის გონივრული ლიმიტის გათვალისწინებით. არის შემთხვევები, როდესაც ორსულობა მოხდა მხოლოდ IVF-ის მე-10 მცდელობის შემდეგ. უფრო მეტიც, პროცედურა სრულიად უსაფრთხოა ორგანიზმისთვის და შეიძლება მრავალჯერ განმეორდეს.
მედიკამენტები IVF-სთვის
 მათ გარეშე, IVF-ით უნაყოფობის მკურნალობის დროს ორსულობა ნაკლებად სავარაუდოა, რადგან მედიკამენტები გამოიყენება ჰორმონალური საჭირო დონის შესაქმნელად. ეს უკანასკნელი არის ნორმალური ფოლიკულების მომწიფებისა და წარმოების საფუძველი, ასევე ემბრიონის შემდგომი ფიზიოლოგიური იმპლანტაციისა და მისი შემდგომი განვითარების გასაღები.
მათ გარეშე, IVF-ით უნაყოფობის მკურნალობის დროს ორსულობა ნაკლებად სავარაუდოა, რადგან მედიკამენტები გამოიყენება ჰორმონალური საჭირო დონის შესაქმნელად. ეს უკანასკნელი არის ნორმალური ფოლიკულების მომწიფებისა და წარმოების საფუძველი, ასევე ემბრიონის შემდგომი ფიზიოლოგიური იმპლანტაციისა და მისი შემდგომი განვითარების გასაღები.
ყველა გამოყენებული მედიკამენტის მიზანია ქალის ორგანიზმის ოპტიმალურად მომზადება ორსულობისთვის.
გამოიყენება შემდეგი:
- გონადოტროპინის გამომყოფი ჰორმონის აგონისტები. ეს არის საშუალებასაკვერცხეების მომზადება სტიმულაციისთვის (ზოლადექსი, დეკაპეპტილი, ლუკრინი, დიფერელინი).
- Წამლები გონადოტროპული ჰორმონები.ისინი ასტიმულირებენ და არეგულირებენ ფოლიკულების ზრდას (Puregon, Pergoveris, Menopur).
- გონადოტროპინის გამომყოფი ჰორმონის ანტაგონისტები. მათთრგუნავს ლუტეინირების ჰორმონის სეკრეციას, რითაც ხელს უშლის ნაადრევ ოვულაციას (Cetrorelix, Orgalutran, Cetrotide).
- ესტროგენის პრეპარატები.მათი ამოცანაა ენდომეტრიუმის ზრდის სტიმულირება საშვილოსნოში სისხლის მიწოდების გაუმჯობესებით (დივიგელი, პროგინოვა).
- პროგესტერონის პრეპარატები.ეს აგენტები ააქტიურებენ ენდომეტრიუმის სეკრეტორულ ტრანსფორმაციას, რითაც ოპტიმალურად ამზადებენ მას მომავალი ემბრიონის გადასატანად (ლუტეინი, უტროჟესტანი, კრინონი).
პრობლემური წერტილები IVF-ის შემდეგ
არის რამდენიმე კითხვა, რომელიც ჩნდება კონცეფციის შემდეგ IVF-ის გამოყენებით უნაყოფობის შემთხვევაში.
არასაჭირო ემბრიონების შემცირება
თუ ქალი გადაწყვეტს 1 ან 2 ნაყოფის შენარჩუნებას, მაგრამ უფრო მეტმა ფესვი გაიდგა, მაშინ ჭარბი ამოღება ხდება ულტრაბგერითი კონტროლით. ისინი პირდაპირ მოცილებას კი არ მიმართავენ, არამედ სპეციალურ პროცედურას. ამ პროცედურის დროს ნაყოფში შეჰყავთ სპეციალური ნივთიერებები, რომლებიც აჩერებენ მის ზრდას და განვითარებას და თანდათან იხსნება.
IVF ქალებში 45 წლის შემდეგ
 დადასტურებულია, რომ IVF-ის წარმატება ასაკთან ერთად მცირდება და 45 წლის შემდეგ მისი ეფექტურობა 1,5%-ია, თუმცა 40 წლამდე ეს მაჩვენებელი ჯერ კიდევ დაახლოებით 25%-ია. ამ შემთხვევაში პრობლემა უფრო არა ქალის ასაკობრივ კატეგორიაშია, არამედ მისი კვერცხუჯრედის ასაკში. ამიტომ 45 წელზე უფროსი ასაკის პაციენტებს ურჩევენ დონორის კვერცხუჯრედის გამოყენებას. მაგრამ გადაწყვეტილებას ყოველთვის ღებულობს ქალი: გამოიყენოს საკუთარი მასალა, მაგრამ ჩასახვის დაბალი ალბათობით, ან სხვისი, მაგრამ IVF-ის წარმატების უფრო მაღალი მაჩვენებლით.
დადასტურებულია, რომ IVF-ის წარმატება ასაკთან ერთად მცირდება და 45 წლის შემდეგ მისი ეფექტურობა 1,5%-ია, თუმცა 40 წლამდე ეს მაჩვენებელი ჯერ კიდევ დაახლოებით 25%-ია. ამ შემთხვევაში პრობლემა უფრო არა ქალის ასაკობრივ კატეგორიაშია, არამედ მისი კვერცხუჯრედის ასაკში. ამიტომ 45 წელზე უფროსი ასაკის პაციენტებს ურჩევენ დონორის კვერცხუჯრედის გამოყენებას. მაგრამ გადაწყვეტილებას ყოველთვის ღებულობს ქალი: გამოიყენოს საკუთარი მასალა, მაგრამ ჩასახვის დაბალი ალბათობით, ან სხვისი, მაგრამ IVF-ის წარმატების უფრო მაღალი მაჩვენებლით.
შენიშვნა: ამ შემთხვევაში გასათვალისწინებელია ის ფაქტი, რომ ქალის ასაკთან ერთად იზრდება ემბრიონში ქრომოსომული დარღვევების რისკი.
მრავალჯერადი ორსულობა
ექიმები აღნიშნავენ იმ ფაქტს, რომ IVF-ის შემდეგ ტყუპების, სამეულების და თუნდაც ოთხმაგების დაორსულების ალბათობა 50%-ით იზრდება. უნდა გვახსოვდეს, რომ მრავალჯერადი დაბადება ყოველთვის მაღალი რისკია დედისთვის, ისევე როგორც თავად მომავალი ჩვილებისთვის. მას შეუძლია ნაადრევი მშობიარობის პროვოცირება, ორსულობის გაქრობა და ა.შ.
როგორ მოვიქცეთ IVF-ის შემდეგ
ემბრიონის გადატანის შემდეგ ზედმეტად არ უნდა შეზღუდოთ თქვენი ცხოვრება. მაგრამ მნიშვნელოვანია, რომ თავიდან იქნას აცილებული გარკვეული რამ, რამაც შეიძლება გამოიწვიოს სტრესი ორგანიზმში, განსაკუთრებით პირველ 12 დღეში.
კერძოდ, უმჯობესია ქალმა IVF-ის შემდეგ დროებით უარი თქვას ისეთ ფიზიკურ აქტივობასა და ჩვევებზე, როგორიცაა:
- ფიტნესი;
- ძალაუფლების ვარჯიში;
- მოწევა.
ღირს მშვიდი და გაზომილი ცხოვრება, მეტი სიარული სუფთა ჰაერზე, ნაკლები დროის გატარება ოთახებში, სადაც ხალხის ბრბოა. მნიშვნელოვანია კარგად და რეგულარულად ჭამა, სასმელის რეჟიმის დაცვა, მაგრამ არ არის საჭირო დიეტაზე წასვლა ან ბევრი ჭამა. ქალის მოთხოვნით სქესობრივი ცხოვრება შეიძლება შეიზღუდოს.
Მნიშვნელოვანი:IVF-ის შემდეგ საწოლზე მთლიანად გადასვლა არასწორია, ვინაიდან სხეულის უმოძრაობა აფერხებს სისხლის მიმოქცევას მენჯში, ე.ი. საშვილოსნო და ემბრიონი არ მიიღებს ჟანგბადის საჭირო რაოდენობას. შედეგად, ამან შეიძლება უარყოფითად იმოქმედოს იმპლანტაციის პროცესზე.
თქვენ მიიღებთ დამატებით ინფორმაციას ინ ვიტრო განაყოფიერების ტექნიკის შესახებ ამ ვიდეო მიმოხილვის ყურებით:
იულია ვიქტოროვა, მეან-გინეკოლოგი
IVF არის ეტაპობრივი პროცედურა, რომელიც უშვილო წყვილებს შვილების გაჩენის იმედს და შესაძლებლობას აძლევს.
პროტოკოლი რეგულირდება დღისით, აღებული დღეების რაოდენობა დამოკიდებულია განხორციელების ტიპზე, ხანგრძლივობაზე:
- ულტრამოკლე Temamoto პროტოკოლი – 26-31 დღე;
- მოკლე პროტოკოლი - 29-35 დღე;
- გრძელი პროტოკოლი - 40-45 დღე;
- კრიპტო პროტოკოლი - 2 თვემდე.
თითოეულ კონკრეტულ შემთხვევაში, დღეების რაოდენობა შეიძლება განსხვავდებოდეს, ეს ყველაფერი დამოკიდებულია თავად წყვილის ჯანმრთელობის პრობლემებზე და პროტოკოლის ტიპზე. ძირითადად, პროტოკოლის ეტაპები მნიშვნელოვანია ქალებისთვის, მაგრამ მამაკაცს მოუწევს მონაწილეობა მხოლოდ ზოგიერთ მათგანში.
ძირითადი ეტაპები მიჰყვება ერთმანეთს ზუსტად მითითებული თანმიმდევრობით.
იმისათვის, რომ ორსულობა სწრაფად მოხდეს, პირველივე მცდელობისას წყვილმა გულდასმით უნდა მოამზადოს, გადახედოს ცხოვრების წესს და უარი თქვას მავნე ჩვევებზე:
- ალკოჰოლის ბოროტად გამოყენება, რომლის გავლენით სპერმატოზოიდების უმეტესობა ნაკლებად მოძრავი ხდება და მათი გამომუშავება მკვეთრად მცირდება. ქალისთვის ალკოჰოლის მავნე ტოქსინები საზიანოა იმპლანტაციის დროს ადრეორსულობა აუცილებლად იწვევს ნაყოფის პათოლოგიურ განვითარებას;
- მოწევა, თამბაქოს ტარი უარყოფითად მოქმედებს როგორც სპერმაზე, ასევე კვერცხუჯრედზე მწეველ ქალში, მცირდება საკვერცხეების სტიმულირება და განაყოფიერების ალბათობა;
- ჭარბი წონა ან მცირე წონა. წამლის თერაპია შეიძლება არ იყოს სასარგებლო, თუ თქვენი წონა არ ემთხვევა თქვენი სხეულის მასის ინდექსს. თუ ინდექსი არ არის 19 კგ-დან 30 კგ-მდე მ2-ზე, ეკო მკურნალობა შეიძლება უბრალოდ არაეფექტური გახდეს.
Მნიშვნელოვანი! მოიმატეთ წონა ნორმალურად ან დაკარგეთ ჭარბი წონა. ჭარბი წონა შესაძლებელია შაქრიანი დიაბეტი, ენდოკრინული დაავადებები, ამიტომ ჯერ ენდოკრინოლოგმა უნდა გაიაროს გამოკვლევა. ქალს სჭირდება ჯანსაღი კვების, ღირს თქვენი კვების რაციონის გადახედვა, რაციონში მეტი ვიტამინებისა და ცილების ჩათვლით. დან მკაცრი დიეტებისასწრაფოდ უნდა უარი თქვას ერთფეროვან საკვებზე.
საკვები დანამატები E და გენმოდიფიცირებული პროდუქტები აუცილებლად იწვევს ალერგიას და უნაყოფობას, გაითვალისწინეთ ეს! ქალებმა, რომლებიც გადიან IVF მკურნალობას, არ უნდა ეწვიონ ცხელ აბანოებს, საუნებს, აბანოებს, აწიონ სიმძიმეები ან დაკავდნენ დაძაბული სპორტით. აქტიური ცხოვრების წესი აუცილებელია, მაგრამ ვარჯიში უნდა იყოს ზომიერი, მსუბუქი და სხეულზე დიდი სტრესის გარეშე.

2. წინასწარი ექსპერტიზა ეკო
გამოკვლევა მოიცავს სისხლის ტესტის ჩატარებას როგორც მამაკაცებისთვის, ასევე ქალებისთვის, რათა დადგინდეს ჰორმონალური დონე და სათესლე სითხის ხარისხი. თუ ნორმიდან გადახრები გამოვლინდა, ასევე თუ არის სერიოზული ქრონიკული დაავადებები, პირველ რიგში უნდა გაიაროთ მკურნალობის კურსი, რათა დაორსულების შანსი მეტი იყოს.
ასევე ექვემდებარება შემოწმებას:
- კვერცხუჯრედების საკვერცხის რეზერვი ქალში, შესაძლო პათოფიზიოლოგიური ცვლილებები რეპროდუქციულ სისტემაში. მარაგის კლებასთან ერთად კვერცხების რაოდენობა მცირდება და მათი ხარისხი უარესდება. რეზერვი მკვეთრად მცირდება ასაკთან ერთად, საკვერცხეების ოპერაციის, ქიმიო-რადიოთერაპიის შემდეგ;
- საშვილოსნოს ღრუს, თუ მასში არის პათოლოგიური ცვლილებები, როგორიცაა პოლიპები, სინექეა, ისინი ჯერ უნდა მოიხსნას IVF-მდე. პროცედურა შეიძლება არ იყოს ეფექტური, თუ ფალოპის მილები ჩაკეტილია, დაბლოკილია, ინფიცირებულია ტოქსინებით ან აქვს სითხე. დაზიანებული მილები მოითხოვს ამოღებას ეკო-მდე;
- სპერმოგრამის შემოწმება. სპერმის ანალიზი ხდება ნორმიდან შემადგენლობის შესაძლო გადახრებზე, Y ქრომოსომაში გენეტიკურ დეფექტებზე, სათესლე არხების თანდაყოლილ არარსებობაზე, რაც ხშირად დიაგნოზირებულია მამაკაცებში უნაყოფობის დროს. გთხოვთ გაითვალისწინოთ, რომ პრობლემები სერიოზულია, შესაძლებელია სრული გენეტიკური გამოკვლევა.
3. უარყოფითი რეგულაცია
საკვერცხეების გაზრდილი აქტივობით შესაძლებელია ადრეული სუპეროვულაცია. რეგულირების წყალობით, ანუ მიღება ჰორმონალური პრეპარატები, შესაძლებელია ორგანიზმში ბუნებრივი პროცესების შენელება, ამით კონტროლის დამყარება განაყოფიერების შემდგომ პროცესზე. თუ ჰორმონალური კურსის შემდეგ, ულტრაბგერითმა სკანირებამ აჩვენა, რომ ეპითელიუმი განუვითარებელია და საკვერცხეების აქტივობა დათრგუნულია, მაშინ ეტაპი წარმატებით დასრულდა და შეგიძლიათ პირდაპირ გადახვიდეთ თვით IVF-ზე.
4. კვერცხების მოყვანა
სანამ კვერცხუჯრედი ხელოვნურად იზრდება 10-14 დღის განმავლობაში, ქალს ენიშნება:
- ჰორმონოთერაპია საკვერცხეების სტიმულირებისთვის, მომწიფების და ფოლიკულების ზრდისთვის. Მნიშვნელოვანი! ჰორმონოთერაპიის საშუალებით შესაძლებელია ერთ მენსტრუალურ ციკლში განაყოფიერებისთვის შესაფერისი კვერცხუჯრედის მიღება და ასევე ემბრიონის იმპლანტაციისთვის ენდომეტრიუმის მომზადება;
- ყოველდღიური ულტრაბგერა ენდომეტრიუმის ზრდისა და კვერცხუჯრედის მომწიფების მონიტორინგისთვის;
- სისხლის ტესტი საკვერცხის კისტებზე, რომელსაც შეუძლია მკვეთრად გაზარდოს ესტროგენის დონე საკვერცხის ჰიპერსტიმულაციის დროს, IVF პროცედურა, სამწუხაროდ, შეუძლებელია.
- hCG-ს ინექცია ლუტეინირების ჰორმონის გამოყოფის სიმულაციისთვის. მნიშვნელოვანია ინექციის დროულად ჩატარება. ნაადრევად მოთავსების შემთხვევაში ფოლიკულებში შეიძლება ჩამოყალიბდეს კისტა, რაც შეუძლებელი გახდება ჯანსაღი კვერცხუჯრედის მიღება.
5. კვერცხის მოპოვება
ინექციის შემდეგ ულტრაბგერითი მონიტორინგი უნდა ჩატარდეს არანაკლებ 3 დღე. შემდეგ მწიფე კვერცხუჯრედებს აგროვებენ პუნქციის გზით, ხვდებიან პერიტონეუმი თხელი ნემსით და გამოყოფენ გარსს მიკროსკოპის ქვეშ. პროცედურა მტკივნეულია და ტარდება მხოლოდ გამოცდილი ემბრიოლოგის ხელმძღვანელობით.
თუ შესაძლებელი იყო დიდი რაოდენობით კვერცხების მოპოვება, მაშინ შესაძლებელი ხდება მათი შენახვა და საჭიროების შემთხვევაში მომავალში გამოყენება. თუ პირველი პროცედურა წარუმატებელი აღმოჩნდა, ეკო-ს წინა ეტაპები აღარ იქნება საჭირო შემდეგ ჯერზე.
კვერცხუჯრედის ამოღება მცირე ოპერაციის მსგავსია; მაგრამ არ არის საჭირო ფიქრი, დისკომფორტი მალე გაივლის.
საინტერესო ვიდეო:
6. განაყოფიერება
ამოღებული კვერცხუჯრედი და სპერმა მოთავსებულია სტერილურ კონტეინერში მკვებავი გარემოთი, სადაც განაყოფიერება უნდა მოხდეს 6 საათის განმავლობაში. კონტეინერში ან ინკუბატორში იგივე პირობებია, რაც კვერცხუჯრედისა და სპერმის გაერთიანებისას, ემბრიონები იწყებენ განვითარებას, რის შემდეგაც ჯანსაღი ჩანერგილი იქნება, ანუ კვლავ გადაიყვანება საშვილოსნოს ღრუში.
ამ ეტაპზე ქალი ემბრიოლოგის სრული კონტროლის ქვეშ იმყოფება, ემბრიონების პათოლოგიური განვითარება დაუშვებელია. ქალს ეძლევა 5-6 დღე დასვენებისთვის და გამოჯანმრთელებისთვის შემდგომი, არანაკლებ საპასუხისმგებლო IVF პროცედურებამდე.
7. ICSI მეთოდი
მეთოდი სტანდარტულია და უნაყოფობის სამკურნალოდ ყველა ქალს უნიშნავენ. მამაკაცისგან იღებენ 1 მლ სპერმას, რომელშიც აქტიური უნდა იყოს სპერმის 1/3. თუ რიცხვი არ შეესაბამება ნორმას, მაშინ ICSI მეთოდით, ამოღებულ კვერცხუჯრედში ინექციის გზით შეჰყავთ ჯანმრთელი სპერმატოზოიდები. მამაკაცებში უნაყოფობის მკურნალობისა და ორსულობის ნორმალური განვითარების ერთადერთი მეთოდი ჩვეულებრივ დადებით შედეგს იძლევა.
8. ემბრიონის გადატანა
5 დღის შემდეგ ემბრიონი კვლავ გადადის საშვილოსნოში. მეხუთე დღეა, რომ ენდომეტრიუმი საბოლოოდ უნდა მოემზადოს ახალი სიცოცხლის დაბადებისთვის, იზრდება იმპლანტის გადარჩენის მაჩვენებელი, ჯანსაღი ემბრიონები არ დაუშვებს მრავალჯერადი ორსულობის განვითარებას, რაც საშიშია არა მარტო ქალისთვის, არამედ ნაყოფს. ემბრიონის გადატანა საშვილოსნოს ღრუში კონტროლდება ულტრაბგერითი, შერჩეული მასალა იტვირთება კათეტერში და შეჰყავთ ფალოპის მილის საშვილოსნოს ყელის არხში.
9. შემანარჩუნებელი თერაპია
ბუნებრივი ციკლის დათრგუნვისას, ორგანიზმი ცუდად გამოიმუშავებს ჰორმონებს, ამიტომ მას უნდა დაეხმაროთ წამლის პროგესტერონის მიღებით, რომელსაც ექიმი დანიშნავს ქალს. დადგენილია პრეპარატის დოზირება და მიღების წესი, პირობების შეუსრულებლობამ შეიძლება გამოიწვიოს სერიოზული შედეგები, განსაკუთრებით მენსტრუალური ციკლის მეორე ფაზაში, ამიტომ ქალმა მკაცრად უნდა დაიცვას ექიმის ყველა მითითება. პრეპარატი მიიღება პლაცენტის მომწიფებამდე, ჩვეულებრივ 12-13 კვირამდე. ასევე აუცილებელია ჰორმონოთერაპიის ეტაპობრივი შეწყვეტა, წინააღმდეგ შემთხვევაში არსებობს სპონტანური აბორტის რისკი, რაც ქალმა უნდა გაითვალისწინოს.
ამ მომენტიდან 2 კვირამდე გამორიცხულია სქესობრივი კავშირი, სიმძიმის აწევა და ცხელი აბაზანები. ემბრიონის გადატანიდან მე-14 დღეს შეგიძლიათ შეამოწმოთ თქვენი ორსულობა სახლში ტესტის გამოყენებით. ასევე კვლავ მობრძანდით კლინიკაში და ჩააბარეთ სისხლი hCG-სთვის, ორსულობის მაჩვენებელი. თუ შედეგი დადებითია, თამამად შეგვიძლია ვთქვათ, რომ ორსულობა მოხდა და hCG-ის სწრაფი ზრდა. მე-3 კვირას ქალს კვლავ უტარდებათ ექოსკოპია, თუ საშვილოსნოში არის განაყოფიერებული კვერცხუჯრედი, ეს ნიშნავს, რომ ორსულობა მოხდა. თუ ტესტი hCG-ზე უარყოფითია და არ არის განაყოფიერებული კვერცხუჯრედი, არ არის საჭირო ორსულობაზე საუბარი. მაგრამ არ დაიდარდოთ, ეს მხოლოდ მცდელობაა. ამას მცირე მკურნალობა სჭირდება და წარმატებული ჩასახვის შანსები საგრძნობლად გაიზრდება.
IV პროცედურის ჩატარება მენსტრუალური ციკლის დღეების შესაბამისად ბუნებრივი ციკლის იდენტურია, პროცედურის თითოეულ ეტაპს ექიმები მკაცრად აკონტროლებენ, ამიტომ IV არის საუკეთესო პროგრამა უნაყოფო წყვილებისთვის. მთავარია, არ დაიდარდოთ იმის მიღწევა, რაც გსურთ, არ უგულებელყოთ ექიმების რჩევები და დაიცვათ ყველა ინსტრუქცია და მკურნალობის დანიშვნა.
ინ ვიტრო განაყოფიერება მილების უნაყოფობის მკურნალობის მთავარი მეთოდია. IVF მკურნალობა ტარდება ეტაპობრივად. IVF პროცედურის ძირითადი ეტაპები მოიცავს:
საკვერცხის რეზერვი შეიძლება შემოწმდეს სისხლის შრატში ჰორმონის FSH და ინჰიბინის B დონით ან მენსტრუალური ციკლის დასაწყისში ანტრალური ფოლიკულების რაოდენობის დათვლით. FSH დონის მატება დაკავშირებულია საკვერცხის რეზერვის შემცირებასთან.
- IVF პროცედურისთვის საშვილოსნოს ღრუს მოსამზადებლად საჭირო ოპერაციების ჩატარება - ჩვენებების მიხედვით.
IVF პროცესის დაწყებამდე უნდა მოიხსნას საშვილოსნოს ღრუს ისეთი პათოლოგიები, როგორიცაა სინექია ან პოლიპები. ჰიდროსალპინქსი, სითხით სავსე ჩაკეტილი ფალოპის მილი, ამცირებს IVF-ის წარმატების მაჩვენებელს, რადგან მილში არსებული სითხე ემბრიოტოქსიურია და ბევრი ექიმი გვირჩევს დაზიანებული მილის ამოღებას IVF-მდე.
- სპერმოგრამის აღება
IVF-მდე ტარდება სპერმოგრამა (სპერმის ანალიზი). თუ სპერმოგრამაზე დარღვევები გამოვლინდა, აუცილებელია ანდროლოგის კონსულტაცია, რათა დადგინდეს შესაძლებელია თუ არა ამ დარღვევების გამოსწორება და უკავშირდება თუ არა ისინი სხვა სამედიცინო პრობლემებს. მაგალითად, Y ქრომოსომაში გენეტიკური დეფექტები ასოცირდება მამრობითი უნაყოფობის ზოგიერთ შემთხვევთან, ხოლო მამაკაცები ვაზ დეფერენსების თანდაყოლილი არარსებობით (მილები, რომლებიც ატარებენ სპერმას სათესლეებიდან) ხშირად ატარებენ გენეტიკურ დეფექტს, რომელიც პასუხისმგებელია კისტოზური ფიბროზისთვის. ასეთ სიტუაციებში შეიძლება საჭირო გახდეს გენეტიკური ტესტირება უნაყოფობა ხშირად გამოწვეულია მამრობითი რეპროდუქციული უჯრედების სხვადასხვა დარღვევებით, რომლებიც მოიცავს ტერატოზოოსპერმიას. ტერატოზოოსპერმიას ახასიათებს სპერმის სტრუქტურის დარღვევა. ტერატოზოოსპერმიის დიაგნოზი სვამენ მამაკაცს, როდესაც მისი ეაკულატის ნახევარი ან მეტი შედგება პათოლოგიურად შეცვლილი სპერმისგან, ხოლო ტერატოზოოსპერმიის ინდექსი აღემატება 1.6-ს საუკეთესო გზაბავშვის დაორსულება
- სისხლის ანალიზების აღება
IVF-ს ჩასატარებლად საჭიროა სისხლის ტესტირება აივ-ზე, სიფილისზე, B და C ჰეპატიტზე და წითურას საწინააღმდეგო ანტისხეულების არსებობაზე. ასევე აუცილებელია საშოდან და საშვილოსნოს ყელის არხიდან ლორწოს ნაცხის გაკეთება ბაქტერიული ფლორისთვის, ინფექციების არარსებობის უზრუნველსაყოფად. მითითებების მიხედვით, ექიმმა შეიძლება დანიშნოს ჰორმონალური გამოკვლევა (თუ პაციენტს ადრე გავლილი აქვს უნაყოფობის მკურნალობა, იყო სპონტანური აბორტები ან სამედიცინო აბორტები, ამ შემთხვევაში TSH ტესტი ერთ-ერთი პირველია, რომელიც უნდა გაკეთდეს ორსულობის დაგეგმვამდე. IVF პროტოკოლი ხელსაყრელი ორსულობისთვის IVF-ის დროს TSH ინდიკატორი უნდა იყოს არაუმეტეს 2,5 mU/l.) და გამოკვლევა სქესობრივი გზით გადამდები ინფექციების, ასევე პროგესტერონის თუ ნორმალურია. სრული გამოკვლევა დაგეხმარებათ პრობლემების იდენტიფიცირებაში, რომლებიც უნდა გამოსწორდეს IVF პროგრამის დაწყებამდე.
სუპეროვულაციის სტიმულირება
სუპეროვულაციის სტიმულირება ხორციელდება IVF ციკლში რამდენიმე კვერცხუჯრედის მისაღებად - 10-დან 20-მდე (კვერცხუჯრედების ზუსტი რაოდენობა IVF-ის დროს დამოკიდებულია პაციენტის სხეულზე) განაყოფიერებისთვის შესაფერისი. IVF-ის დროს კვერცხუჯრედების ეს რაოდენობა აუცილებელია იმისათვის, რომ გაიზარდოს ორსულობის ალბათობა IVF-ის ერთ მცდელობაში, რადგან ყველა კვერცხი არ შეიძლება იყოს კარგი ხარისხისზოგიერთი შეიძლება არ იყოს განაყოფიერებული და ემბრიონებმა შეიძლება შეწყვიტონ განვითარება.

IVF ციკლში სუპეროვულაციის სტიმულირებისთვის გამოიყენება ჰორმონალური პრეპარატები და განისაზღვრება მათი გამოყენების სქემა, რომელსაც ეწოდება "სტიმულირების პროტოკოლი". IVF პროცედურისთვის დიდი მნიშვნელობა აქვს ოვულაციის სტიმულირების პროცესს.
საკვერცხის სტიმულაციის პრეპარატები
სუპეროვულაციის სტიმულირებისთვის გამოიყენება ფოლიკულის მასტიმულირებელი ჰორმონის (FSH) შემცველი პრეპარატები, რომელიც პასუხისმგებელია ფოლიკულების მომწიფებაზე. ადამიანის მენოპაუზის გონადოტროპინის (HMG) პრეპარატები მიიღება მენოპაუზის ქალების შარდიდან. HMG პრეპარატები გარკვეულწილად იაფია, ვიდრე რეკომბინანტები და შეიცავს, გარდა FSH ჰორმონისა, LH ჰორმონსაც. რეკომბინანტული FSH პრეპარატების სინთეზირება ხდება ბიოტექნოლოგიური მეთოდების გამოყენებით; ისინი უზრუნველყოფენ ინექციის მაქსიმალურ სიზუსტეს ინჟექტორული კალმის წყალობით და შეიძლება გამოიყენონ პაციენტმა დამოუკიდებლად. სუპეროვულაციის სტიმულირების წამლები შეირჩევა მკაცრად ინდივიდუალურად.
ფოლიკულის პუნქცია ტარდება ადამიანის ქორიონული გონადოტროპინის (hCG) ინექციიდან 36 საათის შემდეგ, რომელიც ააქტიურებს მომწიფებული ფოლიკულების ოვულაციას. hCG-ს გამოყენება საშუალებას გაძლევთ მიიღოთ განაყოფიერებისთვის მზად მწიფე კვერცხუჯრედი.
ადამიანის მენოპაუზის გონადოტროპინი (HMG) (მენოპური)
. ფოლიკულის მასტიმულირებელი ჰორმონი (FSH) (გონალ-F, პურეგონი)
. ადამიანის ქორიონული გონადოტროპინი (hCG) (ქორაგონი, დამპალი, ოვიდრილი)
. კლომიფენის ციტრატი (კლომიდი, კლოსტილბეგიტი)
ნაადრევი ოვულაცია IVF-ით
ფოლიკულის ნაადრევმა რღვევამ შეიძლება გააუქმოს IVF. ამიტომ, ქალის საკუთარი ჰორმონების მიერ სუპეროვულაციის სტიმულაციაში ჩარევის თავიდან ასაცილებლად და სუპეროვულაციის პროცესის გასაკონტროლებლად, მისივე ჰორმონების გამომუშავება იბლოკება აგონისტებისა და ანტაგონისტების მიერ. ასევე ინიშნება ექიმის მიერ ინდივიდუალურად.
GnRH აგონისტები (დეკაპეპტილი, დიფერელინი, ბუსერელინი, ზოლადექსი, სუფრაქტი)
. GnRH ანტაგონისტები (ორგალუტრანი, ცეტროტიდი)
ულტრაბგერითი მონიტორინგი
სუპეროვულაციის სტიმულირებისას აუცილებელია ფოლიკულების ზრდის რეგულარული მონიტორინგი ტრანსვაგინალური ულტრაბგერითი გამოყენებით. ფოლიკულის ზრდის კონტროლი ტარდება ყოველ მეორე დღეს, სტიმულაციის მეხუთე დღიდან დაწყებული. ასევე შესაძლებელია გამოწერილი მედიკამენტების დოზის კორექტირება. ზოგიერთ პაციენტს შეიძლება ჩაუტარდეს სისხლის ანალიზი ესტრადიოლის დონის გასაზომად. ჩვეულებრივ, სისხლში ესტრადიოლის დონე იზრდება ფოლიკულების მომწიფებასთან ერთად, ხოლო პროგესტერონის დონე დაბალი რჩება ოვულაციამდე.
ულტრაბგერითი და სისხლის ჰორმონების შესწავლით ექიმი ადგენს, როდის არის ფოლიკულები მზად პუნქციისთვის. ფოლიკულები ჩვეულებრივ იზრდება 1-2 მმ დღეში, ხოლო მომწიფებულ ფოლიკულებს აქვთ 16-20 მმ დიამეტრი. ფოლიკულების მომწიფებისას შესაძლებელია მათი პუნქცია, რის შედეგადაც მიიღება კვერცხუჯრედების შემცველი ფოლიკულური სითხე (კორპუს ლუტეუმი IVF-ში). ულტრაბგერის დროს ასევე აუცილებელია ენდომეტრიუმის სისქე და სტრუქტურა გამოკვლეული. პუნქციის დანიშვნისას ენდომეტრიუმი უნდა იყოს 7 მმ-ზე მეტი სქელი და ჰქონდეს სამშრიანი სტრუქტურა.
როდესაც ფოლიკულები მიაღწევენ სასურველ ზომას (ჩვეულებრივ ციკლის 10-14 დღეებში), hCG შეჰყავთ. hCG-ს დანერგვა საშუალებას გაძლევთ გააკონტროლოთ ოვულაციის ზუსტი დრო - ჩვეულებრივ ეს ხდება ინექციის შემდეგ 36-40 საათის შემდეგ. საკვერცხის პუნქცია ტარდება ოვულაციის დაწყებამდე, ჩვეულებრივ, hCG ინექციიდან 34-36 საათის შემდეგ. სანამ GnRH აგონისტები და ანტაგონისტები გამოიყენებდნენ IVF ციკლებში, ექიმებს უწევდათ მკურნალობის ციკლების თითქმის მეოთხედის შეწყვეტა ნაადრევი ოვულაციის გამო. თუ ეს მოხდებოდა, ფოლიკულები პუნქციამდეც იფეთქებოდა და კვერცხუჯრედები მუცლის ღრუში ცვიოდა, საიდანაც ლაბორატორიაში განაყოფიერებისთვის მათი ამოღება ვეღარ მოხერხდა.
GnRH აგონისტების ან ანტაგონისტების გამოყენება ხელს უშლის ჰიპოფიზის ჯირკვლის მიერ LH და FSH გამოყოფას, რითაც ამცირებს ნაადრევი ოვულაციის რისკს. თუმცა, დღესაც ციკლების დაახლოებით 10% შეწყვეტილია, თუნდაც hCG-ს ინექციამდე. ციკლის გაუქმების ყველაზე გავრცელებული მიზეზი არის პაციენტის საკვერცხეების ცუდი რეაქცია სტიმულაციაზე. თუ სამზე ნაკლები ფოლიკული მწიფდება საკვერცხეებში და ესტრადიოლის დონე არ არის საკმარისად მაღალი, ორსულობის ალბათობა უკიდურესად დაბალია, მაშინ, პაციენტის თანხმობით, IVF ციკლი წყდება. სტიმულაციაზე საკვერცხის ცუდი რეაქციის პრობლემა უფრო ხშირია 35 წელზე უფროსი ასაკის ქალებში და ოპერაციული საკვერცხეების მქონე ქალებში, ე.ი. იმ პაციენტებში, რომლებსაც აქვთ საკვერცხის რეზერვის შემცირება (საკვერცხეებში ფოლიკულების მარაგი). ფოლიკულების რაოდენობის შემცირების შედეგად სისხლში იმატებს FSH-ის დონე. შესაძლებელია პრეპარატის დოზის კორექტირება საკვერცხეების სტიმულირებისთვის ან უფრო ძლიერი მასტიმულირებელი პრეპარატების დანიშვნა, როგორიცაა რეკომბინანტები.
როდესაც ფოლიკულების ძალიან დიდი რაოდენობა (25-ზე მეტი) მომწიფდება, ან როდესაც სისხლში ესტრადიოლის დონე მაღალია, IVF ციკლი უნდა გაუქმდეს პოლიკისტოზური საკვერცხეების სინდრომის (PCOS) განვითარების საფრთხის გამო. ამ შემთხვევაში ხდება საკვერცხეების პუნქცია და ყველა მიღებული ემბრიონის გაყინვა. IVF ციკლის შეწყვეტა ამ ეტაპზე ხდება საკვერცხეების ჰიპერსტიმულაციის მძიმე სინდრომის რისკის გამო, ვინაიდან მძიმე OHSS-ის განვითარების იმპულსი ჩვეულებრივ ორსულობის დაწყებაა. ემბრიონები შეიძლება მოგვიანებით გალღვონ და გამოიყენონ სხვა IVF ციკლში სუპეროვულაციის გამოწვევის გარეშე.
ფოლიკულის პუნქცია
ფოლიკულური პუნქცია ტარდება კვერცხუჯრედის მისაღებად. იგი ტარდება IVF-სთვის საკვერცხეების ტრანსვაგინალური პუნქციის დროს ფოლიკულური სითხის ამოტუმბვით თხელი ასპირაციის ნემსით ულტრაბგერითი კონტროლის ქვეშ.
ფოლიკულების პუნქცია ტარდება ადგილობრივად ან მოკლევადიანი (10-20 წუთი) ზოგადი ანესთეზია. ტრანსვაგინალური ულტრაბგერითი ზონდი მოთავსებულია საშოში მომწიფებული ფოლიკულების ვიზუალიზაციისთვის და თხელი ნემსი ჩასმულია ფოლიკულებში საშოს კედლის მეშვეობით. კვერცხები იწოვება ფოლიკულებიდან სათითაოდ ტუმბოზე დამაგრებული ნემსით. ფოლიკულის პუნქცია ჩვეულებრივ არ აღემატება 30 წუთს. ფოლიკულის პუნქცია არის მცირე ქირურგიული ოპერაცია და არ საჭიროებს ჰოსპიტალიზაციას. პუნქციის შემდეგ მიზანშეწონილია დაისვენოთ ოთახში 2-3 საათის განმავლობაში. პუნქციის შემდეგ ავტომობილის მართვა აკრძალულია. ზოგიერთ ქალს აქვს მტკივნეული კრუნჩხვები პუნქციის შემდეგ. სისავსის ან ზეწოლის შეგრძნება მუცლის არეში შეიძლება გაგრძელდეს პროცედურის შემდეგ რამდენიმე დღის განმავლობაში.
კვერცხუჯრედების განაყოფიერება ინ ვიტრო. ემბრიონის გაშენება
ფოლიკულების პუნქციის შემდეგ კვერცხუჯრედების შემცველი ფოლიკულური სითხე (corpus luteum) დაუყოვნებლივ გადადის ემბრიოლოგიურ ლაბორატორიაში, სადაც მას ემბრიოლოგი იკვლევს მიკროსკოპით, ირჩევს კვერცხუჯრედებს. კვერცხები ირეცხება სპეციალურ გარემოში და შემდეგ ფასდება მათი სიმწიფე. შემდეგ კვერცხუჯრედები მოთავსებულია სპეციალურ საკვებ გარემოში და გადააქვთ ინკუბატორში, სადაც ისინი ელოდება სპერმის მიერ განაყოფიერებას. კვერცხებით, სპერმით და ემბრიონებით თასები უნდა იყოს ხელმოწერილი.

ქალის ფოლიკულების პუნქციის დროს მისი ქმარი სპერმას აბარებს სპეციალურ არატოქსიკურ სტერილურ კონტეინერში. ზოგიერთ მამაკაცს ძალიან უჭირს შეკვეთით სპერმის შეგროვება. ამის შესახებ მათ წინასწარ უნდა აცნობონ ექიმს.
ასეთ მამაკაცებს შეუძლიათ მიმართონ სპერმის წინასწარ კრიოკონსერვაციას (გაყინვას), რომელიც შემდეგ გალღვება ქალის ფოლიკულების პუნქციის დღეს და გამოიყენებს IVF ციკლში. სპერმის შეგროვების შემდეგ სპერმატოზოიდი ირეცხება სათესლე სითხიდან სპეციალური ტექნოლოგიის გამოყენებით, რაც შესაძლებელს ხდის ყველაზე მოძრავი და მორფოლოგიურად ნორმალური სპერმის შერჩევას. მოძრავი სპერმის განსაზღვრული რაოდენობა (ჩვეულებრივ 100000 სპერმა/მლ) ურევენ კვერცხუჯრედებს (ე.წ. ინ ვიტრო განაყოფიერება ან ინ ვიტრო განაყოფიერება) და მოთავსებულია ინკუბატორში. სპერმის შეღწევა კვერცხუჯრედში ჩვეულებრივ ხდება რამდენიმე საათში. განაყოფიერება ჩვეულებრივ ტარდება ფოლიკულების პუნქციის შემდეგ 2-6 საათის შემდეგ ეს პროცედურა ასევე დამახასიათებელია IVF დონორის პროგრამისთვის.
ინკუბატორი ინარჩუნებს ნახშირორჟანგის მუდმივ დონეს, ტემპერატურასა და ტენიანობას. ინკუბატორში არსებული პირობები და მკვებავი გარემოს შემადგენლობა მიბაძავს ფალოპის მილებში არსებულ პირობებს, რაც ქმნის ყველაზე ხელსაყრელ პირობებს ემბრიონისთვის in vitro. მკვებავი გარემო უაღრესად გაწმენდილია მძიმე ლითონებისგან და შეიცავს ინგრედიენტებს, როგორიცაა ცილები, ამინომჟავები, მარილები, შაქარი და სპეციალური მჟავიანობის ბუფერი, რაც ქმნის ოპტიმალურ პირობებს ემბრიონის ზრდისა და განვითარებისთვის.
სპერმის ინტრაციტოპლაზმური ინექცია - ICSI
როცა სხვადასხვა მიზეზის გამო მოსალოდნელია დაბალი პროცენტიგანაყოფიერება IVF პროცედურის დროს (მაგალითად, მცირე რაოდენობით მოძრავი სპერმატოზოიდების სპერმაში ან განაყოფიერების დაბალი პროცენტით წინა IVF მცდელობისას), გამოიყენება სპეციალური მიკრომანიპულაციის მეთოდები. სპერმის ინტრაციტოპლაზმური ინექცია (ICSI) არის პროცედურა, რომლის დროსაც ერთი სპერმა შეჰყავთ პირდაპირ კვერცხუჯრედში მისი განაყოფიერებისთვის. ორსულობის და შობადობის მაჩვენებლები ICSI-ის შემდეგ შედარებულია ტრადიციული IVF-ის შემდეგ შედეგებთან. თუ მამაკაცს აქვს მემკვიდრეობითი პათოლოგიები, რომლებიც იწვევს უნაყოფობას, რომელიც შეიძლება გადაეცეს მამიდან შვილს, რეკომენდებულია სამედიცინო გენეტიკური კონსულტაცია ICSI-მდე.
კვერცხუჯრედში სპერმის დამატების ან ICSI-ის ჩატარების შემდეგ, ემბრიოლოგი ამოწმებს რამდენი კვერცხუჯრედი განაყოფიერებულია ნორმალურად. ნორმალურად განაყოფიერებული კვერცხუჯრედი (ზიგოტი) ამ მომენტში არის ერთი უჯრედი ორი პრონუკლეით. პრონუკლეუსები უჯრედის შიგნით პატარა გამჭვირვალე ბუშტუკებს ჰგავს, ერთი მათგანი მამის გენეტიკურ მასალას ატარებს, მეორე კი - დედის. როდესაც ისინი შერწყმულია, ის იქმნება ახალი ცხოვრებაუნიკალური გენეტიკური შემადგენლობით. არანორმალური განაყოფიერების მქონე კვერცხუჯრედები (მაგალითად, შეიცავს სამ პრონუკლეუსს ორის ნაცვლად), ისევე როგორც გაუნაყოფიერებელი კვერცხუჯრედები, შემდგომში არ გამოიყენება.
როგორც წესი, მომწიფებული კვერცხუჯრედების 50%-დან 90%-მდე განაყოფიერდება ნორმალურად ინ ვიტრო განაყოფიერების ან ICSI-ის შემდეგ. განაყოფიერების უფრო დაბალი პროცენტი შეინიშნება, როდესაც სპერმატოზოიდი ან კვერცხუჯრედი მორფოლოგიურად არის ცუდი ხარისხი, ხოლო განაყოფიერების სრული ნაკლებობა შესაძლოა დაკავშირებული იყოს სპერმის განაყოფიერების უნარის პათოლოგიასთან ან კვერცხუჯრედის პათოლოგიასთან.
ნორმალურად განაყოფიერებული კვერცხუჯრედების (ზიგოტები) კულტივირება გრძელდება; ისინი იწყებენ დამსხვრევას და მათი ხარისხი ფასდება კიდევ 24 საათის შემდეგ. ემბრიონების შეფასება ხდება მათი მიხედვით გარეგნობადა გამანადგურებელი სიჩქარე. კარგი ხარისხის ემბრიონები საკმაოდ სწრაფად იყოფა: განაყოფიერებიდან ორი დღის შემდეგ, ნორმალურ ემბრიონებს აქვთ დაახლოებით თანაბარი ზომის 2-4 უჯრედი სუფთა ციტოპლაზმით და უჯრედის ფრაგმენტაციის გარეშე.
მესამე დღისთვის ემბრიონი შეიცავს საშუალოდ 6-დან 10 უჯრედს. მეხუთე დღისთვის ემბრიონის შიგნით ჩამოყალიბდა ღრუ სითხით და უჯრედები იყოფა ორ ტიპად: ისინი, საიდანაც შემდგომში ნაყოფი ჩამოყალიბდება და საიდანაც წარმოიქმნება პლაცენტა. ამ ეტაპზე ემბრიონს ბლასტოცისტი ეწოდება. ემბრიონების საშვილოსნოში გადატანა შესაძლებელია ნებისმიერ დროს პუნქციის შემდეგ პირველიდან მეექვსე დღემდე. თუ ნორმალური განვითარება გრძელდება საშვილოსნოში, ემბრიონი "იჩეკება" მიმდებარე გარსიდან (zona pellucida) და იმპლანტირებულია საშვილოსნოს ენდომეტრიუმში განაყოფიერებიდან დაახლოებით 6-10 დღის შემდეგ.
ემბრიონის გადატანა ბლასტოციტების სტადიაზე
ახლა შესაძლებელია ემბრიონის დამუშავება ლაბორატორიაში, სანამ ისინი არ მიაღწევენ ბლასტოციტის სტადიას (ჩვეულებრივ, კვერცხუჯრედის აღებიდან მე-5 დღეს). შემდეგ ეკო ბლასტოციტები შეიძლება გადავიდეს საშვილოსნოში. ზოგიერთი მკვლევარი აღნიშნავს, რომ ემბრიონის გადატანა ბლასტოციტის სტადიაზე უფრო ხშირად იწვევს ორსულობას. ამას ორი ახსნა შეიძლება ჰქონდეს. ჯერ ერთი, ბლასტოციტის გადატანა საშვილოსნოში უფრო ბუნებრივია, რადგან ბუნებაში ემბრიონი ამ ეტაპზე ფალოპის მილიდან საშვილოსნოში გადადის. გარდა ამისა, კულტურა ბლასტოცისტის სტადიაზე ემბრიოლოგს საშუალებას აძლევს შეარჩიოს „საუკეთესო“ ემბრიონები, ვინაიდან სუსტი ემბრიონები ან გენეტიკური დარღვევების მქონე ემბრიონები შეჩერებულია, სანამ ისინი ბლასტოცისტად გადაიქცევიან.
ბლასტოციტის ტრანსფერი ასევე ამცირებს პოტენციურად საშიში მრავალჯერადი ორსულობის ალბათობას. ბლასტოციტების იმპლანტაციის მაღალი მაჩვენებელი საშუალებას იძლევა საშვილოსნოში ნაკლები ემბრიონის გადატანა (ჩვეულებრივ ერთი ან ორი), რაც ამცირებს მრავალჯერადი ორსულობისა და მასთან დაკავშირებული გართულებების რისკს.
მიუხედავად იმისა, რომ ბლასტოციტის ტრანსფერი ძალიან პერსპექტიულია პაციენტებისთვის, რომლებსაც აქვთ მრავალი კვერცხუჯრედის მომწიფება, მისი სარგებელი იმ პაციენტებისთვის, რომლებსაც აქვთ საკვერცხეების ცუდი პასუხი სტიმულაციაზე და მცირე რაოდენობით აღებული კვერცხუჯრედები, ჯერ კიდევ საეჭვოა. თუ პაციენტიდან რამდენიმე კვერცხუჯრედი ამოიღება, არსებობს ძალიან მაღალი რისკი, რომ არცერთმა არ მიაღწევს ბლასტოციტის სტადიას. ყველა მათგანს შეუძლია შეაჩეროს განვითარება და საშვილოსნოში გადასატანი არაფერი იქნება. იმის გამო, რომ ხელოვნური გაშენების პირობები, ამ სფეროში ყველა უახლესი განვითარების მიუხედავად, ჯერ კიდევ შორს არის ბუნებრივისგან, ბევრი ემბრიოლოგი თვლის, რომ ემბრიონის საშვილოსნოში ადრეულ ეტაპზე გადატანა მათთვის უფრო ხელსაყრელია, ვიდრე ხელოვნურ პირობებში ყოფნა. ემბრიონებს, რომლებიც ვერ მიაღწევენ ბლასტოციტის სტადიას in vitro, შეუძლიათ უსაფრთხოდ გააგრძელონ ემბრიონის განვითარება საშვილოსნოში IVF გადატანისა და წარმატებით იმპლანტაციის შემდეგ.
ემბრიონის გადატანა საშვილოსნოს ღრუში
ემბრიონის გადატანის პროცედურა ჩვეულებრივ უმტკივნეულოა, რადგან არ საჭიროებს საშვილოსნოს ყელის გაფართოებას. ჩვეულებრივი ვაგინალური სპეკულუმის გამოყენებით, ექიმი იძენს საშვილოსნოს ყელზე წვდომას. ემბრიონის გადაცემის კათეტერი არის გრძელი, თხელი, სტერილური სილიკონის მილი, რომელსაც აქვს შპრიცი ერთ ბოლოში. კათეტერის დიამეტრი 1-2 მმ. კათეტერი ივსება მკვებავი საშუალებით, რომელიც შეიცავს ერთ ან მეტ ემბრიონს. ექიმი რბილად ატარებს კათეტერის წვერს საშვილოსნოს ყელის გავლით საშვილოსნოს ღრუში და იყენებს შპრიცს კათეტერიდან ემბრიონის შემცველი საშუალების გამოსაწურად. როგორც წესი, ემბრიონის გადატანა ხდება ულტრაბგერითი მეთვალყურეობის ქვეშ და ექიმს შეუძლია მონიტორზე ნახოს, თუ როგორ გადადის ემბრიონებით შემცველი გარემო საშვილოსნოს ღრუში.
ეკო-რეპლანტაციის შემდეგ ქალებს შეიძლება აღენიშნებოდეთ სხვადასხვა სიმპტომები, როგორიცაა: გულისრევის შეგრძნება, დისკომფორტი ეპიგასტრიკულ რეგიონში და ზოგჯერ ღებინება. ეს პირობები უნდა განვასხვავოთ საკვების მოწამვლისგან, საკვერცხის ჰიპერსტიმულაციის სინდრომისგან და სხვადასხვა გასტროპათიისგან. თუ შეგრძნებები გაუარესდება IVF ემბრიონების გადატანის შემდეგ, უნდა მიმართოთ ექიმს.
არაერთმა უცხოურმა კვლევამ აჩვენა, რომ არ არის საჭირო ემბრიონის გადატანის შემდეგ ჰორიზონტალურ მდგომარეობაში ყოფნა 10 წუთზე მეტ ხანს, რადგან ეს გავლენას არ ახდენს ორსულობაზე. მას შემდეგ, რაც ემბრიონი შედის საშვილოსნოში, ის ვეღარ "გამოვარდება" იქიდან. მიუხედავად მისი აშკარა სიმარტივისა, ემბრიონის გადატანა საშვილოსნოს ღრუში არის IVF ციკლის ერთ-ერთი ყველაზე კრიტიკული ეტაპი. ლიტერატურაში გამოქვეყნებულია მონაცემები, რომლებიც მიუთითებს იმაზე, რომ ემბრიონების 30%-მდე შეიძლება დაიკარგოს ტრანსფერის დროს. წარმატებაზე დიდ გავლენას ახდენს საშვილოსნოს ყელის ლორწოს არსებობა და თანმიმდევრულობა. მაგალითად, ემბრიონი შეიძლება მიეწებოს კათეტერს შიგნით ან გარეთ, ან შეიძლება კათეტერთან ერთად გადაიტანოს საშვილოსნოს ყელში. ბევრი რამ არის დამოკიდებული ექიმის კვალიფიკაციაზე, სპეციალურ აღჭურვილობაზე და ემბრიონის გადაცემის შემუშავებულ სქემაზე მსგავსი სიტუაციების თავიდან ასაცილებლად.
ოვულაციის დრო IVF-ის შემდეგ, როდესაც ორსულობა ხდება
არ შეეცადოთ ორსულობის დამოუკიდებლად განსაზღვრა ტესტების გამოყენებით ემბრიონის გადატანიდან მე-14 დღეს ადრე, რადგან ამ დროს ემბრიონი ჯერ კიდევ ვერ გამოიმუშავებს საკმარისი რაოდენობით hCG ჰორმონს. პასუხი შეიძლება ასევე არასანდო იყოს ჰორმონალური პრეპარატების გამოყენების გამო. ემბრიონის გადატანიდან 14 დღის შემდეგ დაუკავშირდით IVF კლინიკას hCG-ზე სისხლის ანალიზისთვის, რაც ორსულობის მაჩვენებელია. თუ ტესტის შედეგი დადებითია, მაშინ ორსულობა მოხდა. ამ მომენტიდან hCG-ის რაოდენობა სწრაფად გაიზრდება. ემბრიონის გადატანიდან მე-3 კვირიდან დაწყებული ორსულობა უნდა დადასტურდეს ექოსკოპიით, რომელიც საშუალებას გაძლევთ ნახოთ განაყოფიერებული კვერცხუჯრედი. უნდა იმყოფებოდეთ მეან-გინეკოლოგის მუდმივი მეთვალყურეობის ქვეშ, რადგან ორსულობა ჯერ არ გაქვთ გადატანილი. თუ მუცლის ტკივილი ან სისხლდენა გაქვთ, დაუყოვნებლივ მიმართეთ ექიმს. ტესტის უარყოფითი შედეგი hCG-ზე, ულტრაბგერითი განაყოფიერებული კვერცხუჯრედის არარსებობა და მენსტრუაციის დაწყება მიუთითებს იმაზე, რომ ორსულობა არ მომხდარა. ამ შემთხვევაში არ უნდა დაიდარდოთ: უნდა დაისვენოთ, დაელოდოთ ოვულაციის დაწყებას IVF-ის შემდეგ, ზოგიერთ შემთხვევაში ჩაატაროთ საჭირო მკურნალობა და კვლავ დაუბრუნდეთ IVF პროცედურას.
IVF პროცედურის უარყოფითი შედეგი არ ნიშნავს, რომ ეს მეთოდი არ არის თქვენთვის შესაფერისი. IVF-ის ყოველი მცდელობით, თქვენი წარმატებული ჩასახვის შანსები იზრდება და შეიძლება მიაღწიოს 90%-ს მკურნალობის წელიწადში. ხალხში არის ეკო ნიშნები. მცდელობებს შორის აუცილებელია შესვენება დაახლოებით 2 - 3 თვის განმავლობაში.
დამხმარე რეპროდუქციული ტექნოლოგიები – სამედიცინო დახმარების გაწევის მეთოდი, რომლის დროსაც ემბრიონის (ემბრიონის) ჩასახვის ან (ან) ადრეული განვითარების ზოგიერთი ან ყველა ეტაპი საშვილოსნოში გადატანამდე ტარდება ლაბორატორიულ პირობებში.
ცენტრს შეუძლია მიაწოდოს ემბრიონის ფოტო გადაცემის დღეს!
IVF პროცედურის ეფექტურობა
დრო და ასაკი არის დაუძლეველი ფაქტორები, რომლებიც მნიშვნელოვნად ამცირებს IVF-ის ეფექტურობას.
ყველაზე სასურველი შედეგი, რა თქმა უნდა, ორსულობა და ჯანმრთელი ბავშვის დაბადებაა. თუმცა, ამ მიზნისკენ მიმავალ გზაზე შეიძლება იყოს დაბრკოლებები. თითოეულ ეტაპს დიდი მნიშვნელობა აქვს პროცედურის ეფექტურობისთვის.
IVF ეტაპები:
1. დაქორწინებული წყვილის სრული კლინიკური გამოკვლევა.
2. სუპეროვულაციის სტიმულირება კვერცხუჯრედების დიდი რაოდენობის მისაღებად. (სტიმულირების სქემას ირჩევს ექიმი ინდივიდუალურად, წინასწარი გამოკვლევის გათვალისწინებით).
3. ფოლიკულების ზრდისა და განვითარების ულტრაბგერითი და ჰორმონალური მონიტორინგი.
4. ფოლიკულის პუნქცია და კვერცხუჯრედის ამოღება. (პუნქცია ტარდება ინტრავენური ანესთეზიით, ულტრაბგერითი კონტროლით).
5. განაყოფიერება ქმრის ან დონორის სპერმით. (პუნქციის დღეს პაციენტის ქმარი აბარებს სპერმას, რომელიც გადის სპეციალურ მკურნალობას კვერცხუჯრედის განაყოფიერებამდე).
6. მიღებული ემბრიონების გადატანა საშვილოსნოს ღრუში. (ჩვეულებრივ, 2-3 ემბრიონის გადატანა ხდება, დარჩენილი ემბრიონები კრიოკონსერვაციას უკეთებენ და წარუმატებლობის შემთხვევაში იყენებენ შემდგომ გადასატანად).
7. ლუტეალური ფაზის მხარდაჭერა, ორსულობის განსაზღვრა და შემდგომი ორსულობის მართვის ტაქტიკის შემუშავება.
8. ჰიპერსტიმულაციის სინდრომისა და სპონტანური აბორტის პროფილაქტიკა.
თუ არსებობს ისტორია გენეტიკური დაავადებებიტარდება წინასწარი იმპლანტაციის დიაგნოსტიკა (FISH მეთოდი) - ემბრიონების ციტოგენეტიკური კვლევა საშვილოსნოს ღრუში გადატანამდე.
პროცედურის ეფექტურობაზე და გართულებების არსებობაზე უარყოფითად მოქმედებს:
ასაკი;
გვიანი მკურნალობა, წინა მკურნალობის ხანგრძლივობა;
ქირურგიული ჩარევები დანამატებსა და საშვილოსნოზე;
გამოვლენილი დარღვევების შემოწმებისა და გამოსწორების არაადეკვატურობა;
ცუდი კვება;
არაჯანსაღი ცხოვრების წესი, მოწევა, ალკოჰოლი, აბაზანა, სოლარიუმი, მედიკამენტების ხანგრძლივი გამოყენება;
ელექტრომაგნიტური ვიბრაციები (კომპიუტერები, მობილური ტელეფონები);
სექსუალური ინფექციები;
ექიმის ყველა ინსტრუქციის შეუსრულებლობა;
ნეგატიური ემოციები;
პროფესიული საფრთხეები;
ჭარბი წონა, ფიზიკური უმოქმედობა.
გახსოვდეთ:უნაყოფობის გამოკვლევა უნდა გაგრძელდეს არაუმეტეს 2 თვისა, კონსერვატიული მკურნალობა - არა უმეტეს ერთი წლისა. ქირურგიული მკურნალობამილის გამტარიანობის აღსადგენად - არა უმეტეს 1 ჯერ.
ასევე წაიკითხეთ...
- მოტივაციური თეორიები. მოტივი და მოტივაცია. მოტივაციის თეორიები მოტივაციის თეორიები სხვადასხვა ფსიქოლოგიური მიმართულებით
- ფილიპსის სკოლის შფოთვის ტესტის მიზანი
- სამარას სახელმწიფო რეგიონალური აკადემია
- M.V. Koltunova ენა და საქმიანი კომუნიკაცია. ენა და საქმიანი კომუნიკაცია საქმიანი კომუნიკაციის ეტიკეტი და პროტოკოლი