Уреаплазма є патогенною. Уреаплазмоз – причини, ознаки, симптоми та лікування, як передається уреаплазмоз людині. Чи виявляється уреаплазмоз у дітей
Проте чи всі уреаплазми викликають захворювання – патогенні для нашого організму кілька видів: Ureaplasma urealyticum(уреаплазма уреалітикум) та Ureaplasma parvum(Уреаплазма парвум).
Як відбувається інфікування уреаплазмою?
Статевий шлях інфікуванняБезперечно, найчастішим способом інфікування є статевий шлях. Однак заради справедливості, варто зазначити, що близько 20-40% з-поміж інфікованих ніяких симптомів самого захворювання не відчувають - тому є лише носіями. При несприятливих для організму умовах ці симптоми можуть з'явитися, але поки що імунітет контролює популяцію уреаплазм – про захворювання пацієнт може навіть не підозрювати. Слід зазначити, що інфікування уреаплазмозом можливе за таких видів контакту як: поцілунки оральний чи генітальний статевий контакт без бар'єрних засобів захисту.
Вертикальний шлях інфікування (від матері плоду при народженні)
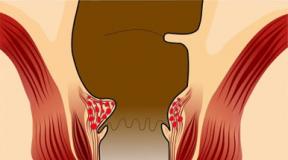
Даний вид передачі інфекції можливий саме завдяки тому, що улюбленим місцем проживання уреаплазми є слизова оболонка статевих шляхів – через які при природних пологах проходить дитина.
Контактно-побутовий шлях передачі
Нині переконливих доказів можливості інфікування в такий спосіб немає. Тому всерйоз розглядати можливість інфікування в басейні через загальну кришку унітазу або предмети побуту не варто.
Симптоми уреаплазмозу
| Насамперед звертають він симптоми запалення сечівника (уретрит). При цьому виникає дискомфорт і печіння в уретрі, що посилюється при сечовипусканні до виражених різей. Так само при статевому контакті є болючі відчуття, що посилюються при еякуляції. | |
| Виділення із сечівника | Зазвичай вони не рясні, більш слизового характеру, рідкі за консистенцією. |
| Запалення придатків яєчок | У важких випадках можуть виникати ураження яєчок – при цьому пацієнт відчуває тяжкість і хворобливі відчуття, що розпирають, у яєчках, які посилюються при обмацуванні. |
| Симптоми простатиту | Виникають, як правило, через деякий час після виникнення симптомів уретриту. Це свідчить про прогрес інфекції. При простатиті симптоми полягають у хворобливості в області промежини, болі можуть посилюватися при сидінні, при обмацуванні промежини. Так само простатит може проявлятися зниженням лібідо та скороченням тривалості ерекції. Статевий контакт може доставляти болючі відчуття. |
| Чоловіче безпліддя | Тривалий перебіг простатиту та орхіту (запалення яєчок) може призвести до стійкого чоловічого безпліддя. |
 |
|
| Уретрит (запалення сечівника) | Болі та печіння в області сечівника. Для болю також характерно різке посилення при сечовипусканні. Слизова оболонка зовнішнього зіва уретри запалена. |
| Виділення з піхви та сечівника | Виділення не рясні, зазвичай, мають слизовий характер. |
| Болючість при генітальному статевому контакті | Виникає внаслідок додаткового механічного подразнення запаленої слизової оболонки. |
| Кров'янисті виділенняз піхви після статевого генітального контакту | Причиною цього симптому може бути запалення слизової піхви, його підвищена чутливість до механічних впливів. |
| Болючість у нижній частині живота | Цей симптом може свідчити про просування інфекції статевими шляхами з ураженням слизової матки, маткових труб. Що може спричинити такі ускладнення як ендометрит, аднексит. |
| Жіноча безплідність | При запаленні статевих шляхів, ураженні ендометрію матки нормальне зачаття та внутрішньоутробний розвиток дитини неможливе. Тому може спостерігатися жіноча безплідність або часті викидні на ранніх термінах вагітності. |
Ускладнення уреаплазмозу
 На жаль, у Останнім часомвсе частіше спостерігається зростання кількості ускладнень, викликаних тривалим перебігом уреаплазмозу. Як уже було сказано вище, уреаплазмоз може бути причиною чоловічої або жіночої безплідності, поряд з ураженням органів сечостатевої системи можливий розвиток аутоімунних захворювань, так званих – ревматичних хвороб.
На жаль, у Останнім часомвсе частіше спостерігається зростання кількості ускладнень, викликаних тривалим перебігом уреаплазмозу. Як уже було сказано вище, уреаплазмоз може бути причиною чоловічої або жіночої безплідності, поряд з ураженням органів сечостатевої системи можливий розвиток аутоімунних захворювань, так званих – ревматичних хвороб. - Чоловіче безпліддя може розвинутися як результат ураження уреаплазмою простати, так і при ураженні яєчок. При запаленні простати знижується секреція порції сперми, що виділяється нею, при цьому якісний склад сперми змінюється, що робить процес просування сперматозоїдів по статевих шляхах жінки неможливим.
- Імпотенція – при розвитку простатиту хвороблива ерекція чи її відсутності можуть бути причиною стійкої органічної патології, яка потребує адекватного лікування під наглядом лікаря фахівця.
- Жіноча безплідність – ураження слизової матки призводить до того, що процес імплантації заплідненої яйцеклітини стає неможливим. При цьому навіть якщо зачаття відбулося, то запальний процес в ендометрії може бути причиною викидня на ранньому терміні.
- Передчасні пологи - у ряді випадків при наявності перебігу вагітності на тлі уреаплазмозу варто побоюватися раннього розвиткуродової діяльності. Також висока ймовірність народження дитини з малою вагою.
- Ревматичні захворювання – тривала хронічна форма уреаплазмозу може бути одним із пускових факторів розвитку аутоімунного процесу. Тому уреаплазмоз може бути факторів ризику у розвитку ревматичних захворювань.
Діагностика уреаплазмозу
Виставити діагноз уреаплазмозу на підставі зовнішніх симптомів неможливо – лише дані лабораторних досліджень є достовірною основою для виставлення діагнозу. Однак гінекологічний огляд лабораторних обстежень в обов'язковому порядку має бути присутнім.Як підготуватися до відвідування лікаря гінеколога, якщо є підозри на інфекції, що передаються статевим шляхом?
Слід точно знати, що обов'язково для діагностики подібних захворювань буде проведено гінекологічний огляд (огляд у дзеркалах). Це дослідження проводиться для того, щоб візуально оцінити наявність або відсутність виділень, їх властивості, стан слизової оболонки піхви і шийки матки, стан зовнішнього зіва каналу шийки матки, стан слизових зовнішніх статевих органів.
Наявність слизово-гнійних виділень, різкий аміачний запах та запалення слизових піхви та уретри свідчить на користь уреаплазмозу та інших венеричних захворювань.
Відвідування лікаря має передувати підготовка:
- За 2 дні до прийому у лікаря необхідно утриматися від будь-яких статевих контактів
- Протягом 2-х днів перед оглядом необхідно припинити використання будь-яких вагінальних свічок, гелів та інших препаратів, що вводяться вагінально.
- Необхідно припинити спринцювання, використання піхвових тампонів.
- Напередодні відвідування лікаря ввечері варто підмитись теплою водою бажано без використання мила.
- У день звернення підмивання протипоказано.
Лабораторні аналізи виявлення уреаплазмоза виробляються з різними видами біоматеріалу – це кров пацієнта і мазок зі слизових статевих органів.
Бактеріологічний аналіз, ПЛР дослідження, посів – ці види діагностики використовують матеріал, отриманий в результаті забору мазка. Серологічні дослідження в яких виявляються антитіла проти певного збудника інфекції проводяться з використанням крові пацієнта.
Нині у діагностиці уреаплазмозу ефективним визнається лише ПЛР діагностика. Решта інших методів діагностики або малоінформативні, або виробляються з науковими цілями. Розглянемо переваги та недоліки кожного їх застосовуваних методів.
Бактеріологічне дослідження мазка на уреаплазму- не виробляється, тому що мікоплазми просто не видно при огляді мазка за допомогою мікроскопа - настільки вони малі. Однак це обстеження проводиться тому, що в 80% випадків діагностики захворювань, що передаються статевим шляхом, уреаплазмоз поєднується ще з декількома видами інфекцій, так само цей метод може виявити супутній бактеріальний або грибковий вагіноз, які повинні бути виліковані перед призначенням основного лікування проти уреаплазми. Тому відмовлятися від цього обстеження не варто – воно необхідне призначення комплексного лікування.
Посів із мазка або виділень із статевих шляхів– щодо уреаплазми не є ефективним. Однак, як вже було зазначено вище, і цей метод представляє певну цінність у виявленні супутніх статевих інфекцій.
ПЛР діагностика- дозволяє розмножити та ідентифікувати генетичний матеріал збудника. Даний метод має максимальну достовірність і чутливість. Тому є діагностикою вибору.
Серологічні дослідження (ІФА, ПІФ)- Дані дослідження дозволяють виявити антитіла до збудника інфекції. Їх складно інтерпретувати у зв'язку з тим, що стійкого імунітету до уреоплазмової інфекції в організмі не виробляється, а кількість носіїв цієї інфекції набагато більша за тих, у кого розвинулися симптоми інфекційного процесу.
Проведені клінічні та лабораторні дослідження дозволяють виявити уреаплазмоз та супутні інфекційні захворювання сечостатевої системи з високою часткою ймовірності. Саме якісна діагностика та виявлення всіх інфекційних уражень дозволяє призначити адекватне лікування та сподіватися на повне одужання. Слід звернути увагу на те, що Ваш статевий партнер також має бути обстежений у повному обсязі – адже ефективність лікування одного лише з інфікованих статевих партнерів у даному випадку буде мінімальною.
Лікування уреаплазмозу
 Відразу варто обговорити один важливий момент - лікування уреаплазмозу повинно проводитись за такими правилами:
Відразу варто обговорити один важливий момент - лікування уреаплазмозу повинно проводитись за такими правилами: - Лікування призначається обом партнерам одночасно, а призначенню лікування має передувати проведення повноцінної діагностики.
- У разі виявлення супутніх інфекційних захворювань, лікування призначається за індивідуальною схемою залежно від виявленого спектру інфекцій.
- У період лікування будь-які статеві контакти заборонені – у тому числі з використанням бар'єрних способів захисту.
- Проведене лікування потребує проведення контрольного обстеження для діагностики вилікуваності у встановлені лікарем терміни.
- Лікування має проводитися тими препаратами, які призначив лікар зі строгим дотриманням призначеної схеми лікування. Передчасне припинення лікування можливе лише після повторної консультації лікаря.
Перед тим як інформувати Вас про стандартні схеми лікування інфекційного процесу звертаємо Вашу увагу на те, що: лікування інфекційно-запальних захворювань із застосуванням антибактеріальних препаратів можливе лише під наглядом лікаря фахівця.
| Назва антибіотика | Добове дозування та кратність застосування | Тривалість курсу лікування |
| Доксициклін | По 100 мг двічі на добу | 10 днів |
| Кларитроміцин | По 250 мг двічі на добу | 7-14 днів |
| Еритроміцин | По 500 мг 4 рази на добу | 7-14 днів |
| Лівофлоксацин | По 250 мг один раз на добу | 3 дні |
| Азітроміцин | 500 мг одноразово на першу добу, по 250 мг 1 раз на добу | 4 дні |
| Рокситроміцин | По 150 мг двічі на добу | 10 днів |
Стимуляція імунітету
Щоб ефективно боротися з уреаплазменной інфекцією одних антибіотиків недостатньо. Адже антибактеріальні засоби лише допомагають імунній системі впоратися з бактеріями, що завдають шкоди організму. Тому чи станеться повне лікування залежить багато в чому від стану імунної системи.
Для стимуляції імунітету необхідно дотримуватися раціонального режиму праці та відпочинку, харчування має бути збалансованим і містити білок, що легко засвоюється, рослинні жири і вітаміни групи А, В, С і Е.
Також для стимуляції імунітету часто вдаються до медикаментозних препаратів – таких як імунал або настоянка звіробою.
Адекватне лікування інфекційно-запальних захворювань можливе лише під наглядом лікаря фахівця!
Як виявити чи сталося лікування?
Після закінчення курсу медикаментозного лікування через місяць можна провести діагностику вилікуваності. Для цього використовуються ті самі методи лабораторного дослідження, що й виявлення захворювання – ПЛР діагностика і бактеріологічне дослідження мазка зі слизової піхви. Негативний результат дослідження свідчить про повне лікування. За наявності позитивного результату можливо лікар запропонувати повторити курс лікування із застосуванням іншого антибіотика.
Профілактика уреаплазмозу
В даний час активно дискутується питання про те, чи варто застосовувати медикаментозне лікування серед осіб, які є носіями уреаплазми, але жодних симптомів уреаплазмозу вони не мають. Ця обставина свідчить про те, що уреаплазму можна віднести до умовнопатогенних інфекцій, які виявляються лише за певних несприятливих умов.Що ж потрібно робити, щоб не інфікуватися уреаплазмозом, а якщо інфікування відбулося, то що потрібно робити, щоб уникнути ускладнень?
- Зниження чи виключення випадкових статевих контактів.
- При випадкових статевих контактах (незалежно від виду контакту) необхідно використовувати індивідуальні бар'єрні засоби захисту.
- Лікування має бути комплексним та увінчатися негативним результатом контрольного тесту.
- Підтримка імунітету на високому рівні дозволить впоратися із цією інфекцією організму самостійно.
Як виявляється уреаплазмоз у вагітних? Яке лікування? Чим це небезпечно?
 Раніше лікарі часто рекомендували вагітним жінкам, у яких було виявлено уреаплазмоз, штучне переривання вагітності. Нині тактика змінилася. Найчастіше жінка може доносити вагітність та народити дитину. Проте захворювання негативно позначається і на вагітності, і на стані плода. Тому краще здати аналізи та пролікуватися заздалегідь.
Раніше лікарі часто рекомендували вагітним жінкам, у яких було виявлено уреаплазмоз, штучне переривання вагітності. Нині тактика змінилася. Найчастіше жінка може доносити вагітність та народити дитину. Проте захворювання негативно позначається і на вагітності, і на стані плода. Тому краще здати аналізи та пролікуватися заздалегідь. Особливості уреаплазмозу при вагітності:
1.
У вагітної жінки знижений імунітет. Навіть якщо уреаплазми є в організмі в невеликій кількості, вони можуть викликати інфекцію.
2.
На ранніх термінах вагітності не можна приймати антибіотики.. Антибактеріальні препарати мають побічні ефекти та можуть негативно вплинути на плід.
3.
На тлі зниженого імунітету уреаплазмоз відкриває ворота для інфекцій, що передаються статевим шляхом.. Якщо відбудеться зараження жінки ЗПСШ, це ще негативніше вплине протягом вагітності.
Можливі ускладнення уреаплазмозу під час вагітності:
- Невиношування вагітності. На ранніх термінах захворювання може призвести до викидня.
- Передчасні пологи . Дитина народжується недоношеною, ослабленою. Це відбувається через те, що при уреаплазмозі розпушується шийка матки. Можна її вшити, але це також здатне негативно позначитися на стані дитини.
- Порушення матково-плацентарного кровотоку.
- Гіпоксія(кисневе голодування) плода.
- Внутрішньоутробна затримка розвитку.
- Якщо вагітність на фоні інфекції протікає без ускладнень, відсутня загроза викидня, лікування призначають з 22-го тижня. На ранніх термінах високий ризик негативного впливу антибіотиків в розвитку плода.
- Зазвичай застосовують антибактеріальні препарати із групи макролідів (еритроміцин) в поєднанні з імунотерапією (тималін, Т-активін) та пробіотиками (лактусан, колібактерін, біфідумбактерін).
- Лікування підбирається індивідуально. Ваш лікар може також призначити інші препарати.
Чи можна лікувати уреаплазмоз народними засобами?
Уреаплазмоз - інфекційне захворювання, яке здатне призводити до ряду ускладнень. Його ефективне лікуванняможливе лише із застосуванням антибактеріальних препаратів, призначених лікарем. Народні засоби не можуть бути ні основним методом лікування, ні альтернативою медикаментозним препаратам. Але, як доповнення до основної терапії, вони здатні покращити стан, зменшити симптоми, прискорити одужання. Перед застосуванням тих чи інших народних засобівобов'язково проконсультуйтеся з лікарем
.Нижче винятково з ознайомлювальною метою представлені деякі рецепти.
Перед застосуванням тих чи інших народних засобівобов'язково проконсультуйтеся з лікарем
.Нижче винятково з ознайомлювальною метою представлені деякі рецепти.
Деякі народні рецепти при уреаплазмозі
Рецепт №1Інгредієнти:
- трава низки – 3 частини;
- листя малини – 3 частини;
- плоди шипшини – 3 частини;
- кропові плоди - 1 частина;
- листя кропиви – 1 частина;
- корінь первоцвіту – 1 частина;
- березове листя - 1 частина;
- медунка (трава) – 1 частина;
- фіалка (трава) – 1 частина;
- подорожник – 2 частини;
- квіти лабазника – 2 частини.
Ретельно подрібнити та змішати всі інгредієнти. Взяти 1 столову ложку отриманої суміші та залити однією склянкою окропу. Наполягати 9 годин.
Спосіб застосування:
Приймати по 1/3 склянки 3 десь у день їжі.
Рецепт №2
Інгредієнти:
- корінь солодки – 1 частина;
- корінь левзеї – 1 частина;
- корінь копієчника – 1 частина;
- квітки аптечної ромашки – 1 частина;
- вільхові шишки – 1 частина;
- трава низки - 1 частина.
Спосіб приготування:
Ретельно подрібнити усі інгредієнти та перемішати. Взяти одну столову ложку отриманої суміші та залити окропом. Наполягати 9 годин.
Спосіб застосування:
Приймати по одній третій склянці 3 десь у день, перед їдою.
Рецепт №3
складові:
- чебрець - 1 частина;
- низка - 1 частина;
- трава деревію - 1 частина;
- корінь левзеї – 1 частина;
- корінь кровохлібки – 1 частина;
- багно - 1 частина;
- березові бруньки – 1 частина.
Ретельно подрібнити та перемішати всі інгредієнти. Взяти одну столову ложку отриманої суміші та залити склянкою окропу. Наполягати 9 годин.
Спосіб застосування:
Приймати по ½-1 склянку на день, безпосередньо перед їдою.
Рецепт №4
складові:
- борова матка – 1 частина;
- грушанка - 1 частина;
- зимолюбка - 1 частина.
Ретельно подрібнити та змішати всі інгредієнти. Взяти одну столову ложку отриманої суміші та залити 500 мл води. Дати наполягати протягом 12 годин.
Спосіб застосування:
Приймати по ½ склянки 4 десь у день.
Що таке уреаплазмоз 10 у 4 ступені?
 Один із методів діагностики уреаплазмозу – посів збудника на спеціальне середовище. Це дослідження допомагає як виявити мікроорганізми, а й визначити їх кількість (титр).
Один із методів діагностики уреаплазмозу – посів збудника на спеціальне середовище. Це дослідження допомагає як виявити мікроорганізми, а й визначити їх кількість (титр). Люди, у яких виявляють уреаплазму, не завжди мають симптоми захворювання. Так, згідно зі статистикою, уреаплазмапозитивнимиє 15-70% сексуально активних жінок та до 20% чоловіків.
Таким чином, лікарі потребують чіткого критерію, який допомагав би виявити високий ризик виникнення захворювання. Таким критерієм став титр збудника. Якщо він становить 10 у 4 ступеня та менше – це вважається нормою. При вищому показнику говорять про високий рівень ризику або підтверджений діагноз уреаплазмозу.
Але навіть якщо титр низький, і у людини немає симптомів, уреаплазмапозитивністьможе мати деякі негативні наслідки:
- Носій може заразити статевого партнера, і той розвинеться захворювання.
- Уреаплазмапозитивна жінка може під час пологів інфікувати дитину (імовірність зараження становить 50%).
- При зниженні імунітету у уреаплазмапозитивної людини може розвинутись інфекція.
Як виявляється уреаплазмоз новонароджених дітей? Чим небезпечне це захворювання?
 Незважаючи на те, що жінка з уреаплазмозом може виносити вагітність та народити дитину, збудник негативно позначається на стані плода, можливе інфікування новонародженого.
Незважаючи на те, що жінка з уреаплазмозом може виносити вагітність та народити дитину, збудник негативно позначається на стані плода, можливе інфікування новонародженого. Шляхи передачі збудника від матері плоду:
- через плаценту ( трансплацентарний);
- при контакті з родовими шляхами під час пологів.
На пізніших термінах розвивається фетоплацентарна недостатність, гіпоксія плода Дитина народжується раніше терміну, маловаговою, ослабленою. Якщо плід зазнає сильного кисневого голодування, то згодом у дитини можуть бути психічні відхилення.
Є дані про те, що уреаплазми здатні порушувати розвиток нервової системи. У зв'язку з цим у минулому лікарі часто рекомендували інфікованим жінкам штучне переривання вагітності. Сьогодні тактика змінилася.
Захворювання новонароджених, які можуть бути спричинені уреаплазмою:
- пневмонія(запалення легенів);
- бронхолегенева дисплазія- хронічне захворювання, що розвивається у новонароджених дітей після проведеної штучної вентиляції легень;
- сепсис(зараження крові);
- менінгіт- Запалення твердої мозкової оболонки.
Описано випадки ураження уреаплазмою дихальної системи та яєчок у школярів.
Чи може виникати уреаплазмоз у роті? Як виявляється?
 Уреаплазмоз можна заразитися під час поцілунку та орального сексу. Але через поцілунки збудник передається не завжди.
Уреаплазмоз можна заразитися під час поцілунку та орального сексу. Але через поцілунки збудник передається не завжди. Якщо це звичайний дружній поцілунок у щоку чи торкання губ, то зараження малоймовірне. Це стосується й дітей із батьками. Якщо ви поцілуєте дитину, то швидше за все не заразите її. Ще нижче ризик зараження, якщо хвора людина ретельно дотримується гігієни ротової порожнини.
планувати вагітність.
Під час вагітності виникає ризик викидня та недоношеності, інфікування плода. Єдиним ефективним заходом профілактики є своєчасне попереднє лікування.
Чи може виникнути уреаплазмоз у діви? Звідки він береться?
Виявлення уреаплазм у діви може мати різні причини:- Насправді дівчина не є незайманою і приховує це. Зараження відбулося під час статевого контакту.
- Зараження відбулося під час поцілунку, орально-генітального контакту.
- Побутовий шлях зараження (через загальні предмети, у тому числі предмети особистої гігієни, через обід унітазу, ванну та ін.) не доведений. Але й не виключено.
- Нерідко уреаплазмоз виявляється у дівчаток, мами яких під час вагітності страждали на це захворювання. І тут дівчинка отримала інфекцію від матері.
Таким чином, навіть за відсутності статевих контактів та захищеному сексі є ймовірність того, що у дівчини чи молодої людини будуть виявлені уреаплазми.
Мікоплазмоз і уреаплазмоз – це те саме?
Обидва захворювання викликають мікроорганізми, що належать до сімейства Mycoplasmataceae. Воно ділиться на два роди: Mycoplasma та Ureaplasma. Таким чином, мікоплазми та уреаплазми – «родичі». Вони викликають одні й ті ж запальні процеси в сечостатевої системи, інфекції виявляються однаковими симптомами Методи лікування також практично не відрізняються.Після лікування уреаплазмозу з'явився свербіж. Що робити?
 Якщо після курсу лікування уреаплазмозу з'явився свербіж, виділення з піхви, лущення шкіри в ділянці геніталій, необхідно знову відвідати лікаря та пройти обстеження. Є ймовірність того, що захворювання було не до кінця проліковано (особливо якщо не проводилися контрольні аналізи на уреаплазму), або відбулося повторне зараження від непролікованого партнера. Крім того, через зниження імунітету уреаплазми можуть відчиняти ворота для інших інфекцій.
Якщо після курсу лікування уреаплазмозу з'явився свербіж, виділення з піхви, лущення шкіри в ділянці геніталій, необхідно знову відвідати лікаря та пройти обстеження. Є ймовірність того, що захворювання було не до кінця проліковано (особливо якщо не проводилися контрольні аналізи на уреаплазму), або відбулося повторне зараження від непролікованого партнера. Крім того, через зниження імунітету уреаплазми можуть відчиняти ворота для інших інфекцій. Найчастіше проблема полягає у розвитку дисбактеріозу піхви після курсу антибіотиків. Це нерідко зустрічається серед жінок, які отримували антибактеріальну терапію з приводу сечостатевих інфекцій. Лікування дисбактеріозу піхви проводиться за допомогою еубіотиків, пробіотиків, імуномодуляторів.
Що таке уреаплазма парвум та уреалітикум?
 Це два види уреаплазми, які здатні викликати уреаплазмоз. Саме ці два мікроорганізми, - Ureaplasma parvumі Ureаplasma urealyticum, - намагаються виявити у лабораторії, коли проводять діагностику захворювання.
Це два види уреаплазми, які здатні викликати уреаплазмоз. Саме ці два мікроорганізми, - Ureaplasma parvumі Ureаplasma urealyticum, - намагаються виявити у лабораторії, коли проводять діагностику захворювання. Збудника Ureaplasma urealyticum вперше виявив у 1954 році дослідник М. Шепард у хворого, який страждав на уретрит негонококкового походження. З того часу було відкрито ще кілька видів цих бактерій: Ureaplasma cati, Ureaplasma canigenitalium, Ureaplasma felinum, Ureaplasma diversum, Ureaplasma parvum, Ureaplasma gallorale.
Уреаплазми – унікальні мікроорганізми, які за своєю будовою займають проміжне положення між вірусами та бактеріями. Їх відносять до транзиторної мікрофлори: ці мікроорганізми не характерні для здорової людини, але тривалий час можуть бути присутніми в організмі, не завдаючи шкоди, а при ослабленні захисних сил здатні викликати інфекцію.
Уреаплазмоздуже широко поширений, будучи однією з найпоширеніших інфекцій, що передаються статевим шляхом (ІПСШ). Однак, досі неясно, чи існує така хвороба насправді, чи це фантазія лікарів. Так, збудники уреаплазмозу заселяють піхву здорової жінки у 60%, а у новонароджених дівчаток у 30% випадків. У чоловіків уреаплазми виявляються рідше. З недавніх пір вони отримали визначення умовно-патогенних. Тобто їхня ворожість стосовно людини перебуває під питанням.
Збудник уреаплазмозу
Уреаплазми за розмірами наближаються до великих вірусів і немає ДНК, ні клітинної оболонки. Це невелика дефективна бактерія, її неповноцінність у тому, що під час еволюції вона втратила свою клітинну стінку.
Їх іноді розглядають як своєрідний перехідний ступінь від вірусів до бактерій. Свою назву уреаплазма отримала через характерну особливість – здатність розщеплювати сечовину, яка називається уреолізом. Уреаплазмоз, як правило, – сечова інфекція, тому що уреаплазми не можуть жити без сечовини.
Передача інфекції відбувається в основному статевим шляхом, але можливе внутрішньоутробне зараження від хворої матері під час пологів. Також часто діти заражаються від батьків у ранньому дитинстві побутовим шляхом.
Симптоми уреаплазмозу
Вважається, що інкубаційний період уреаплазмозу становить близько одного місяця. Проте, все залежить від вихідного стану здоров'я людини, що заразилася. Опинившись у статевих шляхах або в сечівнику, уреаплазма може поводитися тихо, і ніяк себе не проявляти протягом багатьох років. Стійкість статевих органів до дії мікроорганізмів забезпечують фізіологічні бар'єри. Основним чинником захисту нормальна мікрофлора. Коли порушується співвідношення різних мікроорганізмів, уреаплазма починає швидко розмножуватися та пошкоджувати все, що трапляється на дорозі. Виникає уреаплазмоз. Слід зазначити, що уреаплазмоз проявляється незначними симптомами, які мало турбують хворих, а часто взагалі не проявляється (особливо у жінок). Хворі жінки скаржаться на прозорі виділення з піхви, що з'являються час від часу, мало відрізняються від нормальних. У деяких може виникати відчуття печіння при сечовипусканні. Якщо імунітет хворий дуже слабкий, то уреаплазма може просуватися вище статевими шляхами, викликаючи запалення матки (ендометрит) чи придатків (аднексит) Характерними ознакамиендометриту є порушення менструального циклу, кровотечі, рясні та тривалі менструації, що тягнуть болі внизу живота. При аднекситі уражаються маточні труби, розвивається спайковий процес, який може призводити до безпліддя та позаматкової вагітності. Повторні загострення можуть бути пов'язані із вживанням алкоголю, застудою, емоційними навантаженнями.
Не слід розглядати наявність в організмі уреаплазми та як основну причину безпліддя. На можливість завагітніти впливає сам факт присутності збудника, а наявність запального процесу. Якщо така є, то слід негайно провести лікування, причому обов'язково разом зі своїм постійним статевим партнером, адже уреаплазмоз порушує і репродуктивну функцію чоловіків.
Перебіг вагітності при уреаплазмозі
Уреаплазмоз входить до тих інфекцій, на які жінці варто обстежитися ще до передбачуваної вагітності. Навіть незначна кількість уреаплазм у сечостатевому тракті здорової жінки під час вагітності може активізуватися та призвести до розвитку уреаплазмозу. У той самий час, якщо уреаплазмоз вперше виявлено під час вагітності, це показання для переривання вагітності. Правильне та своєчасне лікування допоможе жінці виносити та народити здорового малюка.
Вважається, що уреаплазма має тератогенним дією, тобто. не викликає вад розвитку у дитини. В той же час, уреаплазмоз може бути причиною викиднів, передчасних пологів, багатоводдя та фетоплацентарної недостатності – стану, при якому малюкові не вистачає кисню та поживних речовин.
Що стосується плода, то під час вагітності зараження відбувається у рідкісних випадках, оскільки плід надійно захищений плацентою. Однак приблизно в половині випадків дитина заражається під час проходження інфікованими родовими шляхами в процесі пологів. У таких випадках уреаплазми виявляються на статевих органах новонароджених або в носоглотці немовлят.
Крім того, у деяких випадках після пологів уреаплазмоз стає причиною ендометриту – одного з найважчих післяпологових ускладнень.
Щоб звести ризик зараження дитини та загрозу передчасних пологів до мінімуму, уреаплазмоз лікують під час вагітності після 22 тижнів антибактеріальними препаратами, які призначає лікар акушер – гінеколог.
Діагностика уреаплазмозу
Діагностика уреаплазмозу не становить надто великої складності для сучасної медицини.
Для достовірної лабораторної діагностики уреаплазмозу сьогодні застосовують комбінацію з кількох методів, що підбираються лікарем. Зазвичай використовується кілька методик отримання більш точних результатів:
1.Бактеріологічний (культуральний)метод діагностики. Матеріал з піхви, шийки матки, сечівника міститься на живильне середовище, де протягом кількох діб (зазвичай 48 годин) вирощуються уреаплазми. Це єдиний метод, що дозволяє визначити кількість уреаплазм, що є дуже важливим для вибору подальшої тактики. Так, при титрі менше 10 * 4 ДЕЯ пацієнтка вважається носієм уреаплазм і лікування найчастіше не вимагає. Титр більше 10 * 4 КУО вимагає призначення лікарської терапії. Цей метод використовується для визначення чутливості уреаплазм до тих чи інших антибіотиків перед їх призначенням, що необхідно для правильного підбору антибіотиків (препарати, які допомагають одному хворому, для іншого можуть бути марними). Зазвичай, таке дослідження займає близько 1 тижня.
2.ПЛР(полімеразна ланцюгова реакція, що дозволяє виявити ДНК збудника). Дуже швидкий метод, на його проведення потрібно 5 годин. Якщо ПЛР показує наявність уреаплазми в організмі хворого, це означає, що є сенс продовжувати проведення діагностики. Негативний результат ПЛР на 100% означає відсутність уреаплазми в організмі людини. Однак ПЛР не дозволяє визначити кількісні характеристики збудника, тому позитивний результат при ПЛР не є показанням до призначення лікування, а сам метод не може використовуватися для контролю відразу після лікування.
3.Серологічний метод(Виявлення антитіл). Виявлення антитіл до антигенів (характерних структур) уреаплазм застосовується щодо причин безпліддя, викидня, запальних захворювань у післяпологовому періоді. Для цього дослідження береться кров із вени.
4. Крім перерахованих методів, у діагностиці уреаплазмозу іноді використовують метод прямої імунофлюоресценції (ПІФ) та імунофлюоресцентний аналіз (ІФА). Вони досить широко поширені через відносно невисоку вартість і простоту виконання, але точність їх невелика (близько 50-70%).
Лікування уреаплазмозу
Діагноз уреаплазмозставиться лише тоді, коли за допомогою культурального аналізу виявлено, що кількість уреаплазм в організмі перевищує допустимі для здорової людини норми. У цьому випадку уреаплазмоз потребує лікування. Профілактичне лікування уреаплазмозу при малій кількості уреаплазм призначають лише жінкам, які планують вагітність.
Лікування зазвичай проводиться амбулаторно. Збудник цього захворювання дуже легко пристосовується до різних антибіотиків. Іноді навіть кілька курсів лікування виявляється недієвими, тому що знайти потрібний антибіотикбуває надзвичайно важко. Допомогти у виборі може посів уреаплазми з визначенням чутливості до антибіотиків. Поза вагітністю використовують препарати тетрациклінового ряду (тетрациклін, доксициклін), фторхінолони (офлоксацин, пефлоксацин) та макроліди (азитроміцин, вільпрафен, кларитроміцин). При вагітності можна застосовувати лише деякі з макролідів, препарати тетрациклінового ряду та фторхінолони. категорично протипоказані.
З макролідів для лікування уреаплазмозу застосовують еритроміцин, вільпрафен, роваміцин. Крім того, призначають місцеве лікування та імуномодулятори (засоби, що підвищують імунітет організму) за потребою.
На час лікування необхідно утримуватися від статевих зносин (у крайньому випадку обов'язково користуватися презервативом), дотримуватись дієти, що виключає вживання гострої, солоної, смаженої, пряної та іншої дратівливої їжі, а також алкоголь. За два тижні після закінчення антибактеріальної терапії проводиться перший контрольний аналіз. Якщо його результат є негативним, через місяць виконується ще один контрольний аналіз.
Профілактика уреаплазмозу
Методи профілактики уреаплазмозу не відрізняються від методів профілактики захворювань, що передаються статевим шляхом (ЗПСШ). Насамперед, це використання презервативу при статевих контактах та уникнення випадкових статевих зв'язків.
Ще один засіб профілактики: своєчасне виявлення та лікування цього захворювання у хворих та їх статевих партнерів.
Інфекційне запальне захворювання сечостатевих органів, спричинене патологічною активністю уреаплазм. У 70-80% випадків захворювання протікає у формі безсимптомного носія. Може проявлятися неспецифічними дизуричними симптомами, збільшенням кількості прозорих вагінальних виділень, болями, що тягнуть, в нижній частині живота і порушенням репродуктивної функції. Для встановлення діагнозу використовують бактеріальний посів, ПЛР, ІФА, ПІФ. Етіотропне лікування передбачає призначення антибактеріальних препаратів – макролідів, тетрациклінів та фторхінолонів.

Загальні відомості
Вперше уреаплазма була виділена у пацієнта негонококковим уретритом у 1954 році. На сьогоднішній день збудник вважається умовно-патогенним мікроорганізмом, який виявляє патологічну активність лише за наявності певних факторів. Носійками бактерій є 40-50% сексуально активних здорових жінок. Мікроорганізм виявляється на статевих органах у кожної третьої новонародженої дівчинки та у 5-22% школярок, які не живуть статевим життям. Хоча за результатами різних досліджень уреаплазми були єдиними мікроорганізмами, виявленими у частини пацієнток з безпліддям та хронічними захворюваннями урогенітальної сфери, уреаплазмоз не внесений як самостійне захворювання у діючу Міжнародну класифікаціюХвороби.

Причини уреаплазмозу у жінок
Збудником захворювання є уреаплазма - внутрішньоклітинна бактерія без власної клітинної мембрани, що має тропність до циліндричного епітелію сечостатевих органів. З 6 існуючих видів уреаплазм патогенна активність виявлена у двох - Ureaplasma urealyticum та Ureaplasma parvum. Зараження відбувається при незахищеному статевому контакті або під час пологів. Переконливих доказів про контактно-побутовому способі передачі уреаплазмозу нині немає.
Найчастіше носійство уреаплазм є безсимптомним. Основними факторами, що сприяють розвитку запального процесу, є:
- Дисгормональні стани. Збудник може проявляти патогенну активність під час вагітності при порушенні ендокринної функції яєчників.
- Зниження імунітету. Запалення урогенітального тракту частіше виникає у жінок при захворюваннях, що знижують імунітет, і на фоні прийому імуносупресивних препаратів (при лікуванні онкопатології) .
- Вагінальний дисбактеріоз. Порушення нормальної мікрофлори піхви при нераціональній антибактеріальній терапії та гормональному дисбалансі активує умовно-патогенні мікроорганізми, у тому числі уреаплазми.
- Інвазивні втручання. Пусковим моментом для розвитку уреаплазмозу у ряді випадків стають аборти, інструментальні лікувально-діагностичні процедури (гістероскопія, уретро- та цистоскопія, хірургічні методи лікування ерозії шийки матки та ін.).
- Часта зміна статевих партнерів. Бактерія активується в асоціації з іншими збудниками ІПСШ, які проникають у статеві органи жінки під час незахищеного сексу з випадковими партнерами.
Патогенез
Патогенез уроплазмозу у жінок заснований на адгезивно-інвазивних та ферментоутворюючих властивостях мікроорганізму. При попаданні на слизову оболонку сечостатевих органів бактерія прикріплюється до оболонки клітини циліндричного епітелію, зливається з нею і проникає в цитоплазму, де і відбувається її розмноження. Мікроорганізм продукує особливий фермент, який розщеплює імуноглобулін А, знижуючи таким чином імунну відповідь на інфекцію. При безсимптомному перебігу місцеві запальні та деструктивні зміни виражені слабо. Підвищення патогенної активності збудника під дією провокуючих факторів призводить до розвитку запалення – судинної реакції, підвищення тканинної проникності, руйнування епітеліальних клітин.
Класифікація
Основними критеріями виділення клінічних форм уреаплазмозу у жінок є характер перебігу та ступінь виразності патологічних проявів. Зокрема, фахівці у галузі гінекології розрізняють:
- Носії уреаплазм. Більшість жінок, під час обстеження яких виявляється цей мікроорганізм, жодних ознак запальних процесів немає.
- Гострий уреаплазмоз. Спостерігається вкрай рідко, супроводжується клінічно вираженими ознаками ураження сечостатевих органів та загальною інтоксикацією.
- Хронічний уреаплазмоз. Ознаки гострого запалення відсутні або проявляються періодично за наявності провокуючих факторів, можливі порушення репродуктивної функції та хронічне запалення органів урогенного тракту.
Симптоми уреаплазмозу у жінок
У 70-80% випадків жодних клінічних проявів, що свідчать про інфікування організму уреаплазмами, відсутні. Захворювання не має специфічних симптомів і в періоди загострень проявляється ознаками, характерними для запальних процесів у сечостатевій системі. Жінка може скаржитися на дискомфорт, різі, печіння, хворобливі відчуття при сечовипусканні. Дещо збільшується обсяг прозорих вагінальних виділень. При висхідному розвитку інфекції з ураженням внутрішніх репродуктивних органів можуть турбувати ниючі або тягнучі болі в нижній частині живота. При гострій течії та в періоди загострень температура підвищується до субфебрильних цифр, пацієнтка відзначає слабкість, стомлюваність, зниження працездатності. Про хронічний уреаплазмоз можуть свідчити стійкі до лікування уретрити, вагініти, ендоцервіцити, аднексити, неможливість завагітніти, мимовільне переривання або патологічний перебіг вагітності.
Ускладнення
При тривалому перебігу уреаплазмоз у жінок ускладнюється хронічними запальними процесами в матці та придатках, які призводять до безпліддя, викиднів та передчасних пологів. Ситуація посилюється інфікуванням партнера, у якого на тлі захворювання може розвинутися чоловіче безпліддя. У деяких випадках запалення, судинні та аутоімунні процеси в ендометрії стають причиною первинної плацентарної та вторинної фетоплацентарної недостатності з порушенням нормального розвитку плода, ризиком виникнення аномалій та підвищенням перинатальної захворюваності. Оскільки вагітність є провокуючим фактором для активації мікроорганізму, а лікування інфекційного захворюванняпередбачає призначення препаратів, здатних проводити плід, при репродуктивному плануванні важливо своєчасно виявити збудника.
Діагностика
Дані піхвового огляду, бімануального обстеження та клінічна картина захворювання неспецифічні та, як правило, свідчать про наявність запального процесу. Тому ключову роль у діагностиці уреаплазмозу у жінок відіграють спеціальні методи дослідження, що дозволяють виявити збудника:
- Бак. посів на уреаплазму. При сівбі біоматеріалу (виділень, мазків) на живильне середовище виявляються колонії уреаплазм, після чого визначається їх чутливість до антибактеріальних препаратів.
- ПЛР. За допомогою полімеразної ланцюгової реакції у біоматеріалі пацієнтки протягом доби можна виявити генетичний матеріал збудника.
- Серологічне дослідження. В ході імунофлюоресцентного аналізу (ІФА) та при прямій флюоресценції (ПІФ) у крові жінки виявляються антитіла до бактерії, визначається їх титр.
При диференціальній діагностиці необхідно виключити інфікування іншими збудниками – хламідіями, трихомонадами, гонококами, мікоплазмами тощо. Підставою для встановлення діагнозу уреаплазмозу є наявність запальних процесів у сечостатевих органах жінки за відсутності будь-яких інших збудників ІПСШ, крім уреаплазм. Поряд із гінекологом, до консультування пацієнтки залучають уролога.
Лікування уреаплазмозу у жінок
Ключовими завданнями терапії при уреаплазмовій інфекції є зменшення запалення, відновлення імунітету та нормальної піхвової мікрофлори. Пацієнткам з клінічними ознаками уреаплазмозу рекомендовано:
- Етіотропна антибіотикотерапія. При виборі препарату слід враховувати чутливість збудника. Зазвичай призначають 1-2-тижневий курс тетрациклінів, макролідів, фторхінолонів.
- Санація піхви. Введення свічок з антибіотиком та протигрибковим препаратом доповнює антибактеріальне лікування.
- Імунотерапія. Для відновлення імунітету показані імуномодулюючі та імуностимулюючі засоби, у тому числі рослинного походження.
- Нормалізація мікробіоценозу піхви. Застосування пробіотиків місцево та внутрішньо дозволяє відновити вагінальну мікрофлору, яка пригнічує патологічну активність уреаплазми.
- Ферментні препарати. Ензими мають протизапальний ефект і посилюють процеси регенерації тканин.
- Вітамінотерапія. Із загальнозміцнювальною метою комплексному лікуванніуреаплазмоз у жінок використовують мультивітамінні та вітамінно-мінеральні комплекси.
Важливо відзначити, що показання для призначення етіотропного протиуреаплазмового лікування обмежені. Як правило, антибіотики застосовують при виявленні уреаплазм у пацієнток із стійкими до лікування хронічними запальними процесами та порушеннями репродуктивної функції за відсутності інших збудників ІПСШ. Також антибактеріальний курс рекомендований носіям уреаплазми, які планують вагітність.
Прогноз та профілактика
Прогноз уреаплазмозу у жінок сприятливий. Етіотропне лікування дозволяє повністю позбутися бактерії, проте через відсутність пасивного імунітету та високу поширеність збудника можливе повторне зараження. Оскільки уреаплазма є умовно-патогенним мікроорганізмом, для профілактики запалення важливі раціональний режим сну та відпочинку, сезонна підтримка імунітету, обґрунтоване призначення інвазивних методів діагностики та лікування захворювань жіночої статевої сфери. бар'єрної контрацепції. Для попередження патологічної активації збудника під час запланованої вагітності жінкам із носієм уреаплазм рекомендовано профілактичну антибіотикотерапію.
Дякую
Сайт надає довідкову інформацію виключно для ознайомлення. Діагностику та лікування захворювань потрібно проходити під наглядом фахівця. Усі препарати мають протипоказання. Консультація фахівця є обов'язковою!
Вступ
Уреаплазмоз - один із найпоширеніших і так званих "комерційних" діагнозів в урології та гінекології, чим нерідко користуються недобросовісні лікарі. Діагноз цей можна поставити майже половині чоловіків і 80 відсоткам жінок.Але чи небезпечний уреаплазмоз? Чи потрібно його лікувати? Та й звідки він у принципі береться? Спробуємо розібратися з усіма цими питаннями.
Що за звір – уреаплазма?
Уреаплазму в 1954 році вперше виявив американський лікар Шепард у виділеннях пацієнта з негонококковим уретритом. Подальші дослідження показали, що більшість людей, які ведуть активне статеве життя, є носіями уреаплазми. При цьому зовсім не обов'язково, що у них будуть якісь зовнішні ознаки зараження. Уреаплазма може роками і навіть десятиліттями перебувати в організмі людини і ніяк не проявляти себе.Уреаплазма – це крихітна бактерія, яка у мікробіологічній ієрархії займає проміжне положення між вірусами та одноклітинними мікроорганізмами. За рахунок багатошарової зовнішньої мембрани, яка з усіх боків оточує бактерію, її дуже важко знайти під мікроскопом.
Всього відомо п'ять різновидів уреаплазми, але для людини становлять небезпеку лише два її види - уреаплазма уреалітікум (Ureaplasma urealyticum) і уреаплазма парвум (Ureaplasma parvum). Саме вони мають особливу слабкість до клітин епітелію, розташованого в сечостатевих шляхах. У решті місць організму уреаплазми практично ніколи не виявляються.
До речі, найближчим родичем уреаплазми є мікоплазма. Завдяки величезній схожості в будові та перевагах обидва мікроорганізми найчастіше заселяються в статеві шляхи одночасно і тоді лікарі говорять про мікст-інфекції, тобто. захворюваннях, що мають причиною змішану мікрофлору.
Звідки з'являється уреаплазма?
 У нормі в сечостатевих шляхах людини живе безліч мікроорганізмів, і всі вони тією чи іншою мірою беруть участь у підтримці чистоти піхви або уретри. Доки імунітет перебуває на належному рівні, мікроорганізми не становлять небезпеки. Але як тільки опірність організму знижується, порушується мікрофлора статевих шляхів, деякі мікроорганізми починають стрімко розмножуватися, і ось тоді вони стають небезпечними для здоров'я людини.
У нормі в сечостатевих шляхах людини живе безліч мікроорганізмів, і всі вони тією чи іншою мірою беруть участь у підтримці чистоти піхви або уретри. Доки імунітет перебуває на належному рівні, мікроорганізми не становлять небезпеки. Але як тільки опірність організму знижується, порушується мікрофлора статевих шляхів, деякі мікроорганізми починають стрімко розмножуватися, і ось тоді вони стають небезпечними для здоров'я людини. Так само справи і з уреаплазмою. Багато людей живуть з нею тривалий час і навіть не здогадуються, що вони є носіями цієї бактерії. Виявляється вона найчастіше випадково, коли пацієнт звертається до лікаря з якогось зовсім іншого приводу, а іноді й просто з цікавості. Для повноцінного обстеження лікар надсилає мазки до лабораторії. І ось тут і починається найцікавіше. В аналізі виявляється уреаплазма і пацієнта починають терміново лікувати. І навіть той факт, що людина не має жодних скарг, не зупиняє деяких лікарів від активних дій, спрямованих на "вигнання" мікроба з тіла людини.
Головним аргументом на користь термінового лікування служить те, що за відсутності його чоловік або жінка (можливо!) страждатиме безплідністю, і ймовірність народити або зачати дитину дорівнюватиме нулю. І розпочинається тривала боротьба з уреаплазмою. Носії проходять багаторазові курси медикаментозного лікування, що веде до появи багатьох побічних ефектів. Їх, своєю чергою, часто списують прояв інших прихованих інфекцій тощо. Це може бути багаторічна, і, на жаль, марна біганина замкнутим колом.
До речі, закордонні фахівці вже давно перестали ставитися до уреаплазми як до абсолютного зла. Вони не спростовують той факт, що мікроорганізм може викликати хвороби, але лише в тих випадках, коли порушено біоценоз у статевих шляхах та кисле середовище, властиве для здорової людини, змінилося на лужне. В інших випадках уреаплазму слід розглядати як умовно-небезпечного співмешканця, і не більше. Турбота про своє здоров'я, упорядковане статеве життя, правильне харчування та фізична активність – ось запорука благополуччя у сечостатевій сфері.
Після багаторічних дискусій на науковому рівні було прийнято рішення, що лікування потребують лише ті люди, які мають симптоми та скарги з боку урогенітального тракту, і при цьому присутність інших хвороботворних мікроорганізмів виключена. В інших випадках ніякого активного впливу на мікрофлору не потрібно.
Як це розуміти? Наприклад, приходить до лікаря пацієнт зі скаргами на часті цистити (запалення сечового міхура). Лікар призначає низку аналізів, спрямованих на виявлення причин захворювання. Якщо дослідження не виявили жодних інших збудників, тоді першопричиною хвороби вважають уреаплазму, інколи ж і мікоплазму. У цій ситуації дійсно необхідне цілеспрямоване лікування уреаплазми. Якщо ж немає скарг з боку пацієнта, призначення будь-якого лікування залишається на совісті лікаря.
Досі ведеться багато суперечок на тему причетності уреаплазми до вторинного безпліддя, невиношування вагітності, багатоводдя та передчасних пологів. На сьогоднішній день це питання залишається дискутабельним, адже достовірно підтвердити провину уреаплазми у цих патологіях так і не вдалося жодному фахівцю. Звичайно, якщо потрібно виявити уреаплазму в сечостатевому тракті, це зробити досить просто. Як сказано вище, носієм цього мікроорганізму є сексуально активне населення, і тому за бажання (або необхідності) висіяти уреаплазму не важко.
Деякі дослідники все ж таки намагаються довести хвороботворність уреаплазми, використовуючи як докази її часту присутність при таких захворюваннях, як уретрит, вагініт, сальпінгіт, оофорит, ендометрит, аднексит і т.д. Однак у більшості випадків лікування, спрямоване лише на усунення уреаплазми, не дає позитивного результату. Звідси можна зробити цілком логічний висновок – причиною запалення органів малого тазу є інша, агресивніша флора.
Як можна заразитися уреаплазмою?
Уреаплазма дуже нестійка у навколишньому середовищі та поза організмом людини дуже швидко гине. Тому заразитися в громадських місцях, наприклад, саунах, лазнях, плавальних басейнах, громадських вбиральнях практично неможливо.Для інфікування необхідний тісний контакт із носієм уреаплазмозу. Найімовірніше зараження при статевому акті, якому саме – оральному, генітальному чи анальному, суттєвого значення не має. Однак відомо, що в ротовій порожнині і прямій кишці проживають дещо інші уреаплазми, які небезпечні для людини значно в більш рідкісних випадках.
Виявлення уреаплазми в одного із статевих партнерів не є фактом зради, адже заразитися людина могла багато років тому, а іноді й у період внутрішньоутробного розвитку, або під час пологів від власної матері-носія. До речі, звідси випливає ще один висновок – інфекція може бути виявлена навіть у немовлят.
Деякі люди вважають, що уреаплазма відноситься до "нехороших" венеричних інфекцій. Це в корені невірно, сама по собі уреаплазма не викликає венеричних захворювань, а ось супроводжувати їх може досить часто. Доведено, що поєднання уреаплазми з трихомонадою, гонококом, хламідія дійсно представляє серйозну небезпеку для сечостатевої системи. У цих випадках розвивається запалення, яке практично завжди має зовнішні прояви та потребує негайного лікування.
Чим лікують уреаплазмоз?
 Строго кажучи, у міжнародному класифікаторі хвороб такого захворювання, як уреаплазмоз, немає. Внаслідок цього ми говоритимемо про те, до яких лікарських препаратів чутливі бактерії уреаплазми.
Строго кажучи, у міжнародному класифікаторі хвороб такого захворювання, як уреаплазмоз, немає. Внаслідок цього ми говоритимемо про те, до яких лікарських препаратів чутливі бактерії уреаплазми. Антибіотики проти уреаплазми
Усі мікроорганізми тією чи іншою мірою "бояться" антибіотиків, і уреаплазма в даному випадку – не виняток. На жаль, не кожен антибактеріальний засіб здатний придушити активність бактерії, т.к. у уреаплазми відсутня клітинна стінка. Препарати типу пеніциліну або цефалоспорини фактично не мають жодного позитивного ефекту. Найбільш дієвими виявляються ті антибіотики, які можуть впливати на синтез білка та ДНК у мікробній клітині. Такими препаратами є тетрацикліни, макроліди, фторхінолони, аміноглікозиди, левоміцетин.Найкращі показники щодо уреаплазмової інфекції у Доксицикліну, Кларитроміцину, а у разі виявлення уреаплазми у вагітної – Джозаміцину. Ці антибіотики навіть у мінімальних дозах здатні придушити зростання бактерій. Що ж до інших антибактеріальних препаратів, їх використовують лише за наявності до них чутливості уреаплазми, що визначається під час мікробіологічного дослідження.
Показання для призначення лікування
Для призначення антибактеріального лікування необхідна наявність хоча б однієї з таких умов:- Наявність явних симптомів та переконливих лабораторних ознак запалення органів сечостатевої системи.
- Лабораторне підтвердження наявності уреаплазми (титр уреаплазми повинен бути не менше 104 КУО/мл).
- Майбутнє хірургічне втручання на органах малого тазу. У разі антибіотики призначаються у профілактичних цілях.
- Вторинна безплідність за умови, що інші можливі причини повністю виключені.
- Неодноразові ускладнення під час вагітності чи звичне невиношування плода.
Препарати, що впливають на уреаплазму
Серед деяких лікарів існує думка, що зростання уреаплазми можна придушити за допомогою разового прийому азитроміцину в кількості 1 г. природи у чоловіків та хламідійний цервіцит у жінок. Однак численні дослідження довели, що після азитроміцину, прийнятого в такому дозуванні, знищення уреаплазми взагалі не відбувається. А ось прийом цього препарату протягом 7-14 днів майже гарантовано позбавляє інфекції.Доксициклін та його аналоги – Вібраміцин, Медоміцин, Абадокс, Біоциклінд, Юнідокс Солютаб – відносяться до рекомендованих засобів для лікування уреаплазмової інфекції. Ці препарати зручні тим, що їх потрібно приймати через рот лише 1-2 рази на день протягом 7-10 днів. Разова доза становить 100 мг, тобто. 1 таблетка чи капсула. Потрібно мати на увазі, що першого дня лікування пацієнт повинен прийняти подвоєну кількість ліків.
Найбільш добрі результати від прийому Доксицикліну були отримані при лікуванні безпліддя на тлі уреаплазмозу. Після проведеного лікувального курсу у 40-50% випадків наставала довгоочікувана вагітність, яка протікала без ускладнень та благополучно закінчувалася пологами.
Незважаючи на таку високу ефективність препарату, деякі штами уреаплазми залишаються нечутливими до Доксицикліну та його аналогів. Крім того, ці препарати не можна використовувати у лікуванні вагітних та дітей віком до 8 років. Також варто відзначити досить часті побічні ефекти, насамперед з боку органів травлення та шкірних покривів.
У зв'язку з цим лікар може використовувати інші лікарські засобинаприклад, з групи макролідів, лінкозамінів або стрептограмінів. Найкраще зарекомендували себе Кларитроміцин (Клабакс, Клацид) і Джозаміцин (Вільпрафен).
 Кларитроміцин не впливає на шлунково-кишковий тракт, і тому може прийматися незалежно від їди. Ще однією перевагою препарату є його поступове накопичення у клітинах та тканинах. Завдяки цьому його дія триває ще деякий час після закінчення курсу лікування, і ймовірність повторної активізації інфекції різко зменшується. Кларитроміцин призначають по 1 таблетці двічі на день, курс лікування становить 7-14 днів. При вагітності та дітям до 12 років препарат протипоказаний, у цьому випадку його замінюють Джозаміцином.
Кларитроміцин не впливає на шлунково-кишковий тракт, і тому може прийматися незалежно від їди. Ще однією перевагою препарату є його поступове накопичення у клітинах та тканинах. Завдяки цьому його дія триває ще деякий час після закінчення курсу лікування, і ймовірність повторної активізації інфекції різко зменшується. Кларитроміцин призначають по 1 таблетці двічі на день, курс лікування становить 7-14 днів. При вагітності та дітям до 12 років препарат протипоказаний, у цьому випадку його замінюють Джозаміцином.
Джозаміцин відноситься до групи макролідів і здатний пригнічувати синтез білків в уреаплазмі. Його ефективне разове дозування становить 500 мг (1 таблетка). Препарат приймають 3 рази на день протягом 10-14 днів. Джозаміцин має здатність до накопичення, тому спочатку він діє гнітюче на уреаплазму, перешкоджаючи її розмноженню, а після досягнення певної концентрації в клітинах починає надавати бактерицидну дію, тобто. веде до остаточної загибелі інфекції.
Джозаміцин практично не викликає побічних ефектів і може призначатися навіть вагітним та дітям віком до 12 років, у тому числі і грудним. У цьому випадку змінюють тільки форму препарату, використовують не таблетований засіб, а суспензію для внутрішнього прийому. Після такого лікування загроза переривання вагітності, мимовільні аборти та випадки багатоводдя знижуються втричі.
У тих випадках, коли розвиток уреаплазмового запалення в урогенітальному тракті відбувся на тлі зниженого імунітету, антибактеріальні засоби комбінують з імуномодулюючими препаратами (Імуномакс). Таким чином, відбувається підвищення опірності організму та швидше знищення інфекції. Імуномакс призначається за схемою одночасно з прийомом антибіотиків. Разова доза препарату - 200 ОД, її вводять внутрішньом'язово в 1-3-й та 8-10-й дні антибактеріального лікування - всього 6 ін'єкцій на курс. Також можливий прийом таблетованих імуномодулюючих засобів – Ехінацея-Ратіофарм та Імуноплюс. Вони мають схожу дію, але приймаються щодня по 1 таблетці протягом усього курсу антибактеріального лікування. Після закінчення такого комбінованого лікування майже в 90% випадків уреаплазма йде безповоротно.
Природно, якщо крім уреаплазми було знайдено й іншу патологію сечостатевого тракту, то може знадобитися додатково лікування, спрямоване на усунення супутніх захворювань.
Коли потрібно лікувати уреаплазму
Висновок
Як резюме хотілося б підкреслити таке: уреаплазма передається переважно при статевому контакті з бактеріоносієм або хворою людиною. При цьому його інфікування могло статися на будь-якому часовому відрізку життя, починаючи з народження.Уреаплазма вражає епітеліальні клітини сечостатевої системи і схильна тривалий час не проявляти себе. При зниженні імунітету, гормональних збоях, недоїдання, частих стресах, переохолодженнях підвищується ймовірність активізації уреаплазми з розвитком характерних для запалення піхви або уретри симптомів.
Сказати однозначно, що уреаплазмова інфекція відноситься до інфекцій, що передаються статевим шляхом, неможливо. Справа в тому, що збудником є Ureaplasma urealyticum, що відноситься до роду мікоплазм, яка може бути присутньою в статевих шляхах жінки і, відповідно, передаватися через статевий контакт. Однак вплив даного збудника на розвиток запальної реакції є досить неоднозначним, тому його часто відносять до умовно-патогенних інфекцій.
Найчастіше уреаплазми виявляють свою патологічну активність при зниженні опірності організму (протягом або загостренням загального захворювання, після менструації, аборту, пологів, введення або видалення внутрішньоматкової спіралі).
Уреаплазми прикріплюються до епітелію, лейкоцитів, сперматозоїдів і руйнують клітинну мембрану, проникаючи в цитоплазму. Уреаплазмова інфекція може протікати, як у гострій, так і хронічній формі (давність захворювання більше двох місяців, має малосимптомний перебіг). клінічна картинадля даної інфекції досить змащена, здебільшого поєднується з хламідіями, трихомонадами, гарднереллами, а це ускладнює встановлення їх ролі в патологічному процесі (основна причина захворювання або супутній агент).
Шляхи передачі.
Статеві контакти, інфікування на побутовому рівні є малоймовірним. Іноді зустрічається вертикальний шлях передачі внаслідок висхідної інфекції з піхви та цервікального каналу.
Уреаплазми можуть передаватися від матері до дитини під час пологів. Зазвичай їх знаходять на статевих органах, причому найчастіше у дівчаток та носоглотці новонароджених малюків, незалежно від статі. Внутрішньоутробне зараження плода уреаплазмою відбувається у рідкісних випадках, оскільки плацента чудово захищає від будь-якої інфекції. Трапляються випадки, коли у новонароджених інфікованих дітей спостерігається самовилікування від уреаплазм (частіше у хлопчиків). У дівчаток шкільного віку, які живуть статевим життям, виявляють уреаплазми лише у 5-22% випадків.
У середньому період інкубації становить від двох до трьох тижнів.
Найчастіше уреаплазми виявляються у людей, які ведуть активне сексуальне життя, а також у людей, які мають три та більше статевих партнерів.
Діагностика захворювання у жінок.
Для підтвердження діагнозу проводяться такі дослідження:
- Культуральне дослідження на селективних середовищах. Подібне обстеження за три дні виявляє культуру збудника та відокремлює уреаплазми від різних мікоплазм. Як матеріали для проведення дослідження виступають зіскрібки з урогенітального тракту, а також сеча пацієнта. Завдяки даній методиці можна визначити чутливість збудників до антибіотиків. Цей спосіб застосовується для одночасного виявлення Mycoplasma hominis та Ureaplasma urealyticum.
- Виявлення ДНК збудників за допомогою методу ПЛР (полімеразної ланцюгової реакції). Протягом доби виявляється збудник та його видова приналежність у зіскрібку з урогенітального тракту.
- Серологічні тести, що дозволяють визначити наявність у крові антигенів та антитіл до них. Особливо це важливо за наявності рецидивів захворювання, а також при розвитку ускладнень та безплідності.
Симптоми.
Про захворювання хвора, зазвичай, довгий час уявлення немає. У більшості випадків уреаплазми не мають нікого симптоматичного прояву, або ці прояви зводяться до мізерних прозорих виділень з піхви та некомфортних відчуттів при сечовипусканні. При цьому варто відзначити, що перші симптоми досить швидко зникають, чого не можна сказати про самі уреаплазми, які залишаються в організмі і при ослабленні імунітету (переохолодження, надмірні фізичні навантаження, захворювання, стрес тощо) розвивається гострий уреаплазмоз із більш вираженою симптоматикою .
Взагалі прояви уреаплазмозу у жінок схожі із симптомами запальних захворювань сечостатевих органів. Рідше він характеризується більш вираженими симптомами і протікає у вигляді вульвовагініту гострого та підгострого характеру, причому запальний процес часто зачіпає шийку матки та сечівник. Якщо уреаплазми спричинили запалення матки та придатків, то симптомами є болі внизу живота різної інтенсивності. Якщо інфікування відбулося за допомогою орального статевого контакту, то ознаками уреаплазмозу будуть ангіни та фарингіти з відповідною симптоматикою.
Більше виражену симптоматику мають змішані інфекції (уреаплазмово-хламідійні та інші).
Іншими, але поодинокими, симптомами уреаплазмової інфекції є поява ендометриту, міометриту, сальпінгооофориту.
При прихованому носії уреаплазми спровокувати розвиток інфекційного процесу можуть:
- приєднання інфекції різного походження;
- зміна гормонального фону, пов'язана із фазою менструального циклу;
- вагітність, пологи;
- зниження захисних сил організму.
Уреаплазма під час вагітності.
При плануванні вагітності перше, що потрібно зробити жінці, це пройти обстеження на наявність уреаплазми. Це зумовлено двома причинами. По-перше, наявність навіть мінімальної кількостіуреаплазм у сечостатевій системі здорової жінки в період виношування дитини призводить до їх активізації, внаслідок чого розвивається уреаплазмоз. А по-друге, на ранніх термінах вагітності не можна проводити лікування уреаплазмозу (до речі, у цей період він найбільш небезпечний для плода), оскільки антибіотики негативно позначаються на зростанні та правильному розвитку плода. Тому, краще заздалегідь, до настання вагітності виявити уреаплазми, якщо є, і вилікуватися. Це захворювання небезпечне для плода ще й тим, що під час пологів інфекція передається дитині через родові шляхи.
Якщо вагітна заразилася уреаплазмозом, слід обов'язково звернутися до лікаря для уточнення діагнозу.
Для запобігання інфікуванню малюка в процесі пологів, післяпологового зараження крові матері, а також для зниження ризику передчасного розродження або мимовільних викиднів на ранніх термінах, вагітних із цим захворюванням після двадцяти двох тижнів вагітності проводять антибактеріальну терапію. Препарати підбирає лікар. Крім антибіотиків, призначають препарати підвищення захисних сил організму з метою зниження ризику вторинного розвитку інфекції.
Лікування уреаплазми.
Лікування даного інфекційного захворювання здійснюється комплексно із застосуванням антибіотичних препаратів, до яких чутливі мікроорганізми (антибіотики тетрациклінового ряду, макролідам, лінкозамін), ліків, що знижують ризик побічних явищ при антибактеріальній терапії, місцевих процедур, препаратів, що підвищують імунітет (імуномодулятори Тімалін, карис, Метилурацил), фізіотерапії та вітамінотерапії (вітаміни B і C, гепатопротектори, лактобактерії) для відновлення піхвової та кишкової мікрофлори. Також призначається певна дієта: виключення гострого, жирного, солоного, копченого, смаженого та включення до раціону вітамінів і кисломолочних продуктів). Після лікування проводиться кілька контрольних обстежень.
Показниками ефективності проведеного лікування:
- негативні результати аналізів на уреаплазму, зокрема, ПЛР-діагностики;
- відновлення мікрофлори піхви;
- відсутність клінічних симптомів уреаплазмозу.
При підозрі на наявність уреаплазми обстеження повинні проходити обидва статеві партнери.
Оскільки уреаплазма може бути нормальною мікрофлорою піхви для одних жінок і хворобою для інших, то лікувати чи ні дане захворювання може вирішити тільки кваліфікований фахівець.
Профілактикою уреаплазмозу у жінок є наявність постійного та надійного статевого партнера, обов'язкове запобігання у випадку випадкових статевих контактів, обстеження у гінеколога.